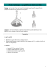126-Cyc.St
Transcription
126-Cyc.St
Greffe tête QS décembre 2013test_Layout 1 13-11-08 11:28 AM Page 37 Ça va, la tête? À CORPS PERDU Après avoir réussi à changer nos cœurs, nos foies et nos mains, les chirurgiens rivalisent de prouesse pour transgresser les «Impossible!» On tente maintenant de faire des greffes de tête. Par Binh An Vu Van ous sommes désormais techniquement prêts à transplanter des têtes », martèle à la caméra le neurochirurgien Sergio Canavero, en visioconférence avec Québec Science. Assis dans son bureau, chez lui à Turin, en Italie, il répète avec la même détermination ce qu’il a annoncé sur toutes les tribunes au mois de mars dernier. Il publiait alors son plan détaillé d’une procédure chirurgicale menant à la toute première transplantation de tête humaine – ou, du point de vue du receveur, transplantation de corps. Il est toujours à la recherche d’un hôpital qui le laissera tenter l’expérience, qu’il a baptisée HEAVEN: « J’ai émis un avis de recherche mondial, car l’opération ne pourra sans doute pas avoir lieu en Italie », explique-t-il. Le chirurgien pense ainsi offrir une seconde vie à un patient atteint, par exemple, d’un cancer en phase terminale dont les métastases n’auraient pas touché le cerveau. L’annonce a évidemment fasciné les médias. Chez ses pairs, elle a cependant été reçue avec scepticisme. Une dizaine de neurochirurgiens et spécialistes de la moelle épinière contactés par Québec Science ont refusé de se prononcer sur le projet controversé et d’alimenter la folie médiatique. Les plus catégoriques répondent: «C’est de la foutaise!» Ou : «Personne ne perdra son temps à commenter ce projet.» Malgré les vives réactions de ses collègues, Sergio Canavero persiste et se dit prêt à accepter tout débat public. N FÉLIX RENAUD « Greffe tête QS décembre 2013test_Layout 1 13-11-08 11:55 AM Page 38 Ça va, la tête? 38 Québec Science | Décembre 2013 Denis Chatelier a été le premier à subir une greffe bilatérale des mains et des avant-bras. Mais il lui a fallu plusieurs mois de rééducation pour s’y habituer. À gauche : Brendan Marrocco a perdu ses bras et ses jambes à la guerre; on lui a greffé deux bras. Une réussite due à une meilleure compréhension des médicaments immunosuppresseurs. AP PHOTO/GAIL BURTON Le médecin italien est confiant : la dernière décennie a vu des réussites chirurgicales spectaculaires brisant, parfois avec fracas, d’importantes barrières éthiques et psychologiques. En 2005, une équipe française effectuait la première greffe de visage. En décembre 2012, une opération de 13 heures, impliquant 16 chirurgiens de diverses disciplines, a permis la première greffe des deux bras en haut du coude sur Brendan Marrocco, un jeune soldat étatsunien ayant perdu ses quatre membres à la suite d’une explosion en Irak. Dans un hôpital militaire en Chine, des chirurgiens ont même transplanté avec succès un pénis de 10 cm en 2006. À l’hôpital Brigham and Women’s Faulkner, au Massachusetts, le chirurgien plasticien Matthew J. Carty, directeur du programme de transplantation des extrémités inférieures, prépare une des opérations les plus attendues pour les prochaines années, une transplantation des deux jambes. « Depuis quelques années, nous vivons en chirurgie une époque d’exploration excitante. Nous sommes en train de découvrir ce qui est cliniquement possible », affirme avec enthousiasme le spécialiste, aussi professeur adjoint à l’école médicale de Harvard. En vue de l’intervention, qui devrait durer entre 10 et 15 heures, son équipe d’une vingtaine de chirurgiens s’est exercée sur deux cadavres. Ce ne sera pas la première greffe du genre au monde, mais les deux premières tentatives n’ont pas obtenu les résultats escomptés. En Espagne, le jeune homme qui a bénéficié de la première a dû faire retirer ses jambes à la suite d’un cancer du cerveau qui l’a forcé à cesser de prendre ses médicaments antirejet. « Nous ne savons pas si son cancer est lié à la greffe », admet le docteur Carty. L’autre patient, opéré en Turquie, est décédé d’une défaillance métabolique d’origine inconnue. Malgré ces deux échecs, Matthew J. Carty croit qu’il vaut la peine de réessayer, et il espère que son équipe, plus expérimentée, saura mieux faire. En ce moment, il épluche les candidatures à la recherche d’un sujet idéal : «Il est crucial pour la réussite du projet de sélectionner le patient parfait: en santé, intelligent et doté d’une volonté de fer.» Car si, contre la chance de rester en vie, des greffés du cœur ou du rein sont prêts à accepter, pour le reste de leur existence, UNE GREFFE DE TÊTE? C’ ES FOUTAISE, DISENT LA PL UP DES NEUROCHIRURGIENS. de prendre quotidiennement les médicaments antirejet qui inhibent leur système immunitaire, les exposant à des infections et des complications, la chose est moins évidente pour des amputés en santé. elui qui a bouleversé ce paradigme, c’est le Français Jean-Michel Dubernard qui a réalisé la première greffe non vitale – une greffe de main – en septembre 1998 à Lyon. « Tout le monde en rêvait depuis très longtemps», rappelle le chirurgien. Pourquoi alors, personne n’avait-il osé greffer un membre avant lui? « Tout simplement parce que personne ne pensait que c’était possible ! La peau est la cible des rejets immunologiques les plus graves, et nous avons été très heureux de voir que, malgré la présence de peau étrangère, la greffe était réalisable. » Le défi n’était pas technique : les chirurgiens savaient depuis longtemps comment rattacher une main. C’est la crainte de rejet qui les empêchait de pro- C céder. « Ils croyaient que c’était de la folie que de risquer des années en espérance de vie pour un membre manquant », explique de son côté le docteur Michel Alain Danino, directeur médical du Programme provincial de réimplantation, chirurgie plastique, à l’Hôpital Notre-Dame du CHUM. Contre toute attente, cette première chirurgie a fonctionné et le corps du receveur a accepté la greffe. Mais pas son esprit. Trois ans plus tard, ayant l’impression de transporter « la main d’un homme mort », le patient a demandé de se faire amputer. De même, le Chinois qui a reçu un nouveau pénis n’a pas pu le supporter. On le lui a retiré. Outre les obstacles immunologiques, donc, «il y avait d’importants défis d’ordre psychologique», admet le docteur Dubernard. Depuis, plusieurs dizaines de greffes de main ont pleinement réussi : « Nous avons intensivement travaillé avec des psychologues et des psychanalystes. Et l’expérience nous a enseigné qu’il était plus facile pour un patient de vivre avec deux mains greffées semblables plutôt qu’avec une seule.» Le chirurgien a aussi participé à la toute première transplantation du visage : «Nous avons été surpris de découvrir que les patients acceptent mieux un nou- Greffe tête QS décembre 2013test_Layout 1 13-11-08 11:55 AM Page 39 BIBLIOTHÈQUE MUNICIPALE DE LYON C’ EST DE LA PL UPART NS. veau visage qu’un nouveau membre. Car avant la chirurgie, le patient n’osait pas sortir en public et se voyait tous les jours défiguré dans son miroir», fait-il observer. Michel Alain Danino faisait partie de l’équipe française concurrente qui espérait devancer le docteur Dubernard, et qui a réussi la seconde et la troisième greffes de visage. Il concède volontiers à son collègue son esprit de pionnier : « Le grand génie du docteur Dubernard – qui était avant tout urologue – a aussi été de réunir, pour la première fois, une équipe multidisciplinaire issue d’horizons différents en associant des chirurgiens transplanteurs du rein, des chirurgiens réparateurs et des micro-chirurgiens. Aucune technique n’était nouvelle; mais l’union des compétences l’était. » Ce mariage d’expertises, à présent devenu commun, a permis les greffes dites composites qui ont mené aux transplantations de visage, lesquelles impliquent la réparation à la fois des multiples tissus, des artères, des cartilages, de la peau et des nerfs. Depuis la première transplantation de main, il y a 15 ans, des dizaines de ces interventions composites ont été menées à bien. Alors, pourquoi ne pas greffer une tête à présent? « C’est un projet “sexy”, mais scientifiquement insoutenable », résume Pierre Guertin, chercheur spécialiste de la moelle épinière à la faculté de médecine de l’Université Laval. n visioconférence, les présentations à peine faites, avant même notre première question, Sergio Canavero défend son projet avec une vigueur toute italienne. Depuis 29 ans, il collectionne les études sur la faisabilité du projet et sur les techniques qui pourraient l’aider à le réaliser. Il se sent prêt. Dans le plan de travail qu’il propose, les têtes du receveur et du donneur sont d’abord prélevées avec précision, au scalpel, par deux équipes de chirurgiens qui opèrent en parallèle. Ils refroidissent d’abord la tête du receveur de corps à 10 ºC pour ralentir son métabolisme. Ils ont ensuite une heure pour la rebrancher E au circuit sanguin du donneur. Le grand défi, que beaucoup croient impossible à relever, est de recoller les deux sections de moelle épinière. Pour y parvenir, le docteur Canavero suggère de recouvrir les extrémités de la moelle d’un mélange de polyéthylène glycol (PEG) et de chitosan. Cette espèce de colle a, par le passé, permis de reconnecter les nerfs périphériques avec succès et sans perte de fonction. Il s’agirait alors d’aligner le plus précisément possible les segments. Selon diverses études menées sur le cochon d’Inde et le chien, la réparation des fibres nerveuses de la moelle surviendrait dès les premières minutes après la reconnexion. « Ce plan a le mérite de ramener à notre attention l’utilisation du PEG, qui est peut-être trop peu étudié», concède Pierre Guertin. Sergio Canavero imagine que son premier receveur sera une personne condamnée par une maladie mortelle à qui il offrirait une chance de survie : «Par la suite, ces chirurgies pourraient servir, par exemple, à des personnes qui souffrent de dystrophie musculaire et qui en sont à souhaiter être euthanasiées. Enfin, on ne peut s’empêcher de penser aux millionnaires qui rêvent d’immortalité.» Il montre à la caméra le courriel d’un transsexuel qui souhaite voir sa vie changer par une opération de ce genre. Le coût de la procédure est évalué à 13 millions de dollars, comprenant un suivi psychologique intensif. Quand Sergio Canavero a publié son plan pour la transplantation de tête, everybody went banana; tout le monde est devenu dingue, soutient-il. Serait-il prêt à procéder sans l’aval de la majorité de ses pairs? Le chirurgien ne répond pas à la question. Son silence traduit sa conviction, le même genre de conviction qu’a démontrée Jean Michel Dubernard chaque fois qu’il a dû se frotter à l’avis de ses pairs avant de mener une greffe : «On ne décide pas de faire cela du jour au lendemain, explique-t-il. Moi, je rêvais déjà de greffe de visage en 1962. Ensuite, on étudie ce qui se fait en recherche animale et fondamentale, jusqu’à ce qu’on constate qu’on ne peut plus avancer; on sait alors qu’il faut passer à l’acte. Il y a une part d’intuition qui nous permet d’anticiper ce qui se produira.» De son côté, W.P. Andrew Lee a longuement travaillé sur des animaux avant de comprendre qu’il pouvait réduire la quantité d’immunosuppresseurs nécessaires. Ce n’est que lorsqu’il a enfin trouvé la bonne façon de diminuer le nombre et les doses des médicaments antirejet qu’il s’est senti prêt à tenter cette greffe novatrice des deux bras sur le soldat. Car plus la surface de peau transplantée est étendue, plus la réaction de rejet risque d’être violente : «Nous injectons des cellules provenant de la moelle osseuse du donneur dans le sang du receveur, ce qui module son système immunitaire et lui permet de mieux accepter le greffon, explique-t-il. Notre patient se porte bien et se rétablit plus rapidement que prévu. Il peut déjà lancer une balle.» Le médecin a transplanté jusqu’à présent 10 bras et mains sur 6 patients, qui vont bien pour la plupart. Même si ses travaux ont convaincu beaucoup de sceptiques, le docteur Lee doute cependant de la pertinence de nouvelles transplantations de jambes : « C’est qu’il existe aujourd’hui d’excellentes prothèses permettant aux patients de vivre assez bien», note-t-il. Oscar Pistorius, le coureur sud-africain amputé des deux jambes, l’a prouvé en participant aux Jeux olympiques d’été l’année dernière. L’argument n’ébranle pas Matthew J. Carty : «Notre équipe croit que les patients retireront beaucoup de ces transplantations de jambes. Nous avons appris de l’expérience mondiale que les greffés recouvrent le toucher et plusieurs autres avantages. » Malgré la frénésie qui règne chez les chirurgiens, le docteur Danino reste prudent: «Moi-même, j’étais très partisan.» Mais après avoir réussi deux greffes de visage, le chirurgien, qui revient régulièrement en France assurer le suivi de ses patients, est dubitatif. L’un des greffés vit «toutes les complications possibles», diabète, rejet et autres. L’autre est encore fragile psychologiquement. «Sur la vingtaine de greffes de visages effectuées, il y a eu trois morts, dont des jeunes en santé. C’est énorme», dit-il. Toutes ces procédures thérapeutiques se répandront-elles? Rien n’est certain : «Nous explorons en ce moment les frontières de notre discipline. Il y a des réussites, mais aussi des échecs. Dans quelques décennies, en rétrospective, nous pourrons déterminer quelles procédures seront intégrées à la trousse médicale et lesquelles ne valent pas le risque, conclut le docteur Carty. Nous sommes en train de découvrir tout ça. » Pour le moment, peut-on envisager que d’autres chirurgiens tentent une greffe de tête? « Personne n’est assez fou pour ça », admet Sergio Canavero. Mais le docteur Lee rappelle : «En science, il ne faut jamais QS dire jamais. » ■ Décembre 2013 | Québec Science 39