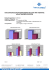Untitled - 42. Jahrestagung der Sektion Intrakranieller Druck
Transcription
Untitled - 42. Jahrestagung der Sektion Intrakranieller Druck
Session 1 Klinische Forschung I Evaluation of postsurgical ICP-values after decompressive craniectomy - are new thresholds necessary? T. Sauvigny1, J. Göttsche1, P. Czorlich1, M. Westphal1, J. Regelsberger1 1 Universitätsklinikum Hamburg-Eppendorf, Neurochirurgie (Hamburg, Deutschland) Introduction: Decompressive craniectomy (DC) is a well-established ultima ratio therapy in the management of patients with increased intracranial pressure (ICP). Yet, recordings of ICP in these patients are not sufficiently correlated with clinical outcome. Here we report the difference in early postsurgical ICP-values regarding favorable and unfavorable outcome in patients who underwent DC. Materials and Methods: ICP values were analyzed for the first 168 postsurgical hours in 102 patients of whom 57 suffered from malignant middle cerebral artery infarction and 45 from traumatic brain injury. Furthermore sex, age, side of DC, laboratory findings, type of sedation, duration of sedation, SAPS, GCS and NIHSS respectively were evaluated. Functional outcome, which was assessed via modified Rankin Scale (mRS), was defined as favorable in patients with mRS≤4 at the end of rehabilitation. Using non-parametric statistics and multiple regression analysis, probability values of p≤0.05 were considered significant. Results: Favorable outcome occurred in 42 cases (41.2%), unfavorable outcome in 60 cases (58.8%), mean age was 52.2 years (range 23-72) versus 53.9 years (range 14-79). Mean follow-up was 119 days. There were no statistically significant differences between the groups regarding age, sex, side of DC, GCS, NIHSS, SAPS and type and duration of sedation. Unfavorable outcome was found to be associated with a significantly higher mean ICP (Fig. 1) during the first 96 hours (17.8 vs. 11.0mmHg; p≤0.001). Multiple regression analysis identified diagnosis, ICP and anisocoria as independent outcome predictors (Fig. 2). Conclusions: Early course of commonly tolerated ICP-values is associated with heterogeneous clinical outcome in patients undergoing DC. The significant difference of ICP values between favorable and unfavorable outcome already occurs in the very first hours after DC. Surprisingly in both groups ICP values do barely exceed 20mmHg, indicating that only 5-15 mmHg is a safe ICP corridor, where favorable clinical outcome can be expected. Abb. 1 1 Session 1 Klinische Forschung I Abb. 2 2 Session 1 Klinische Forschung I Intrahospital Transports and Intracerebral Pressure (ITIP-Trial) - An observational study J. Kleffmann1, W. Deinsberger1, A. Ferbert2, R. Pahl3, C. Roth2 1 Klinikum Kassel, Klinik für Neurochirurgie (Kassel, Deutschland) 2 Klinikum Kassel, Klinik für Neurologie (Kassel, Deutschland) 3 Universität Marburg, Institut für Medizinische Biometrie und Epidemiologie (Marburg, Deutschland) Objective: Intrahospital Transport (IT) of critically ill patients, is a routine occurence. IT increases the risk of complications. The patient collective of a neuro-intensive care unit differentiates itself from that of other critical care units, amongst many other factors, by the higher number of patient transports for the purpose of neuroradiologic diagnostic procedures. CT is a frequently performed procedure, especially during the critical phases of condition. To our knowledge, up to now, no data exists regarding the development of ICP during ITs. Methods: We prospectively collected data from patients being treated on our neurological/neurosurgical intensive care unit between 7/13 and 12/13. Inclusion criteria were the presence of ICP-measurement and the need for IT. Minute-to-minute measurement of ICP, CPP, SpO2, MAP HR started 30’ before the procedure, and was continued for another 30’ after the end of the procedure. The individual measurements were compiled as mean values for the individual phases of the transport. (a=preparation, b=transport to the radiology department, c=imagistic study, d=transport back to our critical care unit and e=post-transport monitoring). Changes in comparison with the initial baseline-value were monitored. Secondarily evaluated parameters were general complications. Paired t-test with Bonferroni correction for multiple testing was used. A probability value of p<0.05 was considered significant. Results: A total of 34 ITs were carried out (f=16, m=18; mean age = 58 years; age range: 23-76 years). Baseline ICP was 8 mmHg. During b the mean ICP rose to 15mmHg, during c to 17mmHg mmHg. All data were significantly higher compared to the baseline level. The development of the mean arterial pressure (MAP) showed a significant increase up to 102 mmHg during c. The SpO2 did not show any significant changes. Mean duration of the procedure was a=15’, b=5’, c=11’ and d=6’, respectively. Conclusion: Our results show, that there is a significant periprocedural rise of ICP during IT whereas, ICP decreases again within a few minutes after the procedure. From our point of view, transport of critically ill patients should only be performed under constant monitoring of ICP and CPP. Due to the transport-related ICP increase and its possible complications, which very often require a therapeutic intervention, we suggest that critical care unit personnel, which are directly involved in the treatment of the patient, should only carry out such transports. 3 Session 1 Klinische Forschung I Abb. 1 Abb. 2 4 Session 1 Klinische Forschung I Craniocervikale manuelle Lymphdrainage - Einfluss auf den intrakraniellen Druck? C. Roth1, A. Ferbert1, W. Deinsberger1, H. Stitz1, J. Kleffmann1 1 Klinikum Kassel, Neurologie (Kassel, Deutschland) Fragestellung: Das Gehirn selbst verfügt über kein eigenes Lymphsystem. Basierend auf theoretischen Überlegungen und Tierstunden könnte eine Behandlung mittels Manueller Lymphdrainage im Kopf-Hals-Bereich zu einer Senkung des intrakraniellen Druckes (ICP) führen. Methoden: Zwischen April 2013 und Januar 2015 wurde eine Observationsstudie an Patienten mit ICP-Monitoring durchgeführt. Nach Einwilligung wurde eine Therapie mit craniocervikaler Lymphdrainage üer einen 22 Minuten durchgeführt. Kontinuierlich wurden 15 Minuten vor, während und 15 Minuten nach der Therapie ICP, cerebraler Perfusionsdruck (CPP), mittlerer arterieller Druck gemessen. Zur Auswertung wurden 2 Gruppen gebildet. Patienten mit einem mitterlen Ausgangs-ICP < 15 mHg (Gruppe 1) und Patienten mit einem mittleren Ausgangs-ICP ≥ 15 mmHg (Gruppe 2). Ergebnisse: Es wurden 133 verschiedene Therapien durchgeführt (99 in der Gruppe 1, 34 in der Gruppe 2). Der Ausgangs-ICP betrug 7,6mmHg und 18,6mmHg in Gruppe 1 und Gruppe 2. In beiden Gruppen kam es unter der Therapie zu einer signifikanten ICP Senkung, um 0,7 mmHg in Gruppe 1 (8,4%) und 2,6mmHg (14%) in Gruppe 2. In Gruppe 2 persisiterte der niedrige mittlere ICP in der Follow-up Periode. Die mittleren MAP-Werte zeigten keine signifikanten Änderungen während oder nach der Therapie. Schlussfolgerungen: Craniocervikale Lymphdrainage führt zu einem signifikanten Abfall des intrakraniellen Druckes. Die Absenkung ist umso höher, je höher der Ausgangs-ICP ist. 5 Session 1 Klinische Forschung I Protein-Biomarker zur Prognoseabschätzung nach schwerem Schädel-Hirn-Trauma (SHT) bei Erwachsenen N. Vogt1, E. Uhl1, K. Schöller1 1 Universitätsklinikum Gießen und Marburg UKGM, Neurochirurgische Klinik/ Standort Gießen (Gießen, Deutschland) Fragestellung: Die Prognoseabschätzung nach schwerem SHT anhand klinischer und bildgebender Parameter könnte durch Einbeziehung von Protein-Biomarkern aus Blut oder Liquor verbessert werden. Methoden: Es wurde eine Literaturrecherche in Pubmed, MEDLINE, Medpilot, und der Cochrane Library durchgeführt. Suchbegriffe waren “severe traumatic brain injury and biomarkers and prognosis and adults”. Einschlusskriterien: Patienten ≥16 Jahre, GCS≤8. 36 Studien mit 42 Biomarkern wurden eingeschlossen. Das Untersuchungsmedium war Blut und/oder Liquor. Zur Beurteilung des Outcome wurde die Mortalität, der GOS/GOSE, der GCS und der DRS bestimmt. Ergebnisse: Am häufigsten wurden ProteinS100B, Tau-Proteine und NSE im Blut untersucht. Bei Protein S100B war ein deutlicher Expressionspeak in den ersten 24h Stunden post Trauma zu erkennen. In 2 Studien wurde eine positive Korrelation des Biomarkers mit der Bildgebung (C-Tau/TIMP-1) und dem ICP (C-Tau/Interleukin-6,8, TNF) gezeigt. In 33/36 Studien korrelierte der Biomarker mit dem Outcome. Der am häufigsten verwendete Parameter zur Beurteilung des Outcomes war der GOS nach 6 Monaten. Schlussfolgerung: Es zeigte sich ein sehr heterogenes Studiendesign, das der Standardisierung der Patientenanzahl, der Entnahmezeitpunkte, des Probenmaterials, der Testverfahren sowie der Outcomeparameter/-zeitpunkte bedarf. Einzelne Biomarker-Outcome Korrelationen haben eine geringe Aussagekraft, der Trend geht zu Pattern-Analysen und einer multivariaten Statistik. Protein-Biomarker zeigen großes Potential, eine Integration in Prognosemodelle wäre zukünftig denkbar. 6 Session 2 Experimentelle Forschung Entwicklung eines funktionellen Modelles des kraniospinalen Systems zur experimentellen Untersuchung von Einflussfaktoren der Entstehung des NPH A. Holterhoff1, C. Goffin1, A. Lauk1, S. Leonhardt2, K. Radermacher1 1 mediTEC, Lehrstuhl für Medizintechnik, Helmholtz-Institut der RWTH Aachen (Aachen, Deutschland) 2 mediT, Lehrstuhl für Medizinische Informationstechnik der RWTH Aachen (Aachen, Deutschland) Zur experimentellen Untersuchung von Einflussfaktoren der Entstehung des Normaldruckhydrocephalus (NPH) wurde das Konzept eines Modellprüfstandes entwickelt, der die Liquordynamik durch hydraulische Korrelate abbildet. Neben einer Variation der Compliance, einer altersbedingten Versteifung der Blutgefäße, kann auch eine altersbedingte knöcherne Kompression spinaler Nervenwurzeln [1] mit einer hierdurch reduzierten spinalen Resorption simuliert und der Einfluss auf den Nettofluss im Aquädukt, sowie die resultierenden dynamischen Druckverläufe im kraniospinalen Raum untersucht werden. Der Prüfstand besteht aus den Untersystemen Parenchym, sowie kranialer und spinaler SAS, die über die Zisterne verbunden sind. Das Parenchym beinhaltet ein vereinfachtes Ventrikelsystem und das Aquädukt. Eine Pumpe zur Abbildung der Liquorproduktion ist an das Ventrikelsystem angeschlossen und eine weitere Pumpe fördert einen pulsierenden Volumenstrom in alle Kompartimente. Der kraniale SAS ist eine mit Luft und Wasser gefüllte Box, die gleichzeitig als Compliance fungiert. Der Flusswiderstand der sich durch die Bälkchen im kranialen SAS ergibt, wird durch eine vorgeschaltete Drossel realisiert. Der spinale SAS ist nach dem Gesetz von Darcy durch einen Schlauch mit veränderlichem Durchmesser abgebildet und an eine Compliancekammer angeschlossen. Alle Durchmesser der Schlauchelemente des Systems wurden derart ausgelegt, dass sich ein physiologisch relevanter Strömungswiderstand einstellbar ist. Die Resorption im SAS wurde nach dem Gesetz von Hagen-Poiseuille durch Drosseln realisiert. Alle relevanten Einstellungen, wie die Compliance, die Strömungs- und Abflusswiderstände und die Pulsation wurden anpassungsfähig gestaltet. Drucksensoren im Ventrikel, der Zisterne und dem Spinalkanal zeichnen Druckprofile auf und durch Flussmessungen im Aquädukt, Spinalkanal und der Resorption lässt sich das System im Vergleich zu Literaturdaten validieren. Diese Sensoranordnung und die Einstellbarkeit der Parameter ermöglichen Sensitivitätsanalysen zur Untersuchung der o.g. Einflussparameter. Der Prüfstand befindet sich derzeit im Aufbau. [1] GARFIN, S.; RYDEVIK, B.; LIND, B.; MASSIE, J.: Spinal Nerve Root Compression. SPINE 20 (1995) Abb. 1: Schematische Darstellung des Prüfstandaufbaus Abb. 1 7 Session 2 Experimentelle Forschung Modellbasierte Analyse des Einflusses der zerebralen Gefäßdynamik im Hinblick auf die veränderte Liquordynamik bei NPH C. Goffin1, L. Theisgen1, R. Fichtl1, S. Leonhardt2, K. Radermacher1 1 RWTH Aachen, Lehrstuhl für Medizintechnik (Aachen, Deutschland) 2 RWTH Aachen, Lehrstuhl für Medizinische Informationstechnik (Aachen, Deutschland) Altersbedingte Veränderungen der zerebralen Gefäßdynamik sind wesentlich durch reduzierte arterielle Elastizität mit erhöhten Wanddicken, Verwindung zerebraler Arteriolen und reduzierte Kapillardichte begründet [1]. Dies führt zur Reduktion des durchströmten Gesamtquerschnitts und somit zur Reduktion des zerebralen Blutflusses sowie des Liquorflusses in Aquädukt und Spinalkanal [2]. Beim NPH sind hingegen Aquädukt-Schlagvolumen [3] sowie ICP Amplitude erhöht und eine deutliche arteriovenöse Verzögerung tritt auf [4]. Der genaue Zusammenhang zwischen vaskulären Veränderungen, der dynamischen kraniospinalen Compliance, der Druckausbreitung in den Gefäßen und der resultierenden Liquordynamik ist bisher jedoch unklar. Zur Analyse dieser Zusammenhänge schlagen wir ein ortsaufgelöstes Modell vor, welches die vaskuläre Druckübertragung simuliert und den Einfluss vaskulärer Veränderungen auf die Liquordynamik abbildet. Dieses Matlab Simulink Modell bildet den zerebralen Blutgefäßbaum in 11 Segmenten von großen Arterien bis zu venösen Gefäßen als dehnbare Kompartimente ab. Eingangsgrößen sind der pulsatile Fluss in den großen Arterien und der venöse Druck im Sinus, welche anhand klinischer Daten vorgegeben werden. Der Gesamtquerschnitt variiert je Segment abhängig von der transmuralen Druckdifferenz. Der Flusswiderstand wird - unter Berücksichtigung der rheologischen Eigenschaften von Blut - abhängig von der aktuellen Gefäßdehnung angepasst. Windkesseleffekt und Relaxation wurden über einstellbare viskoelastische Materialeigenschaften der Gefäßwände integriert, wodurch eine Interaktion mit dem Liquorraum simuliert werden kann. Der ermittelte Verlauf der Druckkurven über den Gefäßbaum stimmt gut mit Literaturdaten überein. Derzeit werden veränderte biomechanische Eigenschaften der Gefäßwände und der Einfluss auf den Hirndruck im Kontext von NPH untersucht. [1] Brown, W.R. & Thore, C.R.: Review: Cerebral microvascular pathology in ageing and neurodegeneration. Neuropath Appl Neuro 2011 [2] Stoquart-El Sankari, S. et al.: Aging effects on CBF and CSF flows. J Cerebr Blood F Met 2007 [3] El Sankari, S. et al.: CSF and blood flow in mild cognitive impairment and Alzheimers disease. Fluid Barriers CNS 2011 [4] Bateman, G.A.: The pathophysiology of iNPH. Am J Neuroradiol 2008 8 Session 2 Experimentelle Forschung 1-N-2-Methyl-Pyrrolidon (NMP), ein klinisch verwendetes organisches Lösungsmittel, senkt den sekundären Hirnschaden nach experimentellem Schädel-Hirn-Trauma J. Walter1,2, N. Terpolilli1,2, N. Plesnila1 1 Klinikum der Universität München , Institut für Schlaganfall- und Demenzforschung (München, Deutschland) 2 Klinikum der Universität München, Klinik und Poliklinik für Neurochirurgie (München, Deutschland) Fragestellung: Zur Untersuchung neuroprotektiver Therapiestrategien nach Schädel-Hirn-Trauma werden häufig Wirksubstanzen eingesetzt, die sich nur mit Hilfe eines organischen Lösungsmittels für die Injektion zubereiten lassen. Es ist jedoch unklar, ob diese Substanzen einen Einfluss auf den sekundären Hirnschaden haben. Ziel der vorliegenden Studie war deshalb, den Einfluss unterschiedlicher Lösungsmittel auf den sekundären Hirnschaden im Controlled Cortical Impact (CCI) Modell der Maus zu untersuchen. Methoden: C57BL/6 Mäuse wurden mittels CCI (Eindringtiefe 1 mm, Geschwindigkeit 8m/s, Kontaktzeit 150 ms) traumatisiert. 10 min. vor Trauma wurde 100µl Dimethylsulfoxid 1% (DMSO), 1% 1-N-2-Methyl-Pyrrolidon (NMP), Polyethylenglykol 40% (PEG40), Miglyol oder Vehikel (PBS) ip. injiziert. Anschließend wurde NMP in unterschiedlicher Konzentration (0,25, 0,5, 1, 3%) 10 min vor, 10 min, 1 und 3h nach Trauma i.p. verabreicht. Zielparameter waren Läsionsvolumen (Histomorphometrie), Hirnwasser-Gehalt (Feucht-Trocken-Methode) und das neurologische Outcome (Neurological Severity Score) 24 h nach Trauma. Ergebnisse: PEG, DMSO und Miglyol hatten keinen Einfluß auf das Läsionsvolumen 24h nach CCI. Injektion von 1% NMP verringerte das Nekrosevolumen signifikant. Anschließend wurden unterschiedliche NMP-Konzentrationen 10 Minuten vor CCI i.p. injiziert. 0,5% NMP führte zu einer signifikanten Reduktion des Nekrosevolumens 24h nach CCI. 1% NMP reduzierte ebenfalls den strukturellen Hirnschaden, jedoch nicht statistisch signifikant. 3% NMP hatte keinen Einfluss auf das Nekrosevolumen. Der Hirnwasser-Gehalt wurde von NMP nicht beeinflusst. 0,5% NMP reduzierte das Läsionsvolumen und den postoperativen Gewichtsverlust bei Injektion innerhalb einer Stunde; zudem zeigte sich eine Verbesserung des Outcomes im NSS. Spätere Injektion (3h nach CCI), eine höhere sowie eine niedrigere Dosierung zeigten keinen Effekt. Schlussfolgerung: Die Lösungsmittel PEG 40%, DMSO 1% und Miglyol zeigten in der vorliegenden Studie nach experimentellem SHT keinen Effekt auf die untersuchten Parameter. 1-N-2-Methyl-Pyrrolidon (NMP), ein gebräuchliches Lösungsmittel, welches u. a. zur Aufbereitung von Kontrastmitteln eingesetzt wird, zeigte einen neuroprotektiven Effekt, sowohl bei Anwendung vor als auch nach CCI. 9 Session 2 Experimentelle Forschung Optimized method for the determination of brain water content S. W. Kim1,3, Nikolaus Plesnila2,3 1 University Hospital Gießen and Marburg, Giessen 2 Institute for Stroke and Dementia Research (ISD), University of Munich Medical Center, LMU, Munich 3 Royal College of Surgeons in Ireland (RCSI), Dublin, Ireland Introduction: Brain edema is an important factor for many acute brain disorders such as stroke or traumatic brain injury. Currently, brain water content, the sequel of brain edema formation, is assessed by weighing and drying the brain in an oven over 24 hours. This procedure is time consuming and sometimes not well reproducible in mice. The purpose of the present study was therefore to optimize brain water content measurements in mice by using a fast oven with an integrated balance. Material and Methods: Male C57/Bl6 mice were subjected to 60 min of middle cerebral artery occlusion (MCAo) to induce brain edema formation or no surgery (control). 24h later brains were removed for the analysis of brain water content by the conventional method of assessing the wet and the dry weight or by using automated edema analysis with a moisture analyzer (Mettler-Toledo). Results: The automated edema analysis shortened the time of analysis from more than 24 hours to 20 min. The analyzer calculated the brain water content automatically so investigator bias was completely excluded. There was no difference between the results obtained with the optimized or the conventional method. Conclusion: Automated analysis using a moisture analyzer provides a fast, precise and reliable determination of brain water content. 10 Session 3 Nicht-invasive Hirndruckmessung Entwicklung eines Modells der intrazerebralen Blutung bei der Maus zur Untersuchung des intrazerebralen Thrombinsystems nach Blut- und Silikongabe Eva Gresser1, Harald Krenzlin2, Oliver Kempski1, Beat Alessandri1 1 Institut für Neurochirurgische Pathophysiologie, Unimedizin der Johannes Gutenberg-Universität Mainz 2 Horst Schmidt-Klinik, Abteilung für Neurochirurgie, Wiesbaden Hintergrund: Schlaganfälle zählen zu den häufigsten Erkrankungen des Alters. Ursächlich sind in ca. 15% der Fälle Intrazerebralblutungen (ICB), die mit hoher Morbidität und Mortalität eine schlechte Prognose aufweisen. Die Erforschung der pathophysiologischen Hintergründe sowie therapeutischer Strategien ist bei der vorhandenen epidemiologischen Entwicklung von zunehmender Bedeutung. Die Serinprotease Thrombin hat nicht nur in der Gerinnungskaskade eine herausragende Funktion, ihr wird auch eine Rolle bei der Schadensprotektion und –vermittlung nach einem Schlaganfall zugeschrieben. Es finden sich zunehmend Hinweise auf die Existenz einer lokalen, vom hepatozellulären System unabhängigen Thrombinsynthese im Gehirnparenchym, deren Bedeutung in dieser Studie näher beleuchtet werden soll. Methode: Zur Differenzierung der Aktivierung des lokalen Thrombinsystems nach ICB wurde zunächst ein MausModel etabliert, bei welchem stereotaktisch genetisch nicht veränderten (C57B/6N) Mäusen 30μl autologes Blut sowie im Vergleich eine inerte Volumensubstanz (Silikonöl, 5000cSt) verabreicht wurde. Es erfolgte ein neurophysiologisches Monitoring und die Aufzeichnung von ICP, CBF und MAP. Die Tiere wurden nach 24h artgerecht getötet. An Kryostatschnitten wurden immunhistochemische Färbungen zum Nachweis von Prothrombin und Thrombin durchgeführt. Die Quantifizierung des Gewebeschadens erfolgte ebenfalls immunhistochemisch anhand von NeuN. Ergebnisse: Bei einer Gruppenstärke von n=10 in der Blut-Gruppe, n=9 in der Silikonöl-Gruppe und n=7 in der ShamGruppe zeigt sich für Thrombin eine deutliche periläsionale Anfärbung in beiden Gruppen gegenüber Sham. In der vergleichenden Auswertung ergibt sich ein Verhältnis der prozentual angefärbten Fläche von ungefähr 1,5:1 von Blut gegenüber Silikonöl. Insgesamt deutlich geringer zeigt sich die periläsionale Färbung von Prothrombin, welche bei der Silikonölgruppe stärker ausfällt als bei der Blut-Gruppe. In der NeuN Färbungen präsentierte sich das Schadensausmaß beider Gruppen vergleichbar. Schlussfolgerung: Die Resultate legen die Vermutung nahe, dass es bei reproduzierbarer Läsion unabhängig vom Material der applizierten Volumensubstanz zu einer Aktivierung des intrazerebralen Thrombinsystems kommt. 11 Session 3 Nicht-invasive Hirndruckmessung Neurosonographische nicht-invasive Hirndruckdiagnostik - Was ist möglich, was ist sinnvoll? F. Schlachetzki1, J. Beck2 1 Universität Regensburg, Neurologie (Regensburg, Deutschland) 2 Inselspital und Universität Bernn, Klinik für Neurochirurgie (Regensburg, Schweiz) Neuromonitoringverfahren sind unerlässlich um neurologisch-kritisch kranke Patienten zu behandeln. Die invasive Ultraschallverfahren zur Hirndruckmessung sind nicht-invasiv, sicher, am Patientenbett anwendbar und beliebig oft wiederholbar. 2 Techniken sind hier möglich. Die transkranielle B-Bild Sonographie (TCS) erlaubt die Messung der Ventrikelweite sowie möglicher Mittellinienverlagerungen. Ohne die Schädelkalotte durchdringen zu müssen, kann über die Messung des Optikusnervenscheidendurchmessers (ONSD) ebenfalls der intrakranielle Druck als eher qualitatives Verfahren durchgeführt werden. Ergänzend erlauben transkranielle Flussmessungen im venösen und arteriellen Kompartment des Gehirns, die dann pathologische Werte anzeigen können, wenn der ICP mit dem venösen oder gar arteriellen Perfusionsdruck konkurriert. In dem Vortrag werden die Grundlagen der TCS und ONSD-Messung, Normwerte sowie Anwendungen in der klinischen Neurologie und Neurochirurgie (z.B. Pseudotumor cerebri, Liquorüberdruck- und unterdrucksyndrome, maligne raumfordernde Infarkte) vermittelt. 12 Session 3 Nicht-invasive Hirndruckmessung Der optic-nerve-sheath-diameter. Ein Tor zur nichtinvasiven Hirndruckdiagnostik? F.C. Roessler1, P. Canu1, J. Adnan1, M. Kaps1 1 Klinik für Neurologie, Justus-Liebig-Universität Gießen Hintergrund: Der Goldstandard zur Bestimmung des intrakraniellen Druckes (ICP) ist die invasive Hirndruckmessung und die klinisch neurologische Untersuchung. Während die invasive Hirndruckmessung operative Risiken und ein erhöhtes Infektionsrisiko mit sich bringt, ist die rechtzeitige Erfassung subtiler klinischer Veränderungen durch die neurologische Untersuchung häufig schwierig, insbesondere bei analgosedierten und beatmeten Patienten. Die Bestimmung des Optikusscheidendurchmessers (ONSD) bietet sich hier als nicht invasive und jederzeit am Patientenbett wiederholbare Untersuchung an. Allgemeinverbindliche Grenzwerte existieren für diese Methode jedoch nicht. Die SONSD-(Clinical Significance of sonographic monitoring of the Optic Nerve Sheath Diameter)-Studie soll zeigen, dass die zeitliche Veränderung des ONSD ein reliabler Parameter zur frühzeitigen Detektion einer Hirndruckerhöhung ist. Methode: Über mehrere Tage wird der ONSD bei Patienten mit raumfordernden ischämischen Infarkten oder intrakraniellen Blutungen mehrmals täglich beidseitig bestimmt und mit anderen Werten (NIHSS, akustisch evozierte Potentiale, Mittellinienverlagerung im CCT und im transkraniellen Duplex, ICP aus invasiven Hirndruckmessungen, neuronenspezifische Enolase, mRS 90 Tage nach Entlassung) korreliert. Ergebnisse: Die Datenerhebung der SONSD-Studie ist noch nicht abgeschlossen. Erste Auswertungen zeigen jedoch, dass die Inter-Rater-Reliabilität hoch ist und eine gute Übereinstimmung zwischen den Werten der Mittellinienverlagerung und dem ONSD vorliegt. Außerdem ließen sich spezifische ONSD-Zeitverläufe für intrakranielle Blutungen und ischämische Infarkte nachweisen. 13 Session 3 Nicht-invasive Hirndruckmessung Die quantitative Bestimmung der Pupillendynamik bei Patienten mit raumfordernden intrakraniellen Erkrankungen unterstützt die Einschätzung der intrakraniellen Druckmessungen J. Rosen1, A. Hartmann1, H. Bendella1, A. Igressa1 1 Kliniken der Stadt Köln, Neurochirurgie (Köln, Deutschland) Einleitung: Serielle Bestimmungen der Pupillenreaktion gehören zu den wichtigsten Untersuchungsmethoden neurologischer Erkrankungen. Viele Fatoren beeinflussen Pupillenweite und -reaktion. Es wird beschrieben (Chen JW et al., Surg Neurol Int 2011;2:82), dass die Veränderungen von Durchmesser und Geschwindigkeit frühzeitig eine Änderung des ICP anzeigen. Die derzeit am häufigsten eingesetzte Technik (Kitteltaschenlampe, Batterie) mit individueller, visueller Bestimmung der Pupillenweite (eng, mittelweit, weit) und Pupillenreaktion (prompt, träge, keine) kann ausgesprochen irreführend sein. Eine objektive, quantitative Methode ist dringend geboten. Hier soll die quantitative Pupillometrie mit einem Kitteltaschengerät (NeuropticsR, UniMed Tec) Abhilfe schaffen. Ziel: Quantifizierung von Pupillenweite und Pupillenreaktion und Korrelation zum ICP. Patienten: Zwei Gruppen: 30 Kontrollpersonen (NP, m/w; Alter 22 - 72 J.): 6 Messungen an 3 Tagen im abgedunkelten Raum, Ausschluss neurologischer und autonomer Störungen. 30 Patienten der neurochirurgischen Intensivstation (PT) mit intrakraniellen Erkrankungen (SHT, SAB, ICB): davon 15 mit nachgewiesenem (Spiegelberg Sonde, Liquor Gard) erhöhtem ICP (ICP-PT). Messungen an mehreren konsekutiven Tagen im Akutstadium. Methode: Automatisierte Beleuchtung der Pupille mit dem Pupillometer. Seitengetrennte Bestimmung beider Pupillenweiten (PW; mm); Ausmaß der Konstriktion (K; %); Konstriktionsgeschwindigkeit (PV; mm/s); Antwortlatenz (PL; s) und Dilatationsgeschwindigkeit (DV; mm/s). Videoaufzeichnung der Reaktion. Neurologischer Pupillenindex (NPI) nach Chen (s.o.) aus den o.g. Werten mit bis 4.9 (normal) und 0 als Indikation der Pupillenstarre. Ergebnisse: Bei NP wurden folgende Werte bestimmt (Minimum-/ -Maximumwerte wegen großer inter- jedoch nicht intraindividueller Varianz): PW 3,6 - 8.1; K bis 56%; 2.1 - 3,6; DV 1,2 - 2.0; NPI 3,8 - 4.9. Bei den Pt. ohne ICP Erhöhung wurden i.a. ähnliche Werte gemessen, jedoch in Abhängigkeit vom ICP bei Werten bis 40 mm Hg mehrfach NPI von 0 - 2, wobei bei ICP Senkung durch NPI vereinzelt wieder innerhalb kurzer Zeit anstieg. Bei Patienten mit diagnostiziertem Hirntod war der NPI grundsätzlich isokor 0. Repetitive Messungen bei Patienten mit ICP-Bestimmung zeigten keine lineare Korrelation der Absolutwerte. Sinnvoll war die Beurteilung durch repetitive Messungen seit Erkrankungsanfang. Hier konnte eine Dynamik der einzelnen Parameter nachgewiesen werden. Zusammenfassung: Die quantitative Pupillometrie ist eine zuverlässige Methode zur Erfassung der Pupillendynamik. Sie ist sensibler als die individuelle Beurteilung der Pupillenverhältnisse mittels einer Lampe und individueller visueller Beobachtung. Dynamische Verlaufsmessungen unterstützen die klinische Einschätzung in Korrelation zum ICP. Sie ersetzen jedoch die ICP-Messung nicht. 14 Session 3 Nicht-invasive Hirndruckmessung Ultrasound imaging of the optic nerve before and after microsurgical closure of a dural fistula in spontaneous intracranial hypotension J. Fichtner1, C. Ulrich1, C. Fung1, J. Gralla2, A. Raabe1, J. Beck1 1 Inselspital Bern, Neurochirurgie (Bern, Schweiz) 2 Inselspital Bern, Neuroradiologie (Bern, Schweiz) Objective: Spontaneous intracranial hypotension (SIH) is caused by spinal cerebrospinal fluid (CSF) leaking. Sonographic, two-fold assessment (supine vs. upright body position) of the optic nerve sheath is able to show a collapse of the optic nerve sheath in patients with SIH and orthostatic headaches. We wanted to test whether the collapse of the optic nerve sheath in the upright positon is related to the presence of an open fistula with current CSF leaking. Methods: We included patients with SIH with a proven CSF leak and refractory clinical symptoms from 2013 to May 2015. The systematic spinal diagnostic work-up included: dynamic ultrasound of the optic nerve sheath, fluid sensitive thin slice MRI of the spinal axis, MRI with intrathecal gadolinium, dynamic myelography, post myelography CT including delayed films, and microsurgical exploration. Microsurgical sealing of the CSF leak was aimed at in all cases. Results: There were 11 patients with an proven (evidence of CSF leakage on CT/MRI and/or fluoroscopy) ). CSF leaking was further verified at the time of microsurgical exploration in all cases. After sealing the dura CSF leak stopped and symptoms of SIH resolved in all cases. Before surgery: ONSD was significantly different between supine(5.30 ± 0.08mm) and standing position (4.80 ±0.08mm p=0.004; Wilcoxon rank sum test). After surgery: ONSD was not significantly different between supine (5.37±0.07mm) and standing position (5.39±0.08mm p=0.76). The mean change (Δ) in ONSD from supine to upright position was significantly greater in patients before surgery (0.5±0.38mm) than in the same group of patients after surgery (0.02±0.16mm; p=0.01). Conclusions: Sonographic, two-fold assessment of the optic nerve sheath diameter can discern open from closed spinal CSF fistulas in spontaneous intracranial hypotension. The findings also correlate with the clinical resolution of symptoms. Two-fold transorbital ultrasoundmay be utilized as a non-invasive tool for follow up examinations in patients with SIH. 15 Session 4 Klinische Forschungen II Vergleich der intraarteriellen Nimodipintherapie, Bolus vs. kontinuierlich, nach Subarachnoidalblutung anhand des multimodalen Neuromonitorings K. Hockel1, M. U. Schuhmann1 1 Universitätsklinik Tübingen, Klinik für Neurochirurgie (Tübingen, Deutschland) Fragestellung: Zur Behandlung des verzögerten ischämischen Hirnschadens (DCI) nach Subarachnoidalblutung (SAB) wird u.a. das vasodilatierend wirkende Nimodipin eingesetzt. Der genaue Wirkmechanismus sowie die Effektivität der unterschiedlichen Applikationswege, oral vs. intravenös vs. intraarteriell (Bolus vs. kontinuierlich), sind nicht eindeutig geklärt. Material und Methoden: Neuromonitoring-Daten (ICP, MAP, CPP, pbrO2, Vasoreaktivitätsindex PRx) von 105 SAB Patienten von 2009-2015 wurden retrospektiv ausgewertet. Es wurde der Effekt der intraarteriellen Nimodipingabe, eingesetzt zur Behandlung von schweren Makrovasospasmen entweder als Bolus (n=110 Spasmolysen) bzw. als kontinuierliche Infusion (n=20 Patienten), untersucht. Insbesondere wurde die Veränderung des Autoregulationsparameters PRx und des pbrO2 innerhalb der ersten 24 Stunden nach Nimodipingabe evaluiert. Ergebnisse: Die Bolus-Nimodipingabe führt innerhalb von 1 Stunde zu einem signifikanten Anstieg des pbrO2 sowie des PRx, im Sinne einer Beeinträchtigung der zerebralen Autoregulationsfähigkeit. Der Effekt ist nach 6 Stunden vollständig abgeklungen. Eine kontinuierliche intraarterialle Nimodipininfusion zeigt einen anhaltenden Effekt. Nimodipintherapie, sowohl intravenös als auch intraarteriell, führt zu einer signifikanten Beeinträchtigung der Vasoreaktivität (PRx), unabhängig vom Vorliegen von Vasospasmen. Schlussfolgerung: Die vermutete vasodilatierende und den zerebralen Blutfluss verbessernde Wirkung einer intraarteriellen Spasmolyse als Nimodipinbolus scheint auf wenige Stunden begrenzt zu sein. Die Daten lassen aber keinen Rückschluss auf die Effektivität der unterschiedlichen Nimodipin-Applikationswege in der Behandlung des DCI nach SAB zu. 16 Session 4 Klinische Forschungen II Cerebral contrast enhanced ultrasound and its value for diagnosis of perfusion deficits after acute ischaemic stroke M. Oertel1, R. Reitmeir1, J. Eyding2, R. Wiest3, W. Z`Graggen1, J. Beck1 1 Inselspital, Universitätsspital, Universität Bern, Universitätsklinik für Neurochirurgie (Bern, Schweiz) 2 Knappschaftskrankenhaus, Universitätsklinikum, Ruhr Universität Bochum, Klinik für Neurologie (Bochum, Deutschland) 3 Inselspital, Universitätsspital, Universität Bern, Universitätsinstitut für Diagnostische und Interventionelle Neuroradiologie (Bern, Schweiz) Objective: Contrast enhanced ultrasound perfusion imaging (UPI) enables detection of parenchymal microvascular blood supply and differentiation of ischaemic and nonischaemic tissue. The aim of this study was to analyse the diagnostic accuracy of UPI when compared to magnetic resonance and computed tomography perfusion imaging and to evaluate its feasibility, value, and potential limitations of detection of normal and pathological perfused brain regions in acute ischaemic stroke patients. Methods: In this prospective single centre study we performed high mechanical index contrast enhanced UPI in 30 patients with acute ischaemic stroke and compared UPI with magnetic resonance perfusion weighted imaging (MRP) or perfusion computed tomography (CTP) data. Time-to-peak (TTP) intensity of 10 ischaemic regions of interest (ROIs) was compared to 4 standard ROIs of the nonischaemic hemisphere of the same patient. ROIs on the ischaemic side were categorized as normal or hypoperfused. ROIs with a TTP >3 seconds in UPI and >4 seconds in CTP or MRP were considered as hypoperfused, or as non-perfused when TTP was not measurable. Results: Sixteen patients were used for the final analysis. Ninety-eight of 160 UPI ROIs of the ischemic hemisphere were normal, 52 were hypoperfused or nonperfused, and 10 could not be assessed because of artefacts. There was a significant correlation of the UPI and MRP or CTP (Pearson`s chi-squared test 79.119, p<0.001). In 18 UPI ROIs perfusion was absent, correlating with diffusion restriction in diffusion-weighted magnetic resonance imaging (Pearson`s chi-squared test 42.307, p<0.001). Analysis of receiver operating characteristics proved a high sensitivity of UPI in the diagnosis of hypoperfused (AUC = 0.917, p <0.001) and non-perfused (AUC = 0.830, p<0.001) tissue in comparison with CTP and MRP. Conclusions: Our study demonstrates that high mechanical index contrast enhanced UPI in acute ischaemic stroke is feasible and highly specific and sensitive for detecting perfusion abnormalities. The results of UPI compared favourably with the gold standard CTP and MRP. Nowadays UPI is complementary to MRP and CTP imaging but represents also an independent dynamic, flexible, fast, and repeatable procedure with high future diagnostic potential. 17 Session 4 Klinische Forschungen II Failures and problems of the Destiny-2-StudyFehler und Probleme der Destiny-2-Study A. Aschoff1 1 (Heidelberg, Deutschland) Objective: The decompressions (DC) of MCA-infarctions in patients less 60 years dropped the mortality from 75% to 20% without increase of vegetative cases. In older patients (61-70 and >71 years), the results are controversial: Leonhard (02) reported a rapid deterioration of results after 60, especially in life-quality, Uhl (04) a slow decrease suggesting DCs even in the 7th decade. - Looking on general trends of age-related multimorbitity, there is a consent of most, to try DCs in the 8th decade in exceptions only. - Destiny-2 mixed both groups. Methods: We analysed the Destiny-2. Results: 1. In literature DC-diameters range from 3 to >16 cm, which leads to additional volumes of 2-250 ml (ratio 1:100). Unfortunately diameters of Destiny-2 were uncontrolled, only suggested (>12cm). Empirically measured DCdiameters counted 8.6-12.6 cm (ø 10.5 cm; = ø 84 cm2,Wirtz 97), ø 10.5 cm ± 2.8 cm (SD; Wagner 01) and 8.2-16.0 cm (ø 11.8 cm; Hoffmann 13). Instead of the desired 12-cm-DC (volume 86 ml) thede-facto-diameter 10.5 cm (mean) lead to 50 ml, the worst case of 8.2 cm to 25 ml volume only. - An intra-op. lineal-measurement requires 10 s/diameter, post-op CT/x-ray-analyses >10 min. 2. The study protocol allows for duraplasty cadaver-dura, which induced 132 cases of Creutzfeld-Jakobs-diseases 20 years ago ( incubation-time max 24.6 years). 3. The protocol proposed ipsilateral ICP-probesafter DC. However the 58 patients of Schwab hadno DCs. 4. The poor prognosis of patients >70 is wellknow and don’t requires a prospective study, which let due to refused surgery to additional 17 deaths. 5. In the organizing hospital are the files of >200 MCA-DC-patients since 1986 and many conservative cases, an ideal condition for a retrospective pre-check with low costs, follow-up of max. 28 years and no ethical conflicts. 6. Unfortunatly the data of 61-70 and elder are not separated. Mixed data lead to a negative bias in younger. 7. Ordinal-scales (GCS, Barthel-Index etc.) contain arbitrary values with inconstant distances; a calculation to mean/median values is statistically incorrect. Conclusion: Destiny-2 failes in control of DC-diameters/volumes, allows cadaver-dura and do´nt differenciate data of the 60ties and the elder. The large clinical collection of >200 DC-patients since 1986 was not used for prestudies, which probably had answered the questions of Destiny-2. Keywords: Decompressive craniectomy, MCA-infarctions, volumetry 18 Session 4 Klinische Forschungen II Hirntoddiagnostik und Apnoetest - Auswirkungen auf den intrakraniellen Druck C. Roth1, A. Ferbert1, W. Deinsberger1, J. Kleffmann1 1 Klinikum Kassel, Neurologie (Kassel, Deutschland) Fragestellung: Der Apnoetest ist in Deutschland obligater Bestandteil der Hirntodbestimmung. Vielfach wurde er kritisiert aufgrund seiner möglichen Komplikationen. Einige Wissenschaftler postulieren einen zusätzlichen Anstieg des intrakraniellen Druckes (ICP) durch die gewollte Erhöhung des pCO2. Methoden: Prospektive Observationsstudie zwischen 2012 und 2014. Eingeschlossen wurden Patienten mit ICPMonitoring, die eine Hirntoddiagnostik erhielten. ICP, cerebraler Perfusionsdruck (CPP), mittlerer arterieller Druck (MAP) und die Herzfrequenz wurden kontinuierlich gemessen zu 3 unterschiedlichen Zeitpunkten: 15 Minuten vor (baseline), während der Hirntoddiagnostik inklusive Apnoetest und 15 Minuten nach der Testung (follow-up). Ergebnisse: Insgesamt wurden 16 verschiedene klinische Untersuchungen inklusive Apnoetest durchgeführt. Der mittelere Ausgangs-ICP betrug 95 ± 27,7 mmHg und der mittlere CPP 13,5 ± 20,7 mmHg. Dabei zeigten ICP und MAP eine starke Korrelation mit einem Korrelationskoeffizienten von weniger als - 0,6 oder mehr als + 0,6 in 13 Untersuchungen. Schlussfolgerung: Der ICP zum Zeitpunkt der Hirntoddiagnostik ist exzessiv erhöht. Veränderungen des ICPs korrelieren mit Veränderungen des MAPs und nicht wie postuliert mit dem pCO2. Darüber hinaus muss der CPP nicht notwendigerweise 0 betragen. Dies legt die Vermutung nahe, dass bei einigen Patienten im Hirntod ein geringer positiver cerebraler Blutfluss vorliegen kann. Abb. 1 19 Session 4 Klinische Forschungen II Risikofaktor perkutane Tracheotomie bei akuter zerebraler Erkrankung? - Eine logistische Regressionsanalyse J. Kleffmann1, W. Deinsberger1, A. Ferbert2, R. Pahl3, C. Roth2 1 Klinikum Kassel, Klinik für Neurochirurgie (Kassel, Deutschland) 2 Klinikum Kassel, Klinik für Neurologie (Kassel, Deutschland) 3 Universität Marburg, Institut für Medizinische Biometrie und Epidemiologie (Marburg, Deutschland) Einleitung: Die perkutane Tracheotomie ist ein gängiges Verfahren auf Intensivstationen. Bei Patienten mit akuten zerebralen Schädigungen kommt es zu einem reversiblen, periprozedualen Hirndruckanstieg, in einigen Fällen mit Werten deutlich über der als kritisch angesehenen Marke von 20mmHg. Bisher ist unklar welche Faktoren diesen Hirndruckanstieg bedingen. Methode: Seit Dezember 2010 wurden alle perkutanten Tracheotomien (PT) auf unserer neurologisch/neurochirurgischen Intensivstation prospektiv erfasst. Es erfolgte das kontinuierliche Monitoring 60 Minuten vor, während und 60 Minuten nach der Tracheotomie mit minütlicher Aufzeichnung von Hirndruck, cerebralem Perfusionsdruck, arteriellem Mitteldruck, peripherer Sauerstoffsättigung und Herzfrequenz. Mittels logistischer Regressionsanalyse erfolgte die Auswertung folgender Faktoren: BMI, Alter, Geschlecht, Tracheotomietechnik (PercuTwist® vs. Blue Rhino®), Operateur (Neurologe vs. Neurochirurg), Dauer des Eingriffs, Anzahl der Beatmungstage und Höhe des ICP vor dem Eingriff (< vs. > 15mmHg). Ein periprozedualer Anstieg des ICP über 20mmHg wurde als kritisch bewertet. Ergebnisse: Im Beobachtungszeitraum von Dezember 2010 bis August 2013 wurden 175 PT durchgeführt, davon 55 mit ICP-Monitoring. Der mittlere Ausgangs-ICP betrug 9 mmHg und stieg periprozedual signifikant auf 18 mmHg an (p Diskussion: Unabhängig vom Zeitpunkt der Tracheotomie sollte bei Patienten mit akuten zerebralen Schädigungen ein Hirndruckmonitoring erfolgen. Im Falle eines erhöhten Ausgangs-ICP von >15mmHg empfehlen wir die Prozedur auf Grund des signifikant erhöhten Risikos einer periprozedualen kritischen Hirndrucksteigerung zu einem späteren Zeitpunkt durchzuführen. Abb.1 20 Session 4 Klinische Forschungen II Spontaneous Intracranial Hypotension: a Case Series of underlying causes. C. T. Ulrich1, J. Fichtner1, C. Fung1, M. Fiechter1, J. Gralla2, W. Z'Graggen1,3, A. Raabe1, J. Beck1 1 Universitätsklinik Inselspital, Neurochirurgie (Bern, Schweiz) 2 Universitätsklinik Inselspital, Neuroradiologie (Bern, Schweiz) 3 Universitätsklinik Inselspital, Neurologie (Bern, Schweiz) Introduction: Spontaneous intracranial hypotension (SIH) is a rare but increasingly diagnosed condition. Low cerebrospinal fluid (CSF) pressure due to a dural leakage causes orthostatic headache. The nature, aetiology, and location of the CSF leak itself are currently unknown and are thought to be spontaneous or idiopathic in most cases. Aim: We present a case series with proven CSF leaks in which a systematic and meticulous search revealed the underlying sources of dura-perforating pathologies causing SIH. Methods: A consecutive series of 13 patients with symptoms of non-self-limiting intracranial hypotension were evaluated for a systematic diagnostic work-up from February 2013 to July 2015. We performed a spine focused, stepwise escalating imaging set. Microsurgical exploration under intraoperative electrophysiological monitoring to elucidate the underlying cause of the CSF leak was performed in all 13 cases. Results: We identified 13 patients with SIH and imaging signs of spinal dural perforation. In 10 cases a calcified micro-spur extruding out of the disc space was identified perforated the dura and arachnoid. In 3 cases a ruptured arachnoid cyst at the axilla of the exiting spinal nerve root was identified as CSF-leakage. All 10 micro spurs and 3 cysts were micro-surgically approached, the dura was sealed, and the CSF leak ceased immediately. Conclusions: The aetiology of the CSF leak in SIH remains obscure. Here we present 14 patients in which a systematic spinal work-up, including microsurgical exploration, revealed dura perforating micro spurs or ruptured arachnoid cysts at the exiting nerve root. The dura-perforating micro spurs were a more frequent cause of SIH than arachnoid cysts. Both were definitive, and readily treatable causes of SIH. 21 Session 5 Hydrozephalus Computerized lumbar infusion test in spontaneous intracranial hypotension C. Fung1, C. Ulrich1, M. Fiechter1, J. Fichtner1, P. Mordasini2, W. Z'Graggen1, J. Gralla2, A. Raabe1, J. Beck1 1 Inselspital, Neurochirurgie (Bern, Schweiz) 2 Inselspital, Neuroradiologie (Bern, Schweiz) Background: Spinal cerebrospinal fluid (CSF) leaking causes spontaneous intracranial hypotension (SIH). The diagnosis of SIH can be challenging, requiring multiple imaging procedures. Current classifications don’t capture most patients with SIH-associated headache. Aim of the study was to assess CSF outflow resistance by lumbar infusion testing in patients with and without a spinal CSF leak. Methods: We included consecutive patients with suspected SIH treated between January 2012 to February 2015. A CSF leak was “proven” according to our recently published criteria as extrathecal contrast accumulation after intrathecal contrast application, either in spinal MRI, myelography or post-myelography-CT. Computerized lumbar infusion testing with a constant rate of 2ml/min was performed to analyze CSF outflow resistance (R CSF). Opening pressure was recorded. Results: Thirty-one patients had a complete clinical imaging and lumbar infusion testing. Eight patients (57.1%) with proven leak had an opening pressure higher than 4.4mmHg (current threshold of the ICHD society for SIH). RCSF in patients with proven CSF leakage (n=14) was 1.97mmHg/ml/min compared to 11.78mmHg/ml/min (p<0.001) patients without a CSF leakage (n=17). Sensitivity, specificity, positive, and negative predictive values for a RCSF cutoff of ≤5mmHg/ml/min were 0.86, 1.0, 1.0, and 0.89 (AUC of 0.96), respectively. Median opening pressure in patients with a CSF lea was 5.26mmHg compared to 11.77mmHg in patients without a leak (p<0.001). Conclusion: RCSF assessed by computerized lumbar infusion test showed a strong association with the existence of a spinal CSF leakage. It has a higher diagnostic yield than lumbar opening pressure. RCSF can easily be implemented in the diagnostic workup of SIH. 22 Session 5 Hydrozephalus Outpatient telemetric ICP measurements: The Göttingen ICP Challenge. S. Müller1, V. Rohde1, F. Freimann1 1 Universitätsmedizin Göttingen, Klinik für Neurochirurgie (Göttingen, Deutschland) Objective: Telemetric ICP measurements guide valve adjustments in shunt therapy. However, the lack of a defined ICP measurement scheme in mobile patients makes the interpretation of ICP data and its intercomparability difficult. A range of normal ICP values for mobile patients is not defined yet. We introduce our ICP challenge scheme for outpatient telemetric ICP measurements. Methods: The Göttingen ICP challenge scheme implies forenoon measurements in the (1) upright body position, in the (2) supine body position, and finally (3) with 60° elevation of the upper body (10 minutes each position). All ICP measurements (Neurovent-P-tel system, Raumedic) were analyzed retrospectively using a dedicated software tool (www.icp-analyzer.org). Each measurement was classified as intracranial hypotension, normotension or hypertension. The corresponding vertical and horizontal valve opening pressure (VOP and HOP; cm H2O) was documented. Subsequent valve adjustments and their clinical impact were followed using an ordinal scale (0-5 points). ICP data were given as mean values (± SD) in mm Hg. Results: We evaluated 21 ICP measurements obtained from 12 patients (3 male; 9 female. An intracranial hypotension was measured with a mean ICP of (1) -10.9 (± 6.3) in mm Hg, (2) 9.3 (±8) in mm Hg and (3) -4.8(±7.9) in mm Hg. ICP values of (1) -2.8 (±2.3) in mm Hg, (2) 12.3 (±8.8) in mm Hg and (3) -5.7 (±3.9) in mm Hg were classified as normotension. An intracranial hypertension was assumed with a mean ICP of (1) 4.2 (±3.6) in mm Hg, (2) 15.7 (±4.3) in mm Hg and (3) 0.3 (±1.9) in mm Hg. Fourteen shunt valve adjustments resulted from the measurements. Clinical symptoms improved from 3 (± 0.6) to 1.5 (± 0.9) points after valve adjustment. Conclusion: The evaluation of our ICP challenge scheme gives reason for its clinical and scientific application in the future. The definition of ICP normal values in mobile patients remains blurred. 23 Session 5 Hydrozephalus Kann man bei kraniektomierten Patienten mit der Duplex-Sonographie zuverlässig quantitative Bestimmungen der Ausmaße aller vier Ventrikel vornehmen? : Ein Vergleich mit der CCT H. Bendella1, J. Spreer2, A. Hartmann1, A. Igressa1 1 Kliniken der Stadt Köln-Merheim (Universität Witten/Herdecke), Köln, Neurochirurgie (Köln, Deutschland) 2 Kliniken der Stadt Köln-Merheim (Universität Witten/Herdecke), Köln, Radiologie (Köln, Deutschland) Fragestellung: Ist die transkraniellle Duplexsonographie bei kraniektomierten Patienten geeignet, als bedside Verfahren die Darstellung von Hirngewebe, Ventrikelsystem und Gefäßverhältnisse das CCT zu ersetzen? Patientenkollektiv und Methode: Bei bisher 101 Patienten mit Duplexsonographie(DS) (nach SAB, malignem ACMInfarkt, SHT, ICB) sind - z.T. serielle - transkranielle DS durchgeführt worden (Hitachi-EUB 7500, Sonde 5-2 / Abdominalsonde, 1.4 Mhz, mechanical Index Ergebnisse: Die DS ermöglicht eine exakte Bestimmung der Ausmaße aller vier Hirnventrikel, weiterhin Mittellinienverlagerungen, Flüssigkeitsdepots (Hygrome und Blutungen). Die Reproduzierbarkeit ist hoch. Hirnfurchen, Hirnstamm, die Weite subkalottaler Flüssigkeitsansammlungen können identifiziert werden. Infarktareale, Parenchymläsionen und extrazerebrale Kompartimente lassen sich detektieren. Die Qualität der Gewebedarstellung erreicht nicht die der CCT, ist aber grundsätzlich gut. Blutungen in den Subarachnoidalraum und subdurale Hämatome mit einem Durchmesser Die Korrelation der Weitenbestimmung zwischen CCT und Ultraschalluntersuchung ist bzgl. der Ventrikel hoch signifikant und sehr gut. Mit der Duplex- und Dopplersonographie können Gefäße und deren Perfusionsverhältnisse erfasst werden. Methodisch bedingte Einschränkungen ergeben sich durch Reflexionsartefakte. Zusammenfassung: Die Duplexsonographie bei kraniektomierten Patienten kann v.a. eingesetzt werden, um zuverlässig die Ventrikelausmaße und Mittellinienverlagerungen quantitativ zu bestimmen. Dieses kann zu einer Reduktion der Anzahl notwendiger CCT führen. 24 Session 5 Hydrozephalus Smartphone-assisted placement of external ventricular drainages C. Eisenring1, J. Beck1, M. Oertel1 1 Inselspital Bern, Neurochirurgie (3010, Schweiz) Objective: Anatomical landmarks determine primarily the trajectory for placements of external ventricular drainages (EVDs). Nevertheless, non-assisted implantations are frequently complicated by multiple attempts and suboptimal EVDs locations especially if anatomical variants and narrowing of the ventricles exist. Therefore, the authors evaluated the feasibility and accuracy of smartphone-guided angle-adjusted EVDs implantations in both a human artificial and cadaveric model. Methods: A total of 20 EVDs (skull phantom 8/20, cadaver head 12/20) were implanted. After multi-planar CT 3D reformation a trajectory was set from Kocher’s point to the centre of the ipsilateral ventricular frontal horn according to the horizontal and vertical diameter. Intended insertion angles and distances to the catheter tip were measured. The smartphone was calibrated to the mid-cranial sagittal line with the skull in neutral supine position. EVDs were placed using both the measured catheter lengths and smartphone-adjusted insertion angles. Insertion angles and intracranial distance to the catheter tip were measured on postinterventional CT. Results: All EVDs were placed in the frontal horn of the ipsilateral ventricle as intended. EVDs tip locations showed a mean deviation of 2.76° from the planned trajectory with a 1.93° standard deviation (SD). The mean distance of the EVDs tips to the intended targets was 0.4 cm (SD ± 0.26 cm). The mean duration of measurement of implantation angles and intraventricular lengths was 3 min, and of sterile packing with calibration of the smartphone, drilling and angle-adjusted EVDs implantation 9 min, respectively. Conclusions: For the first time, a smartphone was used as a tool for placement of EVDs. Our ex vivo study suggests that smartphone-guided EVDs placement represents a precise and fast assisted free-hand technique with a simple and broadly available device. Further in vivo studies may proof its accuracy and might help implementing the method into clinical routine. 25 Session 5 Hydrozephalus Low-dose CT als Alternative zur VP-Shuntdarstellung N. Tiebel1, S. Pilgram-Pastor2, R. Buhl1 1 Städtisches Klinikum Solingen, Neurochirurgie (Solingen, Deutschland) 2 Alfried-Krupp-Krankenhaus Essen, Neuroradiologie (Essen, Deutschland) Einleitung: Nicht nur in der pädiatrischen Neurochirurgie sollte die Strahlenhygiene einen größeren Stellenwert spielen. Auch im Rahmen der Shuntkontrollbildgebung im Erwachsenenalter (posthämorrh., iNPH) müssen wir als behandelnde Ärzte die Strahlenhygiene wiederbeleben, auch wenn insgesamt im Vergleich zu vor 10-20 Jahren die effektive Dosis der einzelnen Untersuchungsmethoden dank technischem Fortschritt seitens der Industrie sukzessive reduziert werden konnte. Dieser Beitrag soll zeigen, dass eine deutliche Reduktion der Strahlendosis im low-dose-CT den Shuntverlauf genauso gut dokumentiert, Diskonnektionen sicherer identifiziert und die intraperitoneale Lage präzise zeigt im Vergleich zur konventionellen Röntgen- oder Sonographiedarstellungen. Daten: Die effektiven Dosis [E] im vorgestellten Kasus betrug 1,55 mSv bei einem DLP von 81,85 mGy*cm. Dies entspricht etwa 70% der jährlichen natürlichen Strahlenexposition. Im Vergleich dazu summiert sich [E] auf ca. 3 mSv für eine Schädelaufnahme in zwei Ebenen + Thorax pa + Abdomen in zwei Ebenen. Ein klassisches CCT, nativ hat eine [E] von 11,4 mSv (DLP 597,51 mGy*cm). Auch als Ultima ratio nicht akzeptabel erscheint ein Abdomen-CT zur Klärung der intra- oder präperitonealen Lage des distalen Katheteranteils mit einer [E] von ca. 12 mSv. Neben klinischen Aspekten sollte auch die abdominelle Sonographie nicht vernachlässigt werden, doch hier kann häufig aufgrund der Untersuchungsgegebenheiten oder auch bzgl. der Erfahrung des Untersuchers keine eindeutige Aussage zur Lage des distalen Katheters gemacht werden. Schlussfolgerung: Aus Strahlenhygienischem Aspekt und der genauen Darstellung des Kathetersytstem in einer homogenen Schnittbildgebung erscheint das low-dose-CT mit einer nahezu halbierten Strahlendosis als zukunftsfähige Alternative zur konventionellen Darstellung des Kathetersystems. 26 Session 5 Hydrozephalus Admission for shunt dysfunction - retrospective analysis and development of a systematic diagnostic approach M. N. Frank1, J. Spirig1, L. Stieglitz1 1 Universitätsspital Zürich, Neurochirurgie (Zürich, Schweiz) Objective: Patients with ventriculo-peritoneal shunts for hydrocephalus treatment are frequently admitted for suspicion of a shunt dysfunction. As the symptoms are mostly unspecific, patients usually undergo a series of both costly and even invasive diagnostics. In order to optimize the diagnostic procedure we performed a systematic retrospective analysis. Methods: All patients admitted for suspicion of shunt dysfunction between January 2010 and July 2013 were reviewed. Source of admission, symptoms, the referral’s diagnosis and information about the implanted shunt system were analyzed as well as the diagnostic steps performed at our center and the resulting diagnosis. Results: Altogether, 148 patients were admitted for suspicion of shunt dysfunction in the defined period. The patient’s age ranged from 18 to 89 years. 24% of the cases were self-admissions by the patients, the remaining distributed equally to general practitioners, rehabilitation centers and hospitals. Admission diagnosis was “shunt dysfunction” in nearly all cases without more concrete suspects as toward the origin. In 46% of the admissions, a shunt dysfunction was found at our institution, in 17% of the cases the symptoms could be attributed to a diagnosis non-related to the shunt and in 37% the symptoms were neither shunt-related nor was their true origin identified. There was a clear relation between time after shunt implantation and shunt-dysfunctions found. Abdominal subcutaneous dislocation (2%) occurred only within the first 6 months. Over- (3%) and underdrainage (14%) were found to be the main course for admission in the first 5 years. Infections (5%) rarely occurred in shunts older than 3 years and in shunt systems more than 4 years old in most cases a disconnection (13%) was found to be the cause. Conclusion: Shunt patients are admitted for suspected shunt dysfunction about twice as often as needed. Most of the symptoms are unspecific, only few symptoms are helpful in identification of the dysfunction’s origin. On basis of the shunt’s age we were able to define a procedure to make the diagnostic process more efficient. 27 Session 5 Hydrozephalus I can hear my shunt - Geräusch-Phänomene bei permanenten Liquorableitungen S. Kästner1, C. Roth2 1 Klinikum Kassel, Neurochirurgie (Kassel, Deutschland) 2 Klinikum Kassel, Neurologie (Kassel, Deutschland) Introduction: CSF shunts are lifetime implants and anecdotally patients report on noises associated to their shunts. There is a vast lack of information regarding acoustic phenomenons related to CSF-shunts. Method: We identified all patients who were treated or followed at our neurosurgical department within a 15 year period from January 2000 up to the end of 2014. All patients who were cognitively intact were explored by a questionnaire and by personal interview about phenomenons related to their shunts. Results: 379 patients were eligible for the survey and 260 patients completed the questionnaire. 29 patients report on noises raised by their shunts (11,2%). All of them experienced intermittent while changing body posture mainly from a lying to an upright position or reclining the head. Most of the patients report on low sounds but loud and even very loud noises occur in some patients. Most patients are not bothered by these noises because they appraise it as a normal part of the therapy or a proof of a functioning shunt device. Mainly modern valves with gravitational units a prone to produce noises, but nearly all valve types can evoke noises. Conclusion: Noises raised by a shunt do occur in a considerable amount of shunted patients. One should be aware of this phenomenon and these patients should be taken for serious. 28 Session 5 Hydrozephalus The role of shuntography in diagnosis of mechanic complications after implantation of ventriculoperitoneal shunt in patients with idiopathic normal pressure hydocephalus: a retrospective clinical evaluation. S. Rot1, J. Lemcke1 1 Unfallkrankenhaus Berlin, Neurochirurgie (Berlin, Deutschland) Objectives: This retrospective, longitudinal clinical study investigated the risks and benefits of contrast-enhanced visualisation of implanted ventriculoperitoneal shunt (shuntography) in patients with idiopathic normal pressure hydrocephalus (iNPH) in relation to mechanic complications. Methods: We identified 69 patients who underwent shuntography for suspected shunt failure in the time period from 2000 to 2014. The following criteria were used to assess the clinical evaluation: width of the ventricle, radiographically detected obstruction or disconnection along the venticuloperitoneal shunt, need of revision surgery or reprogramming of the valve, Kiefer score before and after the treatment resulting from the findings of shuntography. The percentage of procedure-associated complications was evaluated. Results: 42% of the total patient population showed radiographically detected underdrainage owing to shunt dysfunction: mechanical obstruction was found in 36% of the patients and disconnection of shunt components in 6%. Obstructions of ventricle catheter and the abdominal catheter occurred nearly in the same frequency (17% and 18%). Shuntography without any pathological finding was conducted in 16% of the patients. According to the results of shuntography 36% of patients underwent reprogramming of the valve and 39% underwent revision surgery. 38% of all patients showed clinical benefit after treatment (at least one point of the Kiefer score). Conclusions: Contrast medium enhanced shuntography showed a satisfactory clinical performance in diagnosis of mechanic complications after implantation of ventriculoperitoneal shunt in patients with idiopathic normal-pressure hydrocephalus. The majority of patients with diagnosed mechanical complications needed revision surgery and showed clinical benefit after treatment. Keywords: shuntogramm, idiopathic normal-pressure hydrocephalus, clinical trial, over-and underdrainage, Kiefer score. 29 Session 5 Hydrozephalus The “Dresden-valve” of Schubert & Zeiner, the first German hydrocephalus valve 1965. A forgotten pioneer invention A. Aschoff1 1 (Heidelberg, Deutschland) Objective: In the first decades of hydrocephalus treatment Germany played the leading role: First steril EVD (Wernicke 1886), (serial) LP (Quicke 1891), first ventriculostomy using a glasfaser-wick (Miculicz 1893), first VP-shunt (Kausch 1905), first venous shunt with bioprothetic valve (Payr 1907), first ventriculostomy without alien body („Balkenstich“, Anton/Bramann 1908), first pleural- and ureter-shunts (Heile 1914/ Kreuter 1925). Around 1918 the USA became dominant inventing the plexectomy (1918), open/ endoscopic ventriculostomies (1920/23), silicone (1946), ball-valves (Nulsen 1949), magnetically adjustable- (V Bush 1952), slit- (Pudenz 1955, Holter 1956) and diaphragm-valves (Schulte 1960), gratificated by a 30-year-monopol in shunt-technology and -sales. Between 195090, inspite of a large medical industry W-Germany inventedone single patent only, but no prototype: the MBBHildebrand-valve. - In contrast, in 1965 in the GDR was developed a diaphragma-valve by Schubert and Zeiner; 80 exemplars were produced. In shunt-literature this episode is nearly forgotten. Methods: Analysis of four papers (65-75), habilitation thesis (72), letters and interview with W. Schubert, Dresden. Results: The pediatric surgeon Schubert and a specialist of VEB Pentacon (Zeiner) designed initially a ball-in-cone valve. Unfortunately neither precise tiny balls nor springs were available. They changed to a silicone diaphragm. The self-made valve required one night per exemplar. Mechanical, biocompatibility and clinical tests followed. 80 valves were produced and implanted in GDR-hospitals. A serial production was not possible. Conclusion: In contrast to the disgraceful luck of hydrocephalus implants in W-Germany Schubert and Zeiner demonstrated a high innovative power and an impressive ability for improvisation. They wrecked on the economical incompetence of the GDR. Keywords: Hydrocephalus history, hydrocephalus valves, Dresden valve 30 Session 5 Hydrozephalus Infektionsrate bei externen Ventrikeldrainagen: Zwei Operationsmethoden im Vergleich C. Brand1, W. Kielhorn1, A. Pala1, R. König1, C. R. Wirtz1, T. Kapapa1 1 Uniklinik Ulm, Neurochirurgie (Ulm, Deutschland) In der Studie wurden 2 OP-Techniken (Anlage einer Ventrikeldrainage (VD) über ein Drillbohrloch vs.Trepanationsbohrloch) in Hinblick auf die Infektionsrate näher beleuchtet. In den meisten Fällen wurden die VD, die über ein Drillbohrloch eingebracht wurden, auf der Intensivstation oder im Schockraum gelegt. Alternativ wurden die VD über ein Trepanationsbohrloch im Op gelegt. In der retrospektiven Studie wurden die Daten von 350 Patienten untersucht, die zwischen Jan. 2010 bis Dez. 2013 an der Uniklinik Ulm aufgrund eines Hydrocephalus eine VD erhalten haben. Eingeschlossen wurden alle Patienten, die aufgrund einer intracraniellen Blutung, einer cerebralen Ischämie oder einer intracraniellen Raumforderung einen Hydrocephalus entwickelten und in deren Folge eine VD benötigten. Die Diagnose wurde mittels MRT oder CT gestellt. Patienten mit vorbestehender intracranieller Infektion wurden aus der Untersuchung ausgeschlossen. Voraussetzung für das Anerkennen einer Infektion des Liquorraumes war der positive Bakteriennachweis im Liquor. Die Daten wurden deskriptiv statistisch ausgewertet. Insgesamt haben 201 Patienten die VD über ein konventionelles Trepanationsbohrloch erhalten. Bei 147 Patienten wurde der Zugang zum Ventrikelsystem über ein Drillbohrloch gewählt. Bei zwei Patienten war die Methode retrospektiv nicht mehr eruierbar. 22 Patienten erkrankten an einer nachgewiesenen katheterassoziierten Infektion. 14 aller Patienten, die den Katheter via Drillbohrloch erhielten, entwickelten eine Infektion. Im Vergleich dazu wiesen 8 Patienten des Vergleichskollektives eine Infektion auf. Dieser Unterschied war nicht signifikant. Bei 12 Patienten konnte ein Staph. epidermidis nachgewiesen werden. In fünf weiteren Fällen wurden andere Staph. diagnostiziert. In den restlichen Liquorproben wurden Strep. (n=2), Citro- und Enterobakterien (n=3) angezüchtet. In der Studie konnte kein signifikanter Unterschied bezüglich der Infektionsrate zwischen beiden Methoden festgestellt werden. Dennoch Vorteile der Ventrikelkatheterimplantation mit dem Drillbohrer ist die Unabhängigkeit vom Op. Ventrikeldrainagen können in der Akutsituation im Schockraum oder auf der Intensivstation gelegt werden. Eine unnötige Verzögerung kann damit vermieden werden. Zusätzlich ist die Schnitt-Naht-Zeit kürzer und die Wundfläche kleiner. 31