Stivarga - Oncomip
Transcription
Stivarga - Oncomip
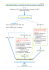
® STIVARGA® Régorafénib STIVARGA : Inhibiteur multikinase oral (RAF, VEGFR, PDGFR, TIE2) Thérapies ciblées anticancéreuses inhibant la prolifération et l’angiogénèse tumorale. 4 comprimés de 40 mg en une prise le matin au moment d’un petit déjeuner pauvre en graisse. Pendant 3 semaines suivi d’une semaine d’arrêt. (en continu) Ces effets sont fréquents mais non systématiques, d’intensité inconstante et variables en fonction des personnes. Cette liste n'est pas exhaustive, nous vous proposons de rester en contact avec l'oncologue référent de la pathologie de votre patient Effets indésirables Conduite et traitement à tenir. traitement préventif : Eviter l’exposition solaire, les douches et bains très chauds, les chaussettes et vêtements ‐ mineur : Signes subjectifs serrés, les traumatismes mécaniques ou chimiques des mains et des pieds (jardinage, engourdissement, bricolage…). Privilégier un chaussage confortable et le port de semelles répartissant le poids inconfort, du corps. (podologue en prévention) L’utilisation pendant les 3 premiers mois de traitement (au moins) d’une crème émolliente à paresthésies, base d’urée (à 10, 20, 30 ou 50%), en 2 applications par jour, est fortement recommandée dysesthésies car ce traitement a démontré son efficacité pour la réduction de l’incidence et de la gravité ‐ majeur : Signes objectifs du SMP. Ex : XERIAL® 10 à 50% (si préparation magistrale, remboursement possible par la Œdème, érythème douloureux, lésions hyperkératosiques sécurité sociale) (épaississement de la peau) avec halo Les lésions du SMP sont favorisées par l’hyperkératose (callosités) : avant l’initiation du inflammatoire, bulles, ulcérations avec traitement, une ou plusieurs séances de pédicurie avec décapage doux des lésions retentissement fonctionnel (marche, hyperkératosiques est recommandée. préhension) traitement curatif : Formes inflammatoires : dermocorticoïdes en pommades (si peau sèche) ou crème Cette toxicité est habituellement précoce (si suintant), éventuellement sous occlusion la nuit (gants, chaussettes). (dès 2 semaines de traitement), dose‐ Formes hyperkératosiques : association d’un topique kératolytique et de dépendante et ne récidive pas forcément à dermocorticoïdes (en alternance ou en association, par ex DIPROSALIC®). la réintroduction du traitement. En cas de bulles : elles doivent être percées mais leur toit respecté, une antisepsie locale doit être appliquée. En cas d’atteinte sévère, une adaptation posologique du Regorafenib peut être nécessaire (interruption pendant 7 jours puis reprise à ½ dose pendant 2 semaines). Syndrome main‐pieds (SMP) 50% Xérose cutanée, prurit 20‐30%, après plusieurs semaines Hydrater : pain ou gel douche sans savon, surgras ; émollients de type DEXERYL® de façon quotidienne. L’ajout d’un antihistaminique peut être utile en cas de prurit. Erythème du visage S’attenue spontanément après quelques semaines de traitement dermocorticoïdes : DIPROSONE® crème 1 fois par jour KETOCONAZOLE® topique, 1 à 2 fois par jour Diarrhées Surveillance de la fréquence des selles et des signes de retentissement clinique (signes de déshydratation, poids, fonction rénale). 35% des patients sont concernés et 7% Traitement symptomatique : conseils d’hydratation orale, fractionnement des repas, présentent une diarrhée sévère pouvant limitation des aliments riches en fibres. Traitement médicamenteux par SMECTA et conduire à une adaptation du traitement. LOPERAMIDE. Une interruption temporaire du Regorafenib (1/2 dose) peut être nécessaire. Hospitalisation à envisager : si diarrhée fébrile, persistante (>48h), profuse (avec déshydratation, retentissement hémodynamique) ou associée à une aplasie (PNN<500) Possibilité d’insuffisance pancréatique Traitement symptomatique : enzymes pancréatiques si stéatorrhée (OEROBIOL®) exocrine si diarrhée tardive de type stéatorrhée. Neutropénie : Contrôle de la NFS avant chaque cure En cas de température t° > 38,5°C : NFS en urgence PNN<500/mm3 et mauvaise tolérance : Hospitalisation 3 PNN<500/mm et bonne tolérance : bilan bactériologique, antibiothérapie orale à large spectre (type AUGMENTIN/CIFLOX) et surveillance au domicile possible après avis de l’équipe d’oncologie référente. 3 PNN entre 500 et 1000/mm : bilan bactériologique, antibiothérapie orale à large spectre (type AUGMENTIN/CIFLOX) et surveillance au domicile. En l’absence de fièvre, pas de nécessité d’hospitalisation ni d’antibiothérapie. Prescription G‐CSF préventif en cas de neutropénie profonde selon avis de l’oncologue référent. ® STIVARGA® Régorafénib STIVARGA : Inhibiteur multikinase oral (RAF, VEGFR, PDGFR, TIE2) Thérapies ciblées anticancéreuses inhibant la prolifération et l’angiogénèse tumorale. 4 comprimés de 40 mg en une prise le matin au moment d’un petit déjeuner pauvre en graisse. Pendant 3 semaines suivi d’une semaine d’arrêt. (en continu) Effets indésirables Conduite et traitement à tenir. Thrombopénie : Surveillance saignements ou apparition de pétéchies Transfusion plaquettaires si < 20.000 Pq ou saignement Anémie : Bilan d’anémie à réaliser (bilan martial, vitaminique, réticulocytes, …). Prescription d’EPO exceptionnelle à discuter avec l’oncologue référent. Indication de transfusion sanguine si Hb < 8g/dl ou Hb > 8g/dl et mauvaise tolérance clinique La pression artérielle doit être surveillée en ambulatoire plutôt qu’en consultation (auto Hypertension artérielle L’incidence de l’HTA sous Regorafenib mesures à domicile à privilégier). est de 28% selon les études et les Le constat d’une HTA avant ou pendant le traitement par Regorafenib doit conduire à populations concernées. l’introduction d’un traitement antihypertenseur sans arrêter le Regorafenib, sauf HTA non De façon rare, l’HTA peut se compliquer contrôlée. Les IEC et Sartans doivent être utilisés avec prudence chez les patients de leuco‐encéphalopathie postérieure cirrhotiques. Les inhibiteurs calciques non dihydropyrimidiques (vérapamil, diltiazem) sont (HTA, céphalées, confusion, vomissement, contre‐indiqués. troubles visuels, convulsions). Ce syndrome grave est le plus souvent réversible à l’arrêt du traitement. Toxicité digestive haute : (nausées, voire vomissements) 1‐ en traitement préventif : antiémétiques centraux : l’APREPITANT (EMEND® 80mg par jour) peut être prolongé jusqu’à 4jours. Si insuffisant, ajouter des corticoïdes (1mg/kg) ou des antiémétiques de type SETRON (ex. ZOPHREN® ou KYTRIL®) 2‐ si nécessaire : antiémétiques prokinétiques (ex. MOTILYO®, VOGALENE®, PRIMPERAN®) toutes les 4 heures au besoin. 3‐ en cas d’échec : anxiolytiques de type Benzodiazépines ou Neuroleptiques (ex HALDOL® 3 gouttes 4 fois par jour) En cas de vomissements non contrôlés par le traitement médical : Hospitalisation pour hydratation IV Toxicité vasculaire Le Regorafenib est contre‐indiqué en cas de thrombose artérielle récente (< 6 mois) quel qu’en soit le site et la gravité. Troubles de la cicatrisation Un arrêt du Regorafenib est recommandé 2 semaines avant toute intervention chirurgicale majeure. Hémorragies 7% Des saignements bénins (épistaxis, gingivorragies) sont fréquents et ne compromettent habituellement pas la poursuite du traitement. Asthénie, hypothyroïdie Nous recommandons que les patients tentent de rester le plus actif possible : l’exercice physique augmente la résistance à l’effort. Une hypothyroïdie survient chez 20% des patients sous Regorafenib : la TSH doit être régulièrement surveillée (tous les mois pendant 4 mois puis tous les 3 mois) et systématiquement en cas d’asthénie anormale. Prévention : conseils de prises alimentaires (fractionnement des repas, enrichissement Sarcopénie La perte musculaire concerne 5‐10% par des compléments alimentaires). des patients. Toxicité hépatique ASAT/ ALAT/Bilirubine Surveillance de la fonction hépatique, bilan à faire avant le traitement et tous les 15 jours pendant 2 mois puis une fois par mois, ou plus si cliniquement indiqué. Anomalies biologiques à surveiller Hypophosphorémie, lymphopénie, pancytopénie Surveillance biochimique et métabolique TSH, lipase, amylase, hypophosphatémie, hypocalcémie, hyponatrémie et hypokaliémie Modification des cheveux: après 3‐4mois (moins de 10%) Alopécie temporaire et incomplète, cheveux frisés, sensation de brûlure du cuir chevelu qui disparaît spontanément en quelques semaines Ces fiches sont téléchargeables sur le site d’Oncomip www.oncomip.fr