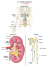RAPPELS ANATOMIQUES
Transcription
RAPPELS ANATOMIQUES
Fixe : Urologie / néphrologie RAPPELS ANATOMIQUES I/- Anatomie des voies urinaires basses et la physiologie de l’excrétion urinaire. II/- Anatomie et physiologie des voies hautes (Rein) 1/- Anatomie : 2/- Physiologie. Mécanismes de la formation de l’urine : l’élaboration de l’urine se fait en 3 temps : o La filtration glomérulaire : Elle a lieu dans le glomérule (dans le corpuscule rénal), a travers la membrane basale de la capsule de Bowman. Formation d’un ultra-filtrat (contient toutes les molécules contenues dans le plasma sauf les éléments figurés du sang et les protéines sauf l’albumine), sous l’effet de pressions (filtration passive) : La pression hydrostatique : on l’appelle aussi la pression artériolaire. C’est la pression sanguine au niveau des artérioles. Elle correspond à la moitié de la pression sanguine. La pression capsulaire : résistance à la pression hydrostatique (faible) 10 à 20mmHg La pression oncotique : due à la différence de concentration de protéines. Equivalente à 30mmHg. Soit la pression nette de filtration PnF = Pression artériolaire – (pression Oncotique + pression intra vasculaire). Le volume sanguin circulant dans le rein est de l’ordre de 1,5L par minutes. Le volume d’ultra filtrat est d’environs 160 à 200 L soit 125ml/min. On a ici une notion de débit, le taux ou débit de filtration glomérulaire dont la norme est de 125ml/min. Il correspond à DFG = Kf x Pnf, Kf étant le coefficient d’ultrafiltration glomérulaire. Questions : • Pourquoi faut il souvent dialyser les patients en réa ? Car la tension n’est pas suffisante pour avoir une PnF assez haute pour permettre une filtration passive. • Que va-t-il se passer si le DFG est trop élevé ou trop bas ? o Trop haut : passage trop rapide dans le tubule => temps trop court pour réabsorption correcte. o Tros bas : trop de filtrat réabsorbé et pas assez de filtration des déchets. Le filtrat se compose à ce stade : D’acides aminés De glucose De sodium De potassium De chlore De bicarbonates De phosphates D’urée De créatinine De quelques petites protéines (albumine) D’eau Seul 1% de la quantité initialement sécrétée sera éliminée par les urines. o La sécrétion tubulaire : passage de substances du sang vers la lumière du tube soit de façon passive, ou active. Les substances peuvent entrer dans les tubules rénaux non seulement par la filtration glomérulaire mais aussi en complément par sécrétion tubulaire. (médicaments, …..). Elle a une influence sur les bicarbonates. Le tubule rénal : • Tubule contourné proximal • Anse de Henlé • Tube contourné distal • Tube collecteur o La réabsorption tubulaire sélective : les substances filtrées repassent dans la circulation sanguine, de façon passive ou active. C’est l’ensemble des mécanismes par lesquels des composants de l’urine primitive vont être réabsorbés dans le sang. Les processus passifs : il s’agit de : • La diffusion (pour les solutés) • L’osmose (pour l’eau). Ces processus obéissent à la loi d’équilibre des gradients de concentration de part et d’autre d’une membrane. • Il y a aussi des processus d’équilibre de charge électrique des molécules, de part et d’autre de la paroi tubulaire. Rappel : pour qu’une substance passe des tubules dans les capillaires sanguins péritubulaires, elle passe d’abord dans le liquide interstitiel dans lequel baignent tous les néphrons. Les processus actifs : ils vont avoir pour mission d’équilibrer les processus passifs : • Premier cas : o Utilisation d’un transporteur spécifique pour chaque substance ainsi transportée. Cependant on note la présence d’un seuil limite maximal : le seuil rénal. Deuxième cas : o La pompe à Na+ K+ ATPase : • Troisième cas : o La réabsorption facultative commandée par les hormones. Ce sont : La PTH et la Calcitonine => réabsorption du Ca+ et des phosphates. L’ADH => augmente la réabsorption de l’eau. L’Auricular Natriurétic Peptid ANP => augmente le DFP + diminution de la réabsorption du Na+ , + diminution de la sécrétion d’ADH et d’aldostérone et diminution de la sécrétion de Rénine. L’aldostérone : augmentation de la réabsorption tubulaire du Na+ et l’excrétion du K+. La plus grande partie de la réabsorption se fait dans le tube contourné proximal. Y sont réabsorbés : L’eau 75% Les électrolytes (Na+, K+, Cl-, Bicarbonates….) Une partie importante des protéines passées au travers de la filtration Des produits de dégradation du métabolisme (urée, acide urique, …) réabsorption limitée et complétée par une sécrétion plus loin dans le tube. Le glucose à 100% Les acides aminés Les Phosphates. Dans l’anse de Henlé : Les processus sont différents selon que l’on se situe dans : • La branche descendante ou • La branche ascendante. Et qu’il s’agit de : • Néphrons corticaux ou • Néphrons juxtamédullaires. Plus on plonge dans la médulla, plus le milieu est hypertonique. Dans les anses de Henlé, il y a une réabsorption : De 20% d’eau De 30% de Na+ De 25% de Ca ²+ De 38% de Cl De 55% de Mg ²+ Dans le tube contourné distal => derniers ajustements de l’urine primitive avant le tube collecteur. Là, il y a encore du transport actif de Na+ et réabsorption de Ca ²++ • Fonction du rein : o Maintient de l’homéostasie avec : Maintient de l’équilibre hydrique : Les mouvements d’eau dépendent des concentrations, de la qualité des membranes, ainsi qu’à des mécanismes sous l’influence de certaines hormones (ADH). • Question : o Que se passe-t-il quand il y a absence d’ADH ? hypovolémie et diabète insipide. Maintient de l’équilibre électrolytique • Cas du sodium : le rein adapte les entrées et sorties de Na en fonction des besoins du corps. Une augmentation de l’activité du système rénine angiotensine aldostérone implique une baisse de l’excrétion du Na +. Une augmentation de l’activité des nerfs rénaux et catécholamines implique une baisse de l’excrétion du Na+. Une augmentation de la sécrétion d’ANP implique une augmentation de l’excrétion du NaCl. • Cas du potassium : o Réabsorbé en majorité dans les tubes rénaux. o Dans le Tube Contourné Distal, il est échangé ion pour ion avec le Na+ sous l’influence de l’aldostérone. Maintient de l’équilibre acido basique. • Régulation de la concentration en ions H+ : Le rein doit éliminer cet excès d’acides et conserver un pH extracellulaire compris entre 7,35 et 7,43 sans altérer la réserve alcaline. Et ce en rapatriant les ions bicarbonates dans le flux urinaire, formant ainsi avec le NH3 de l’ammoniaque NH4+ éliminé dans les urines. • Si le pH sanguin est trop haut => urines plus alcalines = augmentation du pH urinaire. • Si le pH sanguin est trop bas => les urines vont s’acidifier = baisse du pH urinaire. • Normalement, le pH urinaire est variable mais plutôt proche de 6,7 (=un peu acide). Il peut varier de 4,6 à 8,5 dans la journée. Rôle émontoire avec : • Elimination des produits de dégradation finale du métabolisme : o Cas de l’urée : c’est un produit issu de la dégradation des acides aminés (protéines). o L’acide urique : L’acidité des urines tend à le rendre un peu soluble et à le faire précipiter sous forme de lithiases (ou calculs) urinaires. o La créatinine : c’est la seule substance filtrée qui ne subit aucune réabsorption d’où l’intérêt du dosage de sa clairance pour mesurer le DFG. o La clairance d’une substance est le volume apparent (virtuel) de plasma artériel totalement débarrassé d’une substance donnée par unité de temps. • • • • o La clairance de la créatinine permet donc de connaitre le DFG ce qui équivaut à l’état de santé de la filtration rénale. Elimination de substances toxiques : o Le tube rénal permet aussi d’éliminer directement des substances artificiellement introduites dans l’organisme et dont le milieu intérieur a besoin de se débarrasser (ATB, toxiques, ….). o Le rein est exposé tout particulièrement à l’effet toxique de certaines substances car : Il bénéficie d’une perfusion sanguine élevée (20% du débit cardiaque). Il possède une très large surface endothéliale. Il peut transporter, accumuler, métaboliser de nombreux composés chimiques. Il possède de nombreuses protéines de transport. o 20% des cas d’insufisance rénale aigue sont liées aux médicaments (surtout par les aminosides) qui provoquent : Soit des lésions directes des cellules tubulaires, Soit des réactions immunoallergiques Des IRA Régulation de la pression artérielle : o Action de la rénine : Sécrétée par l’appareil juxta glomérulaire. Elle est stimulée par : • Le sympathique • L’hypovolémie et donc la baisse du débit sanguin rénal. • La baisse de la PA Production de l’érythropoïétine = EPO : o Fabrication stimulée par l’hypoxie rénale. o Hormone indispensable à la maturation des GR dans la moelle osseuse rouge. Production d’un métabolite de la vitamine D :