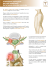Traitement chirurgical de la paralysie faciale
Transcription
Traitement chirurgical de la paralysie faciale
M I S E A U P O I N T Traitement chirurgical de la paralysie faciale Surgical treatment of facial palsy ● A. Bozorg-Grayeli*, D. Bouccara*, O. Sterkers* SUMMARY BILAN CLINIQUE ET PARACLINIQUE Peripheral facial paralysis (PFP) can be the revealing sign of lesions originating from the facial nerve or the adjacent structures in the cerebellopontine angle (CPA), the temporal bone or the parotid. More than cosmetic problems, ocular prognosis may be jeopardised in case of persistent PFP. In case of PFP associated with signs that are not typical of Bellís palsy or in a clinical context leading to other etiological diagnosis, the imaging exploration is mandatory. This should include CT scan and MRI. Surgery in Bellís palsy is rarely indicated. The treatment of tumors involving the facial nerve is surgical. In case of facial nerve interruption, the facial nerve repair gives good to fair functional results provided that the duration of the PFP does not exceed 12 months. In case of longer PFP, hypoglosso-facial anastomosis is indicated. Other reanimation methods including plastic surgery and botulinic toxin local injections may be combined to reinnervation methods. Devant une paralysie faciale d’apparition brutale ou progressive, il faut rechercher sur le trajet du nerf facial, du tronc cérébral à la parotide, un processus infectieux, une tumeur ou une fracture du rocher. L’examen clinique oto-rhino-laryngologique (otoscopie sous microscope, palpation parotidienne, test de Schirmer, examen des autres nerfs crâniens) permet de localiser le siège de l’atteinte du nerf facial dans le rocher et/ou la parotide et de découvrir l’étiologie de la paralysie (1). La classification la plus communément admise pour l’évaluation de la paralysie faciale est celle de House et Brackmann (2) (tableau I), adoptée par l’American Academy of Otolaryngology-Head and Neck Surgery. Cet examen est complété par un bilan audio-vestibulaire, une exploration électromyographique du nerf facial et une imagerie. Tableau I. La classification de la paralysie faciale selon House et Brackmann (2). Grade Aspect global 1 Normal 2 Faiblesse à l’examen attentif. Symétrie et tonus normaux au repos. Key words : Facial paralysis, surgery, facial nerve repair. P O I N T S P O I N T S F O R T S F O R T S ■ Toute paralysie faciale brutale associée à d’autres anomalies neurologiques ou ne récupérant pas après 8 semaines nécessite une exploration minutieuse par IRM. ■ Le traitement de la paralysie faciale a frigore repose sur la corticothérapie à forte dose. La supériorité de la décompression chirurgicale du nerf au traitement médical n’a pas été prouvée dans les paralysies a frigore graves. ■ Le traitement chirurgical idéal d’une paralysie faciale par interruption du nerf est la réparation par anastomose termino-terminale ou greffe intermédiaire avant le 30e jour de paralysie. ■ L’anastomose hypoglosso-faciale est indiquée en cas de neurotmésis sans récupération après 12 mois ou en cas d’impossibilité de réparation du nerf facial. ■ Les techniques de chirurgie plastique et la toxine botulinique sont des traitements importants des séquelles de paralysie faciale. La Lettre du Neurologue - n° 7 - vol. VII - septembre 2003 3 4 5 6 Mouvements Normal Sourcils et front normaux. Fermeture oculaire totale avec un effort minimal. Bouche : légère asymétrie. Hémispasme, syncinésie et contracture : absents. Différence évidente Sourcils et front : diminution. entre les deux côtés. Fermeture oculaire totale Au repos : symétrie avec un effort maximal. et tonus normaux. Bouche : asymétrie évidente. Hémispasme, syncinésie et contracture : modérés. Faiblesse évidente et/ou Sourcils et front : absents. asymétrie avec défiguration. Fermeture oculaire incomplète Au repos : symétrie avec un effort maximal. et tonus normaux. Bouche : asymétrie évidente. Hémispasme, syncinésie et contracture interférant avec la fonction. Perception d’un mouvement Sourcils et front : absents. très ténu. Diminution ou Mouvement palpébral très disparition du pli naso-génien léger avec un effort maximal. et de la commissure labiale. Bouche : mouvement ténu. Symétrie possible. Hémispasme, syncinésie et contracture : habituellement absents. Perte du tonus Tout mouvement impossible. et de la symétrie. Hémispasme, syncinésie et contracture : absents. * Service d’ORL et de chirurgie cervico-faciale, hôpital Beaujon, Clichy, AP-HP et EMI-U 0112, faculté Xavier-Bichat, université Paris VII. 235 M I S E A Le bilan radiologique comprend un scanner en coupes fines et en fenêtre osseuse sans injection iodée du rocher et/ou une IRM avec injection de gadolinium par un radiologue spécialisé. Le scanner apporte des informations précises concernant le trajet intrapétreux du nerf et les rapports anatomiques de la lésion avec le labyrinthe et l’oreille moyenne. Il est indiqué en cas de suspicion de lésion traumatique, de paralysie faciale congénitale ou dans le cadre de bilan préopératoire de toute lésion intrapétreuse, du conduit auditif interne et de l’angle ponto-cérébelleux (APC). À l’exclusion des lésions traumatiques et congénitales, l’exploration d’une paralysie faciale périphérique passe en première intention par une IRM, laquelle permet une meilleure sensibilité dans la détection des lésions de l’APC et du conduit auditif interne. De plus, les caractéristiques IRM de la lésion orientent le diagnostic étiologique (1). Cet examen apporte des renseignements complémentaires à ceux du scanner. Dans la paralysie faciale a frigore, l’exploration IRM du nerf facial est limitée aux paralysies qui ne récupèrent pas au 2e mois, en cas d’indication de décompression chirurgicale et en cas d’association à une surdité de perception (3). Les tests électromyographiques (EMG) doivent s’effectuer précocement, idéalement dès la survenue de la paralysie, quelle que soit son étiologie, et doivent être répétés périodiquement pour apprécier l’évolution spontanée ou sous traitement. Ils permettent d’objectiver l’atteinte faciale et d’apporter des éléments pronostiques. L’EMG de surface permet d’objectiver l’importance de la paralysie faciale dès son apparition. L’électroneuronographie et l’électrodiagnostic de stimulation ont une valeur pronostique quand ils sont réalisés dès le 5e jour. Une chute rapide de l’excitabilité signe un pronostic grave. À partir du 20e jour, l’électrodiagnostic de détection à l’aiguille cherche la persistance des potentiels d’action, voire des potentiels polyphasiques de récupération (4). INDICATIONS CHIRURGICALES Les étiologies de la paralysie faciale sont résumées dans le tableau II (4). La cause la plus fréquente est la paralysie faciale a frigore, dont l’incidence annuelle est évaluée à 20-30 pour 100 000 dans la population générale. Peu d’indications existent sur l’incidence des autres causes de la paralysie faciale. Dans notre département, entre 1990 et 2000, 735 patients atteints d’un schwannome vestibulaire et 186 patients atteints d’autres tumeurs de l’os temporal ont été pris en charge. La paralysie faciale a été l’un des signes fonctionnels au moment du diagnostic dans 4 % des schwannomes vestibulaires et dans 20 % des autres tumeurs du rocher. U P O I N T Tableau II. Étiologies des paralysies faciales. D’après Mattox et al. (4). Paralysies faciales brutales Inflammatoires : A frigore Zona Syndrome de Guillain-Barré Auto-immune Maladie de Lyme VIH Maladie de Kawasaki Otites moyennes aiguës ou chroniques Cholestéatomes Sarcoïdose Traumatiques : Fractures du rocher Barotrauma Trauma à la naissance Syndrome de Melkerson-Rosenthal Autres désordres neurologiques : VIH Sclérose en plaques Vasculaire, périphérique ou central Paralysies faciales progressives Tumeurs malignes : Tumeurs primitives parotidiennes Métastases Tumeurs bénignes : Schwannomes Paragangliomes Cholestéatomes impérative. Le nerf facial peut être comprimé ou présenter des lésions inflammatoires dans l’APC, le conduit auditif interne ou le rocher. La chirurgie aura pour but une exérèse totale de la lésion et une décompression du nerf facial. Le déroutement du nerf de son canal osseux ou la greffe nerveuse sont rarement nécessaires dans cette pathologie. En cas de cholestéatome infecté (otorrhée purulente) avec une paralysie faciale brutale, l’intervention est urgente, précédée d’un scanner pour dépister une éventuelle extension intrapétreuse du cholestéatome (5). Les autres tumeurs du rocher et de la parotide L’indication chirurgicale est la règle. La paralysie est le plus souvent progressive, mais parfois brutale et partiellement régressive. Le plus souvent, il s’agit d’une tumeur intrinsèque (neurinome du facial) qui nécessite la résection de la tumeur et une greffe du nerf facial (5). La tumeur est plus rarement extrinsèque, le plus souvent bénigne (neurinome de l’acoustique ou des nerfs mixtes, glomus tympano-jugulaire, méningiome, hémangiome du rocher) et parfois maligne (carcinome épidermoïde, cylindrome, métastase) (5). Lorsque le nerf n’est pas envahi, une décompression est réalisée (1) ; sinon, le nerf est réséqué et reconstruit. Cette reconstruction consiste en une anastomose termino-terminale après déroutement et rapprochement des extrémités. Lorsque la perte de substance nerveuse ne permet pas une anastomose termino-terminale malgré le déroutement du nerf, un greffon nerveux intermédiaire est utilisé. Le cholestéatome intrapétreux Le cholestéatome est une tumeur bénigne composée d’épithélium kératinisé (invagination de la peau de l’oreille externe dans l’oreille moyenne dans l’otite chronique ou d’origine congénitale). La paralysie est le plus souvent progressive mais peut aussi être brutale, d’où la nécessité d’un examen ORL devant toute paralysie faciale, même apparemment a frigore. L’indication opératoire est 236 Les fractures du rocher Si la paralysie est immédiate, il faut intervenir pour décomprimer ou greffer le nerf selon les constatations peropératoires. Cette chirurgie est idéalement réalisée dans les 10 jours suivant le traumatisme. Si la paralysie est retardée, la décompression n’est à faire qu’en l’absence de récupération rapide sous traitement stéroïdien (6, 7). La Lettre du Neurologue - n° 7 - vol. VII - septembre 2003 Les paralysies a frigore Les indications chirurgicales sont très rares, à condition d’avoir formellement éliminé une cause infectieuse ou tumorale. Le traitement de cette affection est principalement médical. La corticothérapie est unanimement admise. Elle est commencée le plus tôt possible. Elle est administrée à forte dose (1 à 2 mg/kg/jour) par voie parentérale en cas de paralysie totale. Le traitement antiviral dirigé contre le virus Herpes simplex de type 1 (aciclovir) n’a pas encore fait ses preuves (8). Si après 6 à 8 semaines, il n’existe aucun signe de récupération d’une paralysie faciale a frigore, un bilan par tomodensitométrie et IRM s’impose pour éliminer une tumeur. La décompression du nerf dans sa portion labyrinthique, par voie suspétreuse, est proposée par certains auteurs en cas de non-récupération d’une paralysie a frigore après la 8e semaine ou en cas de dénervation importante à l’électroneuronographie (> 90 %) au 7e jour après le début de la paralysie. Il s’agit d’une technique discutée, car le faible nombre de patients inclus dans les études et les problèmes méthodologiques ne permettent pas de conclure à la supériorité de la décompression chirurgicale au traitement médical dans les paralysies sévères (8). L’hémispasme du facial Lorsqu’un conflit artère cérébelleuse-nerf facial est formellement identifié par une IRM et si l’hémispasme est invalidant et résistant à tout traitement, la chirurgie peut être indiquée par voie rétrosigmoïde et en décubitus dorsal. Le conflit se situe le plus souvent au niveau du méat auditif interne. Lors de cette intervention, l’artère est séparée du nerf par une feuille en Téflon (4). en plus de la symétrie au repos et la fermeture oculaire (9). Cette technique peut être proposée en cas d’interruption du nerf de moins de un an. Le délai entre l’interruption et la réparation est le facteur pronostic majeur : les réparations avant le 30e jour donnent le meilleur résultat. Les résultats postopératoires se détériorent modérément pour les réparations entre 30 jours et 6 mois après l’interruption. La dégradation des résultats postopératoires s’observe de manière beaucoup plus nette entre 6 mois et un an. Pour les interruptions plus anciennes, d’autres techniques de réhabilitation, notamment l’anastomose hypoglosso-faciale (AHF), doivent être envisagées (9). Un autre facteur pronostique important est la fonction faciale préopératoire. Une tumeur ayant entraîné une paralysie faciale progressive et ancienne produit une dégénérescence des axones et des plaques motrices sur le segment distal. L’anastomose nerveuse dans ces conditions donne des résultats fonctionnels médiocres (9). L’anastomose termino-terminale peut nécessiter un déroutement du nerf en cas de petite perte de substance (< 1 cm) pour obtenir une anastomose sans tension. Elle est maintenue par des microsutures ou de la colle de fibrine. Une fonction faciale de grade 3 ou 4 de House et Brackmann est obtenue dans 50 à 100 % des cas après 18 mois. La réapparition de la fonction faciale survient après 7 mois en moyenne (9). TECHNIQUES ET PRINCIPES DE LA CHIRURGIE Nerf facial : abord chirurgical et décompression Le nerf facial peut être abordé dans l’angle ponto-cérébelleux par voies rétrosigmoïde (RS) ou suspétreuse (SP) (figure). La voie SP est indiquée pour l’abord du nerf dans le conduit auditif interne ainsi que pour celui des segments labyrinthique et tympanique. Le segment mastoïdien est abordé par une mastoïdectomie. La portion intraparotidienne est exposée par un abord préauriculaire et après une parotidectomie superficielle (7). La décompression du nerf facial est indiquée en cas de fracture du rocher avec embarrure du canal facial. Cette situation est plus souvent rencontrée dans les fractures longitudinales de la pyramide pétreuse (6). Dans ce cas, le canal osseux du nerf est largement ouvert, permettant la diminution de la pression consécutive à l’œdème et la reprise d’une circulation capillaire dans le périnèvre. Les tumeurs adjacentes (cholestéatomes, paragangliomes, etc.) comprimant le nerf sans l’envahir constituent l’autre indication de cette technique. Suspétreuse Rétrosigmoïde Nerf facial Mastoïdienne Cochlée Sinus sigmoïde Carotide L’anastomose termino-terminale du nerf L’anastomose termino-terminale doit être la première option thérapeutique proposée devant une interruption du nerf facial, car cette chirurgie est la seule à restituer une mimique spontanée La Lettre du Neurologue - n° 7 - vol. VII - septembre 2003 Figure. Schéma anatomique de l’os temporal gauche de profil montrant par transparence les différentes structures de l’os temporal et les différentes voies d’abord du nerf facial. 237 M I S E A La greffe du nerf facial Une interruption du nerf facial récente (< 1 an) associée à une perte de substance importante (> 1 cm) constitue l’indication d’une greffe du nerf facial. Le greffon est prélevé au dépens du nerf grand auriculaire par une petite incision cervicale ou du nerf saphène externe prélevé en arrière de la malléole externe. Par sa longueur importante, ce dernier type de greffon permet des reconstructions nerveuses complexes allant du rocher jusqu’aux branches du nerf facial dans la parotide. Cette technique permet d’obtenir des résultats fonctionnels comparables à l’anastomose termino-terminale (fonction faciale de grades 3 ou 4) (9). L’anastomose hypoglosso-faciale L’anastomose hypoglosso-faciale permet de réinnerver la partie distale du nerf facial et l’hémiface paralysée par le nerf hypoglosse homolatéral par une voie d’abord cervicale. La technique classique nécessite le sacrifice du nerf hypoglosse homolatéral. Une variante technique consiste à anastomoser une partie du nerf hypoglosse au nerf facial. Elle donnerait des résultats similaires sur la motricité faciale sans entraîner de paralysie linguale. Cette intervention est indiquée en cas de neurotmésis sans récupération fonctionnelle après 12 mois et en cas d’impossibilité de reconstruction du nerf facial (extrémité proximale introuvable après exérèse d’une lésion volumineuse dans l’angle ponto-cérébelleux). Une rééducation faciale et linguale permet d’obtenir un tonus musculaire facial de base. Une fermeture oculaire efficace avec une symétrisation du visage au repos est obtenue dans environ 50 % des cas. Les troubles de l’articulation et de la déglutition en rapport avec la paralysie linguale restent modérés (1, 10). Les autres moyens de réhabilitation de la face paralysée D’autres moyens de réhabilitation de la face paralysée peuvent s’associer aux techniques de réinnervation. La chirurgie palpébrale peut être associée à la chirurgie de réinnervation. La tarsorraphie a des indications limitées. Elle peut être indiquée de façon temporaire pour une kératite d’exposition. La correction de la lagophtalmie (relâchement de la paupière inférieure) peut être réalisée par des greffons de cartilage dans la paupière inférieure ou la resuspension de l’orbiculaire des paupières. Cette chirurgie peut être associée à un allongement du releveur de la paupière supérieure, une implantation de plaque d’or ou de ressort en titane afin d’améliorer la descente de la paupière supérieure (11). En cas de perte du tonus musculaire de base, le lifting cervicofacial permet de symétriser le visage au repos. Cette technique peut être associée à une transposition du muscle temporal. Au cours de cette intervention, une partie du muscle temporal est désinsérée de la région temporale et resuturée à l’orbiculaire des paupières et à l’orbiculaire des lèvres. Cette transposition permet des mouvements volontaires et la récupération d’un tonus facial de base mais ne restitue pas la mimique spontanée (11). En cas de spasmes séquellaires, les injections locales de toxine botulinique permettent de corriger de façon très efficace l’asy238 U P O I N T métrie faciale. Cependant, leur effet ne dure qu’environ 3 mois et les injections doivent être répétées (4, 11). CONCLUSION Le traitement de la paralysie faciale est donc “chirurgical” lorsqu’elle est d’origine tumorale ou traumatique. Si une reconstruction nerveuse est nécessaire, l’anastomose termino-terminale ou l’utilisation d’un greffon intermédiaire permettent un bon résultat esthétique et la fermeture oculaire complète dans 70-80 % des cas. L’anastomose hypoglosso-faciale permet de réinnerver la face paralysée en cas d’impossibilité de reconstruction du nerf facial. Pour les paralysies faciales a frigore et les hémispasmes ■ de la face, l’indication chirurgicale est rare. R É F É R E N C E S B I B L I O G R A P H I Q U E S 1. Sterkers O, Fraysse B, Charachon R et al. Traitement chirurgical. In : Charachon R, Bebear JP, Sterkers O, Magnan J, Soudant J (ed). La paralysie faciale, le spasme hémifacial. Rapport de la Société française d’oto-rhino-laryngologie et de pathologie cervico-faciale. Paris : L’Européenne d’éditions, 1997 : 285-311. 2. House JW, Brackmann DE. Facial nerve grading system. Otolaryngol Head Neck Surg 1985 ; 3 :184-93. 3. Bonafé A, Holley P, Thorn M. Imagerie normale et pathologique du nerf facial intrapétreux. In : Charachon R, Bebear JP, Sterkers O, Magnan J, Soudant J (ed). La paralysie faciale, le spasme hémifacial. Rapport de la Société française d’otorhino-laryngologie et de pathologie cervico-faciale. Paris : L’Européenne d’éditions, 1997 : 75-92. 4. Mattox DE. Clinical disorders of the facial nerve. In : Cummings CW, Fredrickson JM, Harker LA, Krause CJ, Schuller DE (ed). Otolaryngology-Head and Neck Surgery. Saint-Louis : Mosby Year Book, 2e édition, 1993, 3217-32. 5. Bozorg Grayeli A, El Garem H, Bouccara D et al. Surgical management of intratemporal lesions. Clin Otolaryngol 2001 ; 26 : 357-66. 6. Robier A, Bebear JP, Romanet P. Les paralysies faciales traumatiques. In : Charachon R, Bebear JP, Sterkers O, Magnan J, Soudant J (ed). La paralysie faciale, le spasme hémifacial. Rapport de la Société française d’oto-rhino-laryngologie et de pathologie cervico-faciale. Paris : L’Européenne d’éditions, 1997 : 172-187. 7. Sterkers JM, Sterkers O. Chirurgie du nerf facial. Encycl Med Chir, Paris, 20260-A20, 4. 1983. 8. Desaulty A, Charachon R. La paralysie faciale a frigore. In : Charachon R, Bebear JP, Sterkers O, Magnan J, Soudant J (ed). La paralysie faciale, le spasme hémifacial. Rapport de la Société française d’oto-rhino-laryngologie et de pathologie cervico-faciale. Paris : L’Européenne d’éditions, 1997 : 232-46. 9. May M. Nerve repair. In : May M, Shaitkin BM (ed). The facial nerve, 2 e édition, New York : Theime medical publishers, 2000 : 571-609. 10. Steinert EI. Hypoglossofacial anastomosis : its significance for modern facial surgery II. Combined approach in extratemporal facial nerve reconstruction. Clin Plast Surg 1979 ; 6 : 471-86. 11. Soudant J, Martin C. Séquelles et complications des paralysies faciales et leur traitement. Rapport Réhab. Face. In : Charachon R, Bebear JP, Sterkers O, Magnan J, Soudant J (ed). La paralysie faciale, le spasme hémifacial. Rapport de la Société française d’oto-rhino-laryngologie et de pathologie cervico-faciale. Paris : L’Européenne d’éditions, 1997 : 345-83. La Lettre du Neurologue - n° 7 - vol. VII - septembre 2003 A A U U T T O O - É É V V A A L L U U A A T T I I O O N N I. Le meilleur traitement d’une paralysie faciale par interruption récente du nerf facial est : a. la réparation chirurgicale du nerf b. l’anastomose hypoglossofaciale c. la corticothérapie d. le lifting facial III. Dans une paralysie faciale a frigore complète et récente, le traitement principal est : a. une corticothérapie à forte dose b. une kinésithérapie faciale précoce c. une décompression chirurgicale du nerf d. un traitement antiviral de type acyclovir II. Le facteur pronostique le plus important après réparation chirurgicale du nerf facial est : a. le niveau d’interruption du nerf b. l’étendue du nerf détruit c. l’âge du patient d. le délai entre le début de la paralysie et la réparation IV. Dans une parésie faciale isolée, d’origine inconnue et persistante après un traitement médical bien conduit, l’examen complémentaire le plus important est : a. une électromyographie de la face b. une ponction lombaire c. une IRM crânienne d. la recherche d’un syndrome inflammatoire biologique Résultats : 1 : a ; II : d ; III : a ; 1V : c. ✂ À découper ou à photocopier O UI, JE M’ABONNE AU MENSUEL La Lettre du Neurologue ET À SES 3 SUPPLÉMENTS CÉPHALÉES ABONNEMENT : 1 an ÉTRANGER (AUTRE FRANCE/DOM-TOM/EUROPE Merci d’écrire nom et adresse en lettres majuscules ❏ Collectivité ................................................................................. ❐ ❐ ❐ à l’attention de .............................................................................. 110 € collectivités 88 € particuliers 55 € étudiants* ❐ ❐ ❐ *joindre la photocopie de la carte ❏ Particulier ou étudiant *joindre la photocopie de la carte + M., Mme, Mlle ................................................................................ Prénom .......................................................................................... QU’EUROPE) 130 € collectivités 108 € particuliers 75 € étudiants* ET ❐ POUR 10 € DE PLUS ! 10 €, accès illimité aux 26 revues de notre groupe de presse disponibles sur notre site vivactis-media.com (adresse e-mail gratuite) Pratique : ❏ hospitalière ❏ libérale ❏ autre .......................... + RELIURE Adresse e-mail ............................................................................... ❐ 10 € avec un abonnement ou un réabonnement Adresse postale ............................................................................. Total à régler ...................................................................................................... MODE Code postal ........................Ville …………………………………… ❐ carte Visa, Eurocard Mastercard Pays................................................................................................ Signature : Tél.................................................................................................. ❐ chèque (à établir à l’ordre de La Lettre du Neurologue) ❐ virement bancaire à réception de facture (réservé aux collectivités) La Lettre du Neurologue - n° 7 - vol. VII - septembre 2003 .......... À remplir par le souscripteur € N° Date d’expiration ALJAC - 62-64, rue Jean-Jaurès - 92800 Puteaux Tél. : 01 41 45 80 00 - Fax : 01 41 45 80 25 - E-mail : [email protected] 239 LN7 Vol. VII Merci de joindre votre dernière étiquette-adresse en cas de réabonnement, changement d’adresse ou demande de renseignements. DE PAIEMENT