Nous, les femmes
Transcription
Nous, les femmes
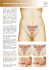
N o u s , les f e m m e s ... Petits et grands problèmes gynécologiques Version 2006 La solidarité, c’est bon pour la santé Depuis le jour des premières règles jusqu’au moment de la ménopause et parfois au-delà, en passant par la contraception et les éventuelles grossesses, l’utérus fait partie intégrante de la vie d’une femme. Le but de cette brochure est de vous faire mieux connaître et comprendre les soucis qu’il peut vous causer. Nous parlerons de prévention et de traitement, l’aspect diagnostique restant de la compétence de votre médecin. Un suivi gynécologique indispensable Dès le début de la vie sexuelle, il est important de consulter son médecin chaque année. Choisissez un médecin en qui vous avez confiance et qui vous accompagnera au fil des événements de votre vie. Ce suivi annuel est essentiel pour votre utérus, appelé matrice en langage courant. Au cours de cette visite de contrôle, votre médecin vous proposera éventuellement un frottis de dépistage du cancer du col de l’utérus. Un problème à l’utérus? Pas de panique! - Des saignements peuvent parfois devenir fort abondants, durer longtemps, ou apparaître de manière anarchique. - Certaines femmes se plaignent de règles particulièrement douloureuses ou d’une sensation de lourdeur dans le bas-ventre. - Après la ménopause, l’utérus peut causer des saignements, des douleurs ou autres… Dans tous ces cas, une visite chez le médecin s’impose. QUELS EXAMENS ? Votre médecin pourra répondre à toutes vos questions. Voici la description de différents examens ou d’interventions que votre médecin pourra vous proposer, suivant une logique adaptée au problème dont vous souffrez. - Avant l’examen, il y a une anamnèse, un relevé de l’ensemble des renseignements que le médecin recueillera lors de l’entretien qu’il aura avec vous. Il portera son attention notamment sur vos antécédents médicaux ou ceux de votre famille. 2 APPAREIL GÉNÉRAL FÉMININ trompe ovule ovaire utérus endomètre col de l'utérus vagin - Cette anamnèse sera complétée par un examen gynécologique approfondi, c’est-à-dire un toucher vaginal permettant de sentir le volume et la consistance des organes génitaux internes (col de l’utérus, l’utérus lui-même, les ovaires et les trompes), la présence de tumeurs, de points douloureux, de malposition d’un organe. - Un frottis du col de l’utérus ou examen de dépistage, à répéter tous les trois ans, à partir de 25 ans et jusqu’à 65 ans. Pourquoi au niveau du col? Parce qu’ il contient une “zone de jonction”, véritable frontière entre la partie interne du col de l’utérus (endocol) et sa partie externe (exocol). Cette zone contient de nombreuses cellules jeunes et plus fragiles, soumises à un renouvellement accéléré et donc susceptibles de se transformer en cellules cancéreuses. Ce frottis permet de détecter très tôt les lésions précancéreuses du col de l’utérus, à un stade où elles peuvent être traitées de manière définitive. - Eventuellement, en fonction des résultats du frottis, le médecin recourra à une colposcopie, un examen du col qui s’effectue à l’aide d’un appareil ressemblant à des jumelles un peu particulières. - Elle est suivie ou non d’une biopsie qui est un petit prélèvement de tissu en vue d’un examen plus approfondi. 3 - Votre médecin analysera parfois directement quelques sécrétions vaginales au microscope afin de rechercher une infection ou un dérèglement hormonal, de faire un bilan de stérilité, etc. On l’appelle examen direct. - Une échographie peut compléter l’examen clinique. Cette exploration donne un diagnostic rapide et n’est pas invasif. Elle permet de mettre à jour des problèmes organiques (fibromes, polypes, etc.). Elle est non douloureuse et réalisable au cours de la même consultation. Elle peut se faire par voie externe au niveau du pubis, si vous n’avez pas encore eu de rapports sexuels, ou par voie interne en passant par le vagin, dans le cas contraire. Cette voie d’approche est plus performante. - L’hystérographie est une radiographie de la cavité de l’utérus après l’injection dans celui-ci d’un produit opaque aux rayons X. Les indications de cet examen sont devenues rares (bilan de stérilité, contrôle après stérilisation, etc.). - L’hystéroscopie est une exploration visuelle de l’intérieur de l’utérus au moyen d’un tuyau optique flexible constitué de fibres de verre ou de quartz et qui conduit la lumière afin de voir à l’intérieur du corps. Cette espèce de caméra-miniature s’appelle un fibroscope. Il permet aussi de réaliser une biopsie de l’endomètre qui est la muqueuse qui tapisse l’intérieur de l’utérus, ou une biopsie de l’endocol qui est la partie interne du col. Une réelle intervention chirurgicale est réalisable au cours de l’hystéroscopie, comme une ablation de polypes, de fibromes sousmuqueux, de l’endomètre, permettant d’éviter l’ablation de l’utérus (hystérectomie). - La laparoscopie ou coelioscopie est une exploration visuelle des organes contenus dans le ventre. Au niveau du nombril, on pratique une petite incision à travers laquelle on introduit un fibroscope. Cet acte remplace souvent une opération à ventre ouvert ce qui permet d’éviter de grandes cicatrices et de raccourcir la durée d’hospitalisation et de la convalescence. De plus, sa précision chirurgicale est souvent meilleure puisque le gynécologue ou le chirurgien travaille face à une image agrandie sur l’écran. - Le curetage consiste à prélever une partie de l’endomètre au moyen d’une curette, en vue d’un examen. L’endomètre est le tissu qui recouvre 4 la paroi interne de l’utérus. Dans de nombreux cas, le curetage constitue un traitement en soi. Il se pratique presque toujours (sauf en cas de fausse–couche) dans le cadre d’une hystéroscopie. - Des examens complémentaires sont parfois prévus en fonction de la pathologie découverte ou suspectée: une exploration des voies urinaires, un examen sanguin, un scanner ou une résonance magnétique du petit bassin, etc. Quels sont les principaux problèmes gynécologiques? Et les moyens de les traiter? L’HYPERPLASIE DE L’ENDOMÈTRE L’hyperplasie est une augmentation anormale de l’endomètre qui devient plus épais. Elle provient d’un dérèglement hormonal, comme un excès d’œstrogènes qui peut apparaître par exemple vers la ménopause. Ce problème se manifeste par des saignements soit plus abondants lors des règles, soit entre les règles. Ces pertes de sang excessives peuvent entraîner, dans des cas exceptionnels, un état d’affaiblissement ou une anémie. > Que faire? - Chez une personne jeune, chez qui le risque de cancer est moindre, le médecin peut proposer un traitement médical court (3 mois par exemple) suivi d’un contrôle échographique pour s’assurer de la régression de l’hyperplasie. Ce traitement, souvent hormonal, tiendra compte de la nécessité ou non d’une contraception, et aura pour but de bloquer la production d’œstrogènes. Les alternatives possibles sont les anti-inflammatoires ou les produits agissant sur les mécanismes de coagulation du sang. Il existe aussi des stérilets libérant en continu des progestatifs au niveau-même de l’endomètre, mais ils peuvent être à l’origine de saignements. - Chez une personne aux alentours de la ménopause, dans le cas où l’examen échographique ou la biopsie d’endomètre se révèle suspect, 5 ou encore lorsque ces examens sont impossibles à réaliser en consultation, il faut pratiquer une hystéroscopie. Elle pourra avoir un but uniquement diagnostique ou être également opératoire si un curetage ou une ablation totale de l’endomètre (endométrectomie) sont pratiqués. Elle nécessitera alors le plus souvent une hospitalisation de courte durée. - Ce n’est en général que dans le cas d’une récidive, d’une hyperplasie atypique (c’est-à-dire avec risque d’apparition d’un cancer à +/- long terme) ou éventuellement en fonction de l’âge, qu’une ablation de l’utérus (hystérectomie) sera envisagée. LES POLYPES UTÉRINS Les polypes sont une autre forme d’augmentation anormale de l’endomètre présentant des petites excroissances. Celles-ci sont bénignes au départ, mais peuvent parfois, au fil des ans, évoluer vers un cancer. Les polypes provoquent souvent des pertes de sang entre les règles ou des règles plus abondantes. > Que faire? - Il faut les enlever par une hystéroscopie opératoire, accompagnée ou non de curetage ou d’endométrectomie. Cela permet l’arrêt des saignements mais aussi de vérifier s’il n’y a pas de cellules cancéreuses. - Par la suite, il faut vérifier si d’autres polypes n’apparaissent pas. Un contrôle gynécologique régulier par échographie est indispensable. LE FIBROME Le fibrome est une tumeur bénigne qui se développe dans l’épaisseur de la paroi musculaire de l’utérus. On parle aussi de myome ou de fibromyome. Parmi les femmes en âge de procréer, 20 à 40 % développent des fibromes, mais la moitié de ceux-ci restent sans symptômes. Parfois, le fibrome provoque des douleurs, des crampes et augmente le flux des règles. S’il est gros, et localisé à l’avant de l’ utérus, il peut venir appuyer sur la vessie ce qui provoque une envie fréquente d’uriner, tandis que localisé à l’arrière, il peut être responsable de troubles de défécation (selles difficiles et/ou irrégulières). 6 > Que faire? - Si le fibrome est petit et ne provoque aucune gêne, il ne faut rien faire, si ce n’est le surveiller. Souvent, il se stabilisera ou régressera spontanément après la ménopause. Une surveillance gynécologique régulière est recommandée pour déceler l’apparition de complications avant qu’elles ne présentent un danger réel. - Des traitements médicamenteux (dérivés de la progestérone, pilules faiblement dosées, autres…) permettent de limiter les saignements, mais permettent rarement la régression des fibromes. - Si les fibromes sont douloureux ou gênants, s’ils augmentent de taille rapidement, s’ils donnent lieu à des pertes de sang abondantes, s’ils représentent un obstacle à une grossesse, il faut les enlever. Cette opération s’appelle une myomectomie. Elle dépend en fait de la taille du fibrome et de sa localisation. S’il a de 1 à 4 cm et qu’il est au contact de l’endomètre (sous-muqueux), elle sera possible grâce à l’hystéroscopie opératoire. S’il est plus volumineux et en contact du péritoine (sous-séreux), il faudra évaluer la situation globale avant de réaliser l’intervention avec ou sans ouverture du ventre. Et notamment voir avec la patiente si elle désire encore un enfant car la taille de la cicatrice utérine peut constituer un risque en cas de grossesse. - Si le fibrome est volumineux ou “mal placé”, et s’il n’y a plus de désir d’enfant, l’hystérectomie sera d’emblée proposée. La conservation des ovaires se discutera avec le médecin, elle dépendra de l’âge de la femme et de leur bon fonctionnement, de la présence éventuelle de kystes, etc. De même pour la conservation du col, qui dans des indications fonctionnelles bien précises, permet la conservation du plaisir sexuel. SI LE FIBROME EST PETIT ET NE PROVOQUE AUCUNE GÊNE, IL NE FAUT RIEN FAIRE, SI CE N’EST LE SURVEILLER. 7 L’ENDOMÉTRIOSE Parfois on retrouve de l’endomètre à l’extérieur de l’utérus, formant des petits îlots de tissu sur les ovaires, les trompes, la vessie ou le rectum. Cette prolifération s’appelle endométriose. Lorsque de l’endomètre se trouve dans l’épaisseur de la paroi utérine, ou dans l’épaisseur de la cloison recto-vaginale, on l’appelle adénomyose. En soi, l’endométriose est banale, elle peut même passer inaperçue. Mais elle peut aussi provoquer des douleurs ou des problèmes graves. Comme le tissu de l’endomètre réagit normalement aux fluctuations des hormones, des douleurs apparaissent, généralement liées au cycle menstruel. Une des explications des douleurs est que le saignement se fait dans un endroit clos ce qui augmente la douleur les premiers jours des règles. L’endométriose peut provoquer des douleurs lors des rapports sexuels et des saignements entre les règles. Si l’endométriose se situe à l’intérieur du ventre (ovaire, péritoine,…), elle provoque des pertes de sang internes qui aboutissent parfois à la formation de petits kystes pouvant affecter les ovaires et les trompes et causer exceptionnellement une stérilité. > Que faire? - S’il n’y a pas de plainte, il ne faut rien faire. Une surveillance régulière suffit. - S’il y a des douleurs, un traitement médicamenteux est prescrit afin de supprimer la stimulation hormonale. - En cas d’échec du traitement médical, une solution chirurgicale s’imposera. Elle consiste à enlever tout le tissu endométrial anormal, par excision ou par cautérisation (coagulation électrique ou laser). Ce n’est que dans le cas où les plaintes sont très importantes qu’une hystérectomie totale avec ablation des ovaires sera nécessaire. Il sera parfois nécessaire de consolider ce traitement à l’aide d’autres médicaments qui entraîneront une ménopause transitoire. LE PROLAPSUS Un autre problème, très courant chez les femmes autour et au-delà de la ménopause, est le prolapsus ou ce que l’on appelle plus communément “descente d’organes”. Les organes du bassin, l’utérus, la vessie, le 8 rectum, sont soutenus et maintenus en place par des ligaments souples. Ces tissus peuvent être faibles congénitalement ou avoir été trop sollicités par des grossesses, une obésité importante, l’âge, etc. Différents problèmes peuvent en découler: pertes urinaires, constipation ou incontinence anale, proéminence d’un organe dans le vagin : cystocèle pour la vessie, hystérocèle pour l’utérus et son col, rectocèle pour le rectum. > Que faire? Cela dépend essentiellement de la gêne ressentie par la patiente. - Une hormonothérapie locale (ovules, crème…), un traitement par kinésithérapie et physiothérapie peuvent aider. Des exercices permettent de renforcer les muscles du plancher pelvien pour qu’ils soutiennent la vessie. - Un pessaire peut être recommandé. Il s’agit d’un anneau souple en caoutchouc que l’on introduit dans le vagin pour maintenir l’utérus en place. Cette solution est souvent temporaire, elle peut apporter un soulagement avant d’envisager une opération, voire préciser un diagnostic. - Une intervention chirurgicale visant à soutenir l’utérus, la vessie ou l’ensemble des organes pelviens à l’aide de bandelettes résorbables ou non, peut actuellement être proposée. Une hystérectomie sera parfois utile. LES INFECTIONS Elles se manifestent le plus souvent par des douleurs sourdes et diffuses, aggravées lors d’un rapport sexuel, accompagnées ou non de pertes blanches (leucorrhées) nauséabondes et/ou sanguinolentes et de température. > Que faire? Un traitement antibiotique approprié sera nécessaire. 9 Un problème à part: le cancer. Le cancer est un mot qui fait peur. Avant même que des symptômes n’apparaissent, des terrains précancéreux peuvent être découverts et traités suffisamment tôt pour empêcher le cancer de se développer. Et s’il s’est déjà manifesté, sa découverte à un stade aussi précoce que possible permet à beaucoup de femmes de guérir. N’oublions pas non plus que le cancer reste une affection rare avant l’âge de 60 à 65 ans. UNE RÈGLE D’OR: un suivi gynécologique, une fois par an minimum, accompagné d’un frottis du col de l’utérus, tous les trois ans, est la meilleure garantie pour dépister et traiter soit un terrain précancéreux soit un cancer à son début. LE CANCER DU COL DE L’UTÉRUS Le meilleur contrôle actuellement connu est le dépistage par le frottis du col de l’utérus qui permet de détecter précocement des modifications des cellules. En cas de doute, une colposcopie peut être pratiquée dans le cabinet médical et une biopsie peut compléter l’examen. Ce cancer peut être d’origine spontanée, dans le cas où des cellules autour du col ont commencé à dégénérer. Le plus souvent, il est transmis sexuellement puisqu’il s’agit d’une infection virale par le virus HPV (Human Papilloma Virus). Certains types de ce Papilloma Virus peuvent être à l’origine d’un cancer du col en se glissant dans le noyau des cellules de la zone de jonction, entre l’endocol et l’exocol, et en modifiant leur métabolisme. > Que faire? - La prévention consiste à utiliser un préservatif lors des rapports sexuels. Le partenaire peut aussi effectuer un examen préventif chez un urologue, gynécologue ou dermatologue spécialisé en maladies vénériennes. Par ailleurs, un vaccin anti-HPV est en cours d’élaboration et devrait bientôt être disponible. Renseignez-vous auprès de votre médecin. - Si des cellules précancéreuses sont détectées, le gynécologue peut les traiter en cabinet en les brûlant par le froid (cryothérapie), ou au laser. Des examens de contrôle réguliers (frottis du col de l’utérus et colposcopie si nécessaire) sont extrêmement importants par la suite. 10 - Parfois une conisation s’impose. Cette intervention consiste à retirer la partie malade du col en laissant intacte la plus grande partie possible du col. Elle se pratique soit en hôpital sous anesthésie locorégionale (péridurale par exemple), soit plus rarement au cabinet du médecin à l’aide d’un matériel spécialisé, sous anesthésie locale. Elle sert soit à établir un diagnostic, soit à guérir. Elle supprime alors tout le mal d’un seul coup. - L’hystérectomie est le recours ultime. Elle n’est utilisée que pour les récidives ou les cas avancés (volume plus important, envahissement des vaisseaux lymphatiques, extension au fond du vagin). Lorsque la tumeur est peu envahissante chez une patiente jeune, l’hystérectomie n’est pas accompagnée de l’ablation des ovaires. Dans le cas contraire, une hystérectomie totale est indispensable. - Ces hystérectomies sont éventuellement complétées par des séances de rayons qui peuvent se passer en deux temps: traitement externe suivi d’un implant de radium. LE CANCER DE L’ENDOMÈTRE Tout comme pour le cancer du col, le cancer de l’endomètre a une phase précancéreuse. Ce cancer n’apparaît que rarement avant la ménopause. Les premiers signes de ce type de cancer sont presque toujours des pertes sanguines anormales entre les règles, des règles trop longues, ou des saignements après la ménopause. > Que faire? Le traitement combine généralement la chirurgie et les rayons. Selon le stade de développement du cancer, l’hystérectomie sera simple ou totale, avec ou sans curage ganglionnaire. Là aussi, la voie laparoscopique sera souvent préférée. 11 LE CANCER DES OVAIRES Ce cancer atteint également les femmes autour de la ménopause . Les antécédents familiaux sont importants pour ce type de cancer. Les premiers symptômes sont généralement assez imprécis, découlent malheureusement de l’envahissement des organes voisins. Ce qui plaide encore une fois pour un suivi gynécologique régulier. > Que faire? L’utérus, les trompes et les ovaires doivent être enlevés. Toute autre masse tumorale découverte est également ôtée si possible. Un traitement par rayons et/ou une chimiothérapie sera nécessaire. Un problème à l’utérus, comment réagir? - Un traitement s’impose, mais lequel? Et pourquoi? Quand? Comment? Avec quelles conséquences? Quels sont les traitements envisagés après? Il ne faut pas hésiter à poser toutes les questions qui vous viennent à l’esprit et qui vous inquiètent. - Votre médecin généraliste et/ou votre gynécologue peuvent être votre guide et votre conseil dans ce chemin difficile. N’hésitez pas à faire appel à eux en cas de doute. Tous les aspects de votre situation sociale, économique et psychologique aussi bien que médicale, doivent être envisagés. Un examen attentif de tous ces facteurs vous permettra de prendre la " bonne " décision, en accord avec votre médecin. - Il existe souvent plusieurs solutions pour venir à bout de la plupart des problèmes. C’est pourquoi, il est conseillé, surtout dans le cas d’une opération irréversible, de demander un SECOND AVIS à un autre spécialiste. Votre médecin généraliste peut vous conseiller dans ce choix. Vous pouvez également en parler sans problème à votre gynécologue. Cette deuxième consultation permettra d’entendre peut-être une autre opinion ou les explications exprimées avec d’autres mots pour retourner ensuite auprès de votre gynécologue de référence et prendre la meilleure décision possible. 12 - L’hystérectomie, qui est banale et routinière sur le plan technique, est rarement proposée comme traitement de première intention. - Parlez également de votre problème avec votre partenaire. Celui-ci pourra vous soutenir dans vos démarches et dans vos choix. - Dans certains cas, lorsque la situation est sérieuse, il est indispensable d’opérer immédiatement. L’hystérectomie et ses différentes modalités L’hystérectomie est l’opération chirurgicale qui consiste à enlever l’utérus. Ce terme global recouvre différents types d’interventions, en fonction du problème à traiter. L’hystérectomie peut être pratiquée de plusieurs manières: L’hystérectomie abdominale était la technique la plus classique, avec incision dans le bas de l’abdomen. Elle est nécessaire lorsque le volume de l’utérus est trop gros ou que le passage par le vagin est difficile. L’hystérectomie vaginale est la technique la plus ancienne, moins lourde, pratiquée en passant par le vagin. Cet accès devrait être possible dans environ 70 % des cas. L’hystérectomie laparoscopique permet un accès vaginal, assisté par laparoscopie. Deux ou trois instruments très fins sont introduits par des incisions “trou de serrure” au niveau de l’abdomen. Votre médecin vous expliquera pourquoi il choisit une technique plutôt qu’une autre, ses avantages et ses inconvénients (risques inhérents à l’intervention). N’hésitez pas à lui poser toutes les questions qui vous tiennent à coeur. Quelles sont les conséquences d’une hystérectomie? SUR LE PLAN MÉDICAL Toute opération chirurgicale est un stress important. Il faut parfois quelques mois avant de retrouver toute son énergie. Pour les femmes qui avaient de fortes douleurs chroniques ou qui perdaient beaucoup de sang, l’hystérectomie représente une véritable 13 délivrance. Celles qui ne voulaient plus d’enfant et qui avaient des problèmes avec leur contraception sont également libérées d’un poids. Après l’hystérectomie, une femme ne peut plus avoir d’enfants et n’a plus de règles. Mais comme les ovaires sont toujours là et qu’ils fonctionnent normalement, il n’y a pas de syndrome de ménopause. Ce n’est que lorsqu’on enlève aussi les deux ovaires qu’une femme commencera à ressentir les effets d’un manque d’œstrogènes: on parle de ménopause chirurgicale, parfois même de "castration". Ces symptômes se manifestent généralement à partir d’une semaine après l’opération et sont soulagés par des œstrogènes naturels ou de synthèse, quand il est possible d’en donner. ET SUR LE PLAN PSYCHOLOGIQUE ET SEXUEL? “C’est fini, je ne suis plus une femme!”. “Je n’éprouverai plus jamais rien...”. “J’ai l’impression d’être vidée”. “Je vais devenir obèse et ridée comme une vieille femme”. Que de peurs et d’angoisses se retrouvent dans ces phrases très souvent entendues. C’est une raison de plus pour poser un maximum de questions et analyser les différents traitements possibles. L’activité sexuelle sera évidemment impossible durant les premières semaines, ce qui n’empêche pas de recourir à la tendresse et aux ET BIEN DES QUESTIONS PARASITENT INÉVITABLEMENT L’ESPRIT: POURRAI-JE ENCORE JOUIR? EST-CE QUE JE POURRAI ENCORE SATISFAIRE MON MARI? EST-CE QUE JE SUIS ENCORE DÉSIRABLE? 14 câlins ainsi qu’à d’autres moyens de satisfaction sexuelle. Au bout de six à huit semaines des rapports complets sont à nouveau possibles, avec prudence et douceur. Si l’opération s’est déroulée par le vagin, celui-ci peut rester très sensible. Il est conseillé d’utiliser un lubrifiant, ou plutôt un peu de crème vaginale à base d’oestrogènes quand la situation le permet. De toute façon, ce lubrifiant peut être utile les premières fois. Les relations sexuelles, avec ou sans pénétration, sont importantes durant cette période où la femme se sent fragilisée, blessée au niveau de l’image de soi et où elle a besoin d’être écoutée, prise dans les bras et rassurée. Plusieurs mois peuvent parfois s’écouler avant qu’une activité sexuelle normale reprenne. Une adaptation au changement est nécessaire. Mais ce n’est pas parce que tout n’est plus comme avant que le plaisir ne peut pas être au rendez-vous. Parfois, les femmes ne ressentent plus l’orgasme dans leur utérus. Elles doivent s’habituer à ce manque et réinvestir le vagin et le clitoris. D’autres éléments ont un impact sur le fonctionnement et la satisfaction sexuels: le traumatisme subi par le fait de craindre pour sa vie, les changements dans l’image du corps, l’attitude du partenaire sexuel… Et bien des questions parasitent inévitablement l’esprit: Pourrai-je encore jouir? Est-ce que je pourrai encore satisfaire mon mari? Est-ce que je suis encore désirable? Ne restez pas seule avec ces questions, parlez-en avec votre partenaire, vos proches et aussi à votre médecin. 15 INFOR SANTÉ, A L L I A N C E N AT I O N A L E D E S M U T U A L I T É S CHRÉTIENNES, chaussée de Haecht 579 boîte 40, 1031 Bruxelles. Courriel: [email protected] 0800 10 9 8 7 www.mc.be Editeur responsable: Edouard Descampe, chaussée de Haecht 579 bte 40, 1031 Bruxelles - Septembre 2006 - 4510DEP006 Brochure réalisée par le service Infor Santé. 2e édition revue et corrigée par Chantal Delvaulx et le Dr Marie-Françoise Gandibleux (gynécologue). Merci au Dr Van houte (Direction médicale ANMC) pour sa relecture. Responsable de la publication: Maryse Van Audenhaege.