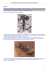L`infection fongiquePityriasis (tinea) versicolor
Transcription
L`infection fongiquePityriasis (tinea) versicolor
à votre service sans ordonnance Texte rédigé par Jean-Maurice Weibel, B. Pharm., DESSG Texte original soumis le 14 mars 2013. Texte final remis le 9 juillet 2013. Révision : Nancy Desmarais, B. Pharm, DESS pharmacie communautaire, et Julie Martineau, B. Pharm, DESS en pharmacie communautaire. L’auteur et les réviseures scientifiques ne déclarent aucun conflit d’intérêts lié à la rédaction de cet article. L’infection fongique Pityriasis (tinea) versicolor OBJECTIFS D’APPRENTISSAGE: 1. Définir la physiopathologie et déterminer les facteurs de risque du Pityriasis versicolor (PV); 2. Savoir reconnaître les signes et les symptômes du PV; 3. Connaître les traitements disponibles sans ordonnance ainsi que les conseils à remettre au patient. Présentation de la patiente C’est le début de l’été. Martine vous consulte, car elle présente des macules de 5 mm de diamètre et hypopigmentées dans le dos. En la questionnant, vous apprenez qu’elle avait des symptômes identiques il y a deux ans. Le médecin avait alors diagnostiqué un PV et lui avait prescrit un comprimé oral. Elle vous demande s’il est possible que ce soit la même infection et si les crèmes disponibles sans ordonnance sont aussi efficaces que les comprimés oraux. L’étymologie représente bien l’aspect caractéristique de cette mycose. En effet, Pityriasis fait référence en grec au son de blé grossièrement moulu et versicolor veut dire en latin « qui a des couleurs changeantes1,2 ». Le Pityriasis versicolor (PV) survient fréquemment dans les climats tropicaux (30 %-40 %), mais on le trouve aussi dans les climats tempérés comme le nôtre, avec une prévalence moins élevée (1 %-4 %)3. Il s’agit d’une infection fongique bénigne dont l’impact est purement esthétique, mais qui peut persister durant des années si elle n’est pas traitée4. Physiopathologie Le Pityriasis versicolor est causé par la colonisation de Stratum corneum par une spore lipophile appartenant aux levures du genre Malassezia. Ce dernier était auparavant connu sous le nom de Pityrosporum, qui se divisait en deux espèces P. ovale et P. orbiculare5. Selon les connaissances actuelles, le genre Malassezia compte maintenant plus de 12 espèces et il est associé à plusieurs infections chez l’humain, dont la dermatite séborrhéique, certaines folliculites, l’onychomycose, la dermatite atopique, la papillomatose conf luente et réticulée de Gougerot-Carteaud, et même certaines infections systémiques6,7. Dans le cas du PV, les espèces les plus fréquemment impliquées sont M. globosa (50 % à 60 %), M. sympodialis (3 % à 59 %) et M. furfur (1 % à 10 %). Plus rarement, l’infection peut aussi être causée par M. slooffiae, M. restricta et M. obtusa. L’épidémiologie est très variable selon la situation géographique5,8. Une ou plusieurs espèces de Malassezia sont présentes dans la flore normale de la peau chez presque tous les individus (90 % à 100 %) sous forme de levure non pathologique8. En fait, après la naissance, le nouveau-né sera infecté par contact avec la peau d’un individu porteur de la levure et il en restera porteur tout au long de sa vie6. Dans une étude sur la prévalence de Malassezia, 23,3 % des enfants de 0 à 18 mois étaient colonisés par au moins une espèce9. Chez les individus qui développeront le PV, les différentes espèces de Malassezia se transformeront, passant de leur forme de levure à leur forme pathologique mycélienne. La cause exacte de cette transformation n’est pas connue, mais on pense que cette dernière est multifactorielle et qu’elle impliquerait des facteurs à la fois exogènes et endogènes5. Les facteurs de risque du PV sont énumérés dans le tableau I . Par sa nature lipophile, la levure est présente principalement dans les zones séborrhéiques : scalpe, visage, tronc, et la partie proximale des membres supérieurs3,5,10. Le phénotype du PV existe sous forme hypopigmentée et sous forme hyperpigmentée. L’hypopigmentation serait causée par les acides dicarboxyliques, dont l’acide azélaïque, sécrétés I ■ ■ ■ ■ ■ ■ ■ ■ ■ ■ ■ par Malassezia. Ces acides inhiberaient la synthèse de la mélatonine par un effet cytotoxique sur les mélanocytes 6,11. L’hyperpigmentation serait quant à elle liée à un changement de dimension et de distribution des mélanosomes4. D’autres auteurs attribuent l’hyperpigmentation à un état inflammatoire provoqué par Malassezia qui aurait comme conséquence de stimuler les mélanocytes, la production de pigment, ou encore d’augmenter l’épaisseur de la couche kératinisée6. Présentation clinique Le Pityriasis versicolor est caractérisé par des macules et des plaques présentant une hypo ou une hyperpigmentation, parfois accompagnée d’une légère desquamation en bordure de la macule. Il est à noter que les lésions sont rarement prurigineuses 5,10 . Au début de l’infection, les macules sont rondes ou ovales et ont un diamètre de 3 à 5 mm. Avec le temps, elles peuvent s’unir et former une seule grande plaque confluente de forme irrégulière, tel que présenté dans la figure II . L’hypopigmentation serait deux fois plus commune que l’hyperpigmentation. On la remarque souvent en été chez les individus au teint clair, lorsque la région affectée ne bronze pas. De son côté, l’hyperpigmentation peut se présenter sous une multitude de couleurs, dont le rose, le jaune II Lésions hyperpigmentées par PV 6 Facteurs de risque5,6,10 Environnement avec taux d’humidité et chaleur élevés Prédisposition génétique Malnutrition Hyperhydrose Peau grasse État immunosupprimé Contraceptifs oraux Syndrome de Cushing Corticostéroïdes per os Utilisation d’huile ou de crèmes huileuses Vêtements occlusifs WWW.PROFESSIONSANTE.CA | FÉVRIER - MARS 2014 | QUÉBEC PHARMACIE | 23 à votre service sans ordonnance clair ou le brun clair chez les individus à la peau claire et le brun foncé ou le noir chez les individus à la peau foncée4. Il est intéressant de noter qu’un même individu peut présenter une hypo et une hyperpigmentation sur différentes lésions5. Bien que le Pityriasis versicolor puisse survenir chez des individus de tous âges, il est beaucoup plus fréquent chez les adolescents et les jeunes adultes de 15 à 24 ans5,6. Ce phénomène peut s’expliquer par la puberté, qui provoque des changements au niveau du sébum de la peau, rendant le milieu plus propice à la levure lipophile. La production de sébum diminuant avec l’âge, cette micose devient moins fréquente chez la personne âgée5. Bien que le Pityriasis versicolor puisse affecter toutes les régions du corps, les lésions sont principalement présentes sur la partie supérieure du tronc, la partie proximale des membres supérieurs et le cou. Chez les enfants, c’est plutôt le visage qui est affecté dans une proportion de 32 %5,12. Diagnostic Le diagnostic du PV peut être confirmé par un médecin, grâce à l’observation d’un échantillon au microscope avec une préparation d’hydroxyde de potassium (KOH). Cette préparation permet de déceler de courts filaments mycéliens et de petits amas de levures rondes ou ovales qui ressemblent à des « spaghettis aux boulettes de viande4 ». Dans le tiers des cas, la lumière de Wood peut aussi être utilisée afin de visualiser les lésions sous la forme d’une fluorescence jaune et verdâtre5,8. La culture n’est pas nécessaire pour poser le diagnostic. Néanmoins, elle peut être utile pour déterminer l’espèce de Malassezia impliquée dans l’infection, mais cette façon de procéder est généralement inutile, car le traitement est le même quelle que soit l’espèce en cause5. Le tableau III énumère les diagnostics différentiels du PV. III Diagnostic différentiel8 ■ Dermatite de contact Dermatite séborrhéique Eczématides achromiantes Érythrasma Lèpre Mélasma Papillomatose confluente et réticulée de Gougerot et Carteaud Pityriasis rosé Syphilis secondaire Vitiligo 24 | ■ ■ ■ ■ ■ ■ ■ ■ ■ QUÉBEC PHARMACIE | FÉVRIER - MARS 2014 Objectifs du traitement En présence de PV, les objectifs de traitement sont de faire disparaître les lésions cliniques dans un intervalle d’un à trois mois, de prévenir les récidives et de minimiser le risque d’effets indésirables. Si aucune amélioration n’est notée après quatre semaines, on peut conclure à un échec thérapeutique et on changera donc d’agent antifongique5,8,13. Dans les études cliniques, deux objectifs sont souvent mesurés : la cure mycologique (absence de levure pathologique) et la cure clinique (absence de symptômes) 8 . Ces études ont démontré que la cure mycologique n’est pas toujours accompagnée d’une guérison clinique. De plus, la cure mycologique survient souvent de une à trois semaines après l’instauration d’un traitement efficace, tandis que les lésions peuvent prendre de un à trois mois, parfois même plus, avant de disparaître. Il est aussi à noter que dans le cas d’une hypopigmentation, les taches claires persisteront après le traitement, tant qu’elles ne bronzeront pas ou que la peau environnante restera plus foncée5,8. Mesures non pharmacologiques L’exposition au soleil est à éviter. En effet, le PV empêche la lésion de bronzer, d’où l’accentuation du contraste entre les lésions et la peau environnante. En revanche, en évitant le soleil ou en utilisant une crème solaire non comédogène à FPS élevé, on diminue la différence de couleur entre les lésions et la peau environnante. Quatre à six semaines après le début du traitement, lorsque la cure mycologique est atteinte, les patients peuvent recommencer à s’exposer au soleil en utilisant quotidiennement une crème solaire avec un FPS de 308,13. De plus, cette levure étant lipophile, l’utilisation d’huile et de crèmes huileuses, ainsi que le port de vêtements occlusifs seraient à éviter, car ils créent un environnement favorable à Malassezia5,6,10. Traitements topiques sans ordonnance Azole Les antifongiques de cette famille ont un effet fongistatique par inhibition de la biosynthèse de l’ergostérol, empêchant ainsi la formation de la membrane cellulaire des levures du genre Malassezia. En général, ces traitements topiques sont bien tolérés, mais ils peuvent, rarement, causer une irritation cutanée ou encore une dermatite de contact14. Crème de clotrimaderm 1 % et de miconazole 2 % Ces deux crèmes ont démontré leur efficacité dans plusieurs études qui les comparaient au placebo ou à d’autres options thérapeutiques16. La crème de clotrimaderm 1 %, appliquée une fois par jour durant deux semaines, a été démontrée aussi efficace que la crème de kétoconazole 2 %, favorisant une cure clinique de 85 % dans le premier cas et de 90 % dans le deuxième, sans | WWW.PROFESSIONSANTE.CA Résolution du cas de la patiente Vous lui mentionnez que les récidives sont fréquentes avec le PV et qu’elles peuvent même atteindre 90 % après deux ans. Bien que les données soient limitées à ce sujet, les crèmes topiques sans ordonnance semblent être aussi efficaces que les traitements oraux. Vous lui suggérez d’utiliser le shampoing de kétoconazole 2 % une fois par jour pendant trois jours et l’informez des mesures non pharmacologiques à prendre pour éviter les récidives. différence statistiquement significative entre les deux groupes17. Des résultats similaires ont été obtenus en comparant la crème de miconazole 2 % appliquée deux fois par jour durant trois semaines, par rapport à la crème de sulconazole 1 %, soit 82 % versus 89 % (p = 0,24)18. Shampoing au kétoconazole 2 % Le shampoing au kétoconazole 2 % constitue une option de premier choix, principalement grâce à sa courte durée de traitement. Lorsqu’utilisé une fois par jour durant un à trois jours, ce shampoing a montré une bonne efficacité pour atteindre une cure mycologique chez respectivement 78 % et 84 % des individus après 31 jours15. Il est à noter que la différence n’était pas statistiquement significative entre les deux groupes. Antifongiques non spécifiques Depuis longtemps utilisés pour traiter le PV, ces agents sont dépourvus d’activité antifongique directe. Ils agissent en causant une dégradation chimique ou physique de Stratum corneum infectée et en évitant l’infection des nouveaux tissus kératinisés par les levures de type Malassezia5,14. Sulfure de sélénium 2,5 % La solution et le shampoing de sulfure de sélénium à 2,5 % ont été démontrés aussi efficaces que les antifongiques topiques azolés dans le traitement du PV. Dans les différentes études cliniques, cette concentration favorise une cure mycologique et une réponse clinique de 80 % à 100 %5. Par contre, le taux de récidives serait possiblement plus élevé que celui des antifongiques azolés, ce qui explique que le traitement de sept jours soit souvent suivi d’une application mensuelle pour la prévention des récidives pendant trois à six mois4. Cette lotion est généralement bien tolérée, mais elle peut provoquer une légère dermatite de contact chez certaines personnes, ainsi qu’une sécheresse de la peau14,19,20. Certains patients peuvent aussi être incommodés par la forte odeur que dégage le produit14. L’efficacité de la formulation de sulfure de sélénium 1 % pour le traitement du PV n’a pas été étudiée. Pyrithione de zinc 1 % La pyrithione de zinc s’est montrée efficace dans le traitement de PV, mais les données sont très limitées et les études, de petite envergure21,22. De plus, aucune donnée n’est disponible concernant le taux de récidives à long terme. Autres options D’autres options de traitement ont démontré une certaine efficacité, mais peu d’études sont disponibles à leur sujet : propylène glycol 50 % dans l’eau, shampoing de sulfure 2 % et acide salicylique 2 %, onguent d’acide benzoïque 6 %, acide salicylique 3 % (onguent de Withfield) et peroxyde de benzoyle. Notons que les corticostéroïdes ne sont pas recommandés dans le traitement du PV étant donné l’absence de composante inflammatoire23. Les agents sans ordonnance les plus fréquemment utilisés dans le traitement du PV ainsi que leurs posologies respectives sont énumérés dans le tableau IV . Les conseils à remettre au patient sont énoncés dans l’encadré ci-contre. Traitements délivrés sur ordonnance Les traitements topiques délivrés sur ordonnance incluent le kétoconazole 2 %, la terbinafine 1 % et le cyclopirox 1 % en crème ou en lotion, utilisé une à deux fois par jour, pour des périodes de deux à quatre semaines. Il est à noter que leur efficacité n’est pas supérieure à celle des autres options topiques sans ordonnance et les durées de traitement sont similaires. Les traitements oraux dont l’efficacité a été prouvée incluent le kétokonazole, l’itraconazole et le fluconazole. La terbinafine en traitement oral n’est pas efficace pour traiter le PV, car les concentrations de ce médicament dans Stratum corneum ne sont pas suffisantes pour exercer un effet fongicide4,8,23. la réponse clinique pour le clotrimazole était plus grande que pour le fluconazole (94,9 % vs 81,2 %; p = 0,044). Après 12 semaines, les récurrences étaient plus fréquentes avec le clotrimazole, mais la différence n’était pas statistiquement significative (6 % vs 18,2 %; p = 0,77)24. Une autre étude a comparé deux doses de fluconazole 300 mg à une semaine d’intervalle et de clotrimazole 1 % deux fois par jour pendant 21 jours; il n’y a pas eu de différence significative entre les deux traitements25. Dans une troisième étude, l’itraconazole 200 mg par jour durant cinq jours a été comparé au sulfure de sélénium 2,5 % durant sept jours. Trois semaines après la fin du traitement, la réponse était plus élevée avec le sulfure de sélénium 2,5 % pour lequel aucune levure ou filament mycélien n’était détecté, comparativement à 40 % dans le cas de l’itraconazole. Mais les conclusions de cette étude sont limitées par le petit échantillon (n = 40), aucun suivi n’a été fait concernant les récidives, et la signification clinique de la présence de filaments mycéliens en l’absence de symptôme n’est pas claire26. Conseils aux patients3,5,8 n n n n n n n Traitement topique ou oral ? Bien que les traitements topiques soient souvent utilisés en première ligne, les traitements oraux seront favorisés chez les patients immunosupprimés, pour traiter une grande superficie de peau, lors de l’échec d’un traitement topique ou encore lors de récidives. La voie orale sera aussi utilisée pour favoriser l’observance. En effet, elle requiert une implication moins importante du patient et la durée de traitement est généralement plus courte. Par ailleurs, elle a pour désavantages un coût généralement plus élevé et des effets indésirables sérieux, rares toutefois, tels que la toxicité hépatique, et elle présente u n r isque d ’ i nterac t ions médicamenteuses14. Concernant l’efficacité, quelques études ont comparé un traitement oral à un traitement topique, avec des résultats contradictoires. La première, une étude randomisée à double insu, a comparé l’application de clotrimazole 1 % deux fois par jour pendant deux semaines à une dose unique de fluconazole 400 mg. Après quatre semaines, Prévention des récidives L’une des particularités du PV est que, à la suite du traitement, le taux de récidives est élevé. En effet, il est de 60 % après un an et de 60 % à 90 % après deux ans4. Il est donc important d’en aviser le patient et de mettre l’accent sur des mesures non pharmacologiques qui peuvent prévenir les récidives, telles qu’éviter les huiles et les crèmes huileuses, et les vêtements occlusifs. Bien qu’il n’y ait pas de consensus à ce sujet, la prophylaxie est généralement envisagée chez les patients qui ont plusieurs épisodes de PV par an. Elle est généralement d’une durée inférieure à six mois (p. ex., durant les mois d’été uniquement) et elle est aussi utilisée avant l’exposition à un environnement chaud et humide (p. ex., avant un voyage). La prophylaxie continue à long terme est rarement envisagée et elle est généralement réservée aux individus qui présentent des épisodes de PV très fréquents ou très sérieux. Les patients qui ont besoin d’une telle prophylaxie ont parfois d’autres problèmes sous-jacents, tels qu’un déficit immunitaire5,27. Le principal avantage de la prophylaxie est qu’elle permet d’éviter l’apparition de lésions n IV Le PV est causé par une levure. Il se retrouve naturellement sur la peau sans causer de problème, mais il peut parfois se transformer et causer une infection. Il survient souvent dans les climats chauds et humides. Le PV n’est pas contagieux. Éviter les huiles et les crèmes huileuses. Éviter les vêtements serrés ou qui «ne respirent pas». Porter des vêtements amples. Éviter l’exposition au soleil durant les prochaines 4 à 6 semaines. Si impossible, utiliser une crème solaire non comédogène à FPS de 30 ou plus. Les taches peuvent persister de 1 à 3 mois après le traitement. S’il n’y a pas d’amélioration après 4 semaines, consulter à nouveau son pharmacien ou médecin. Fréquemment, il est possible que le PV réapparaisse au même endroit ou ailleurs. Plusieurs traitements peuvent prévenir la réapparition des symptômes. Traitements sans ordonnance les plus communs dans les cas de PV 7,8,20 Agent Posologie Kétoconazole 2 % shampoing Appliquer durant 5 minutes 1 fois par jour pendant 1 à 3 jours Clotrimaderm 1 % crème Appliquer 1 fois par jour pendant 1 à 3 semaines Miconazole 2 % crème et vaporisateur Appliquer 2 fois par jour pendant 2 à 3 semaines Sulfure de sélénium 2,5 %; lotion ou shampoing Appliquer 1 fois par jour durant 10 minutes pendant 7 jours consécutifs. Il peut ensuite être appliqué durant le 1er et le 3e jour de chaque mois durant 3 à 6 mois. Pyrithione de zinc 1 % shampoing Appliquer sur les lésions 1 fois par jour, après la douche (laisser 5 minutes et rincer) durant 2 semaines WWW.PROFESSIONSANTE.CA | FÉVRIER - MARS 2014 | QUÉBEC PHARMACIE | 25 à votre service sans ordonnance qui peuvent persister pendant plusieurs mois après le traitement. Par contre, ses désavantages sont le coût et le risque d’effets indésirables liés aux agents utilisés. Les traitements sans ordonnance étudiés pour la prévention des récidives sont le shampoing de kétoconazole 2 % appliqué sur le corps entier une fois par mois et le sulfure de sélénium 2,5 % appliqué une fois par mois, ou encore le 1er et 3e jour de chaque mois. Les traitements oraux incluent le kétoconazole (400 mg une fois par mois ou 200 mg die pendant trois jours consécutifs par mois) et l’itraconazole (200 mg bid un jour par mois)8. Conclusion Dans le choix d’un traitement contre le PV, il est important de considérer plusieurs facteurs, dont les préférences du patient. Les traitements topiques sans ordonnance sont généralement le premier choix pour la majorité des infections, si le patient accepte l’implication que le traitement topique exige. Sinon, le traitement oral délivré sur ordonnance s’avère un meilleur choix, comme dans le cas de patients immunosupprimés, pour traiter une grande superficie de peau, lors de l’échec du traitement topique ou de récidives. Il est aussi important de démystifier cette infection, qui est généralement mal connue des patients, et de sensibiliser ces derniers au risque élevé de récidives et aux mesures non pharmacologiques et pharmacologiques pour les prévenir. ■ Dans ce numéro de Gratuit! Québec Pharmacie Approuvée pour Répondez en ligne à www.Professionsante.ca L E Ç O N 1,0 D E Formation continue UFC RÉFÉRENCES : 1. Centre national de ressources textuelles et lexicales. Étymologie de Pityriasis [En ligne. Page consultée le 11 janvier 2013.] www.cnrtl.fr/etymologie/Pityriasis 2. Centre national de ressources textuelles et lexicales. Étymologie de Versicolor [En ligne. Page consultée le 11 janvier 2013.] www.cnrtl.fr/etymologie/versicolore 3. Gupta A, Ryder J, Nicol K, et coll. Superficial fungal infections - An update on pityriasis versicolor, seborrheic dermatitis, tinea capitis, and onychomycosis. Dermatol Clin. 2003; 21: 417-25. 4. Gupta A, Kogan N, Batra R. Pityriasis versicolor: A review of pharmacological treatment options. Expert Opin Pharmacother. 2005; 6(2): 165-78. 5. Gupta A, Batra R, Blum R, et coll. Pityriasis Versicolor. Dermatol Clin. 2003; 21: 413-29 6. Mendez-Tovar LJ. Pathogenesis of dermatophytosis and tinea versicolor. Clinics in dermatology 2010; 28(2): 185-9. 7. Faergemann J. Management of seborrheic dermatitis and pityriasis versicolor. Am J Clin Dermatol. 2000; 1(2): 75-80. 8. Schwartz RA. Superficial fungal infections. Lancet 2004; 364(9440): 1173-82. 9. Silva V, Di Tilia C, Fischman O. Skin colonization by Malassezia furfur in healthy children up to 15 years’ old. Mycopathologia 1995; 132(3): 143-5. 10. Vander Straten MR, Hossain MA, Ghannoum MA. Cutaneous infections dermatophytosis, onychomycosis, and tinea versicolor. Infectious disease clinics of North America 2003; 17(1): 87-112. 11. Galadari I, El Komy M, Mousa A, et coll. Tinea versicolor: Histologic and ultrastructural investigation of pigmentary changes. Int. J. Dermatol. 1992; 31(4): 253-6. 12. Terragni L, Lasagni A, Oriani A, et coll. Pityriasis versicolor in the pediatric age. Pediatr Dermatol. 1991; 8(1): 9-12. 13. American Academy of Dermatology. Tinea versicolor: Tips for managing [En ligne. Page consultée le 6 juillet 2013.] www.aad.org/dermatology-a-to-z/diseases-and-treatments/qt/tinea-versicolor/tips/tineaversicolor-tips-for-managing 14. Hu SW, Bigby M. Pityriasis versicolor: A systematic review of interventions. Archives of dermatology 2010; 146(10): 1132. 15. Lange DS, Richards HM, Guarnieri J, et coll. Ketoconazole 2% shampoo in the treatment of tinea versicolor: A multicenter, randomized, double-blind, placebo-controlled trial. J. Am. Acad. Dermatol. 1998; 39(6): 944-50. 16. Spiekermann PH, Young MD. Clinical evaluation of clotrimazole. A broad-spectrum antifungal agent. Arch Dermatol. 1976; 112(3): 350-2. 17. Balwada RP, Jain VK, Dayal S. A double-blind comparison of 2% ketoconazole and 1% clotrimazole in the treatment of pityriasis versicolor. Indian J Dermatol Venereol Leprol. 1996; 62(5): 298-300. 18. Tanenbaum L, Anderson C, Rosenberg MJ, et coll. 1% sulconazole cream vs 2% miconazole cream in the treatment of tinea versicolor. A double-blind, multicenter study. Arch Dermatol. 1984; 120(2): 216-9. 19. Sánchez JL, Torres VM. Double-blind efficacy study of selenium sulfide in tinea versicolor. J. Am. Acad. Dermatol. 1984; 11(2 Pt 1): 235-8. 20. Faergemann J, Fredriksson T. An open trial of the effect of a zinc pyrithione shampoo in tinea versicolor. Cutis 1980; 25(6): 6679. 21. Fredriksson T, Faergemann J. Double-blind comparison of a zinc pyrithione shampoo and its shampoo base in the treatment of tinea versicolor. Cutis 1983; 31(4): 436-7. 22. Mellen LA, Vallee J, Feldman SR, et coll. Treatment of pityriasis versicolor in the United States. Journal of dermatological treatment 2004; 15(3): 189-92. 23. Dehghan M, Akbari N, Alborzi N, et coll. Single-dose oral fluconazole versus topical clotrimazole in patients with pityriasis versicolor: A double-blind randomized controlled trial. The Journal of dermatology 2010; 37(8): 699-702. 24. Silva H, Gibbs D, Arguedas J. A comparison of fluconazole with ketoconazole, itraconazole, and clotrimazole in the treatment of patients with pityriasis versicolor. Current therapeutic research 1998; 59(4): 203-14. 25. Del Palacio HA, Delgado VS, Menéndez RF, et coll. Randomized comparative clinical trial of itraconazole and selenium sulfide shampoo for the treatment of pityriasis versicolor. Rev. Infect. Dis. 1987; 9 Suppl 1: S121-7. 26. Sánchez JL, Torres VM. Double-blind efficacy study of selenium sulfide in tinea versicolor. J. Am. Acad. Dermatol. 1984; 11(2 Pt 1): 235-8. 27. NICE. Pityriasis versicolor [En ligne. Page consultée le 6 juillet 2013.] http://cks.nice.org.uk/pityriasis-versicolor Les références portant un code de couleur indiquent au lecteur qu’il s’agit des références principales de l’article telles que choisies par l'auteur. Février/mars 2014 s!CCRÏDITATIONVALABLEJUSQUAUDÏCEMBRE NODEDOSSIER##%00)0s/01 Assurer une réponse optimale au traitement par inhalateur de la MPOC et de l’asthme – L’importance des chambres de retenue à valve (CRV) Par Michael Boivin, B. Sc. Pharm, et Jolyon Mitchell, Ph. D., MSRC (R.-U.), C. Chem, C. Sci. Après avoir suivi cette leçon de formation continue et avoir correctement répondu au test, les pharmaciens seront mieux en mesure de : 1. Comprendre les problèmes associés à l’utilisation d’un aérosol-doseur et les effets indésirables potentiels d’une utilisation incorrecte. 2. Passer en revue le rôle des CRV et les facteurs qui affectent l’administration des médicaments à l’aide de ces dispositifs. 3. Définir les caractéristiques d’une CRV qui favorisent l’apprentissage de l’utilisation correcte des aérosols-doseurs. 4. Choisir une CRV pour aérosols-doseurs en fonction des recommandations des lignes directrices de pratique clinique actuelles. 5. Conseiller les clients en matière d’utilisation et d’entretien d’une CRV afin d’assurer une réponse optimale à un traitement par aérosol-doseur. Leçon publiée grâce à une subvention à visée éducative de : 26 | QUÉBEC PHARMACIE Trudell_Inhaler_F_Teaser.indd 1 | FÉVRIER - MARS 2014 | WWW.PROFESSIONSANTE.CA 14-01-06 1:50 PM FC QUESTIONS DE Répondez en ligne sur www.professionsante.ca, section Ma FC en ligne; rechercher Québec Pharmacie, février-mars 2014. Date limite : 26 février 2015. Donne 4 UFC. 2. Parmi les énoncés suivants, lequel est faux ? A L’hypopigmentation serait deux fois plus commune que l’hyperpigmentation. B Dans une étude, la prévalence du Pityriasis versicolor était de 23,3 % chez les enfants de 0 à 18 mois. C Le PV est plus fréquent chez les adolescents et les jeunes adultes. D L’utilisation de contraceptifs oraux et de corticostéroïdes est un facteur de risque du PV. 3. Lequel de ces traitements n’est pas efficace pour traiter le Pityriasis versicolor ? A Solution de propylène glycol 50 % dans l’eau B Shampoing de kétoconazole 2 % C Comprimé de terbinafine D Capsule de fluconazole