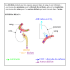
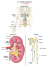l`appareil urinaire
Transcription
l`appareil urinaire
L’APPAREIL URINAIRE (D’après Adé Damilano. Université de Fribourg). I- GENERALITES L' appareil urinaire est formé de: • deux reins qui élaborent l’urine • deux uretères • une vessie • un urètre 1. 2. 3. 4. 5. 6. 7. 8. veine cave inférieure veine rénale rein aorte abdominale artère rénale uretère vessie urètre II-ANATOMIE DES REINS 1- GÉNÉRALITÉS Les reins sont des organes pairs de couleur brun rougeâtre entourés de tissu cellulo-graisseux et situés, avec la glande surrénale, dans un sac fibreux. Ils sont situés immédiatement sous le diaphragme, dans la partie supérieure de l'espace rétro-péritonéal de part et d'autre de la colonne vertébrale entre T11 et L3. A cause de la présence du foie, le rein droit est plus bas que le gauche. Ils ont une forme de haricot, mesurent environ 12 cm de long, 6 cm de large et 3 cm d'épaisseur chez l'adulte et ont un poids moyen de 150 g. Ils sont vascularisés par l'artère rénale qui naît de l'aorte abdominale et par la veine rénale qui se jette dans la veine cave inférieure. Le hile contient une veine et une artère rénales ainsi que l'uretère. L'artère rénale est très volumineuse car elle est à la fois l'artère nourricière et l'artère fonctionnelle du rein. La perfusion des deux reins est d'environ 1,2 litres de sang par minute (20% du débit cardiaque). 90% du sang perfuse le cortex et 10% la médullaire. 1 2- LE PARENCHYME RÉNAL Le parenchyme rénal est divisé en deux zones: • la corticale ou cortex • la médullaire La corticale d'une épaisseur de 1 cm constitue une zone granuleuse. Elle comprend: • le labyrinthe: région s'étendant entre les irradiations médullaires • les colonnes de Bertin: régions situées entre les pyramides de Malpighi Dans la corticale se trouvent les corpuscules rénaux, les tubules contournés proximaux et distaux, une partie des tubes collecteurs, ainsi que les irradiations médullaires. La médullaire a un aspect strié et une couleur rouge foncée dans la partie externe et plus pâle dans sa partie interne. Elle est disposée concentriquement autour du sinus. Elle contient des structures coniques appelées pyramides de Malpighi, au nombre de 8 à 18 par rein. La base des pyramides rénales est parallèle au bord convexe du rein. La pointe de la pyramides est la papille. La pointe de chaque papille rénale est coiffée par un conduit en forme d'entonnoir très fin appelé petit calice (environ 8 - 18 par rein). La réunion de plusieurs petits calices forme un grand calice. Il en existe normalement trois par rein. Ceux-ci se rejoignent pour former le bassinet. Elle contient également des irradiations médullaires aussi appelées radiations médullaires partent de la base des pyramides pour s'infiltrer dans la zone corticale. Les irradiations médullaires contiennent la partie initiale des tubes collecteurs et des portions plus ou moins longues des anses de Henlé des glomérules corticaux. 2 1. 2. 3. 4. 5. 6. 7. uretère bassinet veine rénale artère rénale grand calice petit calice corticale 8. irradiation médullaire 9. colonne de Bertin 10. pyramide de Malpighi 11. sinus rénal 12. capsule rénale 13. papille rénale Le rein est creusé à sa partie interne par une cavité appelée sinus rénal, dans lequel s'implantent les papilles. Aux papilles font suite les petits calices puis les grands calices, le bassinet et la portion initiale de l'uretère. Le sinus rénal abrite également dans un tissu conjonctivo-graisseux l'artère et la veine rénales, ainsi que leurs branches, les vaisseaux lymphatiques et les faisceaux nerveux rénaux. Les lobes rénaux: il existe entre 10 à 18 lobes rénaux par rein. Chaque lobe est formé par une pyramide rénale, les irradiations médullaires qui s'en détachent et la zone corticale adjacente. 3- VASCULARISATION RÉNALE Le sang arrive dans le rein au niveau du hile par l'artère rénale qui se divise en deux branches qui se ramifient en plusieurs petites artères, les artères interlobaires qui remontent dans les colonnes de Bertin jusqu'à la jonction entre la médulla et le cortex. Au niveau de la base des pyramides de Malpighi, les artères interlobaires bifurquent à angle droit et se divisent en artères arquées (ou arciformes) ayant un trajet parallèle à la corticale rénale. Depuis ces artères arquées, de nombreuses artères interlobulaires (ou radiées) se forment allant irriguer la corticale entre les irradiations médullaires. Cette architecture vasculaire est terminale. Il n'y a pas d'anastomose entre les différentes artères interlobulaires. Ceci veut dire que l'oblitération de l'une d'entre elle entraîne la mort de tout le territoire rénal qui en dépend. 3 DÉTAIL DE LA VASCULARISATION RÉNAL. 1. papille rénale 2. artère interlobaire 3. veine interlobaire 4. vaisseaux interlobulaires 5. veine arquée 6. artère arquée D'UN LOBE De nombreuses artérioles afférentes naissent de chaque artère interlobulaire. Chaque néphron reçoit une artériole afférente pénétrant dans la capsule de Bowman au pôle vasculaire. Cette artériole se divise en 4 à 6 branches qui se ramifient en plusieurs capillaires anastomosés et forment le glomérule. Ces capillaires se rassemblent ensuite pour former l'artériole efférente. Il s’agit donc d’un système porte artériel (artèriole → capillaires → artériole). L'artériole efférente se ramifie ensuite en un réseau de capillaires très abondant, les capillaires péritubulaires. Ceux-ci entourent les tubes contournés proximaux et distaux. L'artériole efférente va se diviser en nombreux vaisseaux droits descendants dans la médullaire pour entourer les anses de Henlé. Ces vaisseaux artériels descendants et veineux ascendants droits suivent le cheminement des anses de Henlé et la structure de leurs parois correspondent à celles de petits capillaires et possèdent un endothélium fenestré. A la base des pyramides rénales (pyramides de Malpighi), les veines interlobulaires se jettent dans les veines arquées. Celles-ci confluent dans les veines interlobaires qui rejoignent les deux branches de la veine rénale au niveau du hile. Les veines rénales gauche et droite ont un trajet parallèle à celui des artères rénales. III- ANATOMIE ET PHYSIOLOGIE DU NEPHRON Le néphron est l'unité structurale et fonctionnelle du rein, visible qu'au microscope. La majeure partie du néphron se trouve dans le cortex rénal. Il existe environ 800 000 à 1,5 millions de néphrons par rein. Chaque néphron est composé: 4 • • d'une partie vasculaire (artériole afférente, capillaires glomérulaires, artériole efférente, et capillaires péritubulaires) d'une partie rénale (capsule glomérulaire et tubules rénaux) NEPHRON 1. corpuscule rénal ou glomérule de Malpighi 2. tube contourné proximal 3. tube droit proximal 4. partie descendante du tube intermédiaire 5. partie ascendante du tube intermédiaire 6. tube droit distal 7. tube contourné distal 8. segment d'union 9. tube collecteur Le néphron est composé de plusieurs parties: • le corpuscule ou glomérule de Malpighi • le tube proximal avec ses différentes parties • le tube intermédiaire avec ses différentes parties • tube distal avec ses différentes parties • segment d'union 1-LE CORPUSCULE OU GLOMÉRULE DE MALPIGHI = SIEGE DE LA FILTRATION GLOMERULAIRE Le corpuscule ou glomérule de Malpighi est situé dans la corticale et est une petite vésicule sphérique mesurant 200 à 300 microns de diamètre entouré d'une capsule appelée capsule de Bowman. On compte environ 1.3 - 1.5 millions de glomérules par rein. CAPSULE DE BOWMAN 9- podocytes 10- pôle vasculaire 11- pôle urinaire 5 Entre les deux parois se trouve la chambre glomérulaire (chambre corpusculaire, chambre urinaire) contenant l'urine primaire (ultra-filtrat). Celle-ci est en liaison directe avec le système tubulaire (tube contourné proximal) au niveau du pôle urinaire. Une artériole afférente pénètre dans la capsule de Bowman au pôle vasculaire et se divise en 4 à 6 branches. Celles-ci se ramifient en un réseau serré de capillaires anastomosés. Ces capillaires ainsi formés se rassemblent ensuite pour former l'artériole efférente qui quitte le glomérule. L'artériole efférente formera ensuite un nouveau réseau de capillaires (capillaires péritubulaires) permettant ainsi l'irrigation des tubules. L'artériole efférente à un diamètre plus petit que l'artériole afférente. La paroi interne ou feuillet viscéral de la capsule de Bowman est constituée de cellules appelées podocytes qui reposent sur une membrane basale en entourent les capillaires glomérulaires. Les podocytes présentent des prolongements primaires (pieds de premier ordre). Ces prolongements primaires se divisent au contact des capillaires en de nombreux prolongements secondaires (pieds de deuxième ordre). Ces prolongements secondaires sont appelés les pédicelles. Les pédicelles s'interdigitent avec les prolongements primaires et secondaires d'autres podocytes constituant ainsi une sorte de réseau complexe de petites fentes appelées fentes de filtration CAPSULE DE BOWMAN (coupe) 1- pédicelle 2- podocyte 3- membrane basale 4- capillaire fenestré L'urine primaire est obtenue par filtration au niveau du glomérule. La filtration du sang s'effectue donc passivement au niveau de l'endothélium du capillaire et de la couche viscérale de la capsule de Bowman. Cette filtration passive est due au gradient de pression qui existe entre l'artériole afférente (= pression artérielle) et le glomérule luimême (= pression voie excrétrice supérieure). Les capillaires du glomérule présentent une caractéristique importante: ils sont pourvus de petits pores de 50 à 100 nanomètres de diamètre dépourvus de diaphragme. À cause de ces pores, l'endothélium des capillaires glomérulaires est appelé endothélium fenestré. 6 Cet endothélium permet le passage de certaines substances, telles que l'eau, le sodium, l'urée, le glucose et de petites protéines. Le diamètre de ces pores empêche la traversée de cellules sanguines et de grosses macromolécules dont le poids moléculaire est égal ou supérieur à 68 000. En plus de la grosseur de la molécule, sa charge électrique joue un rôle. Les molécules dont la taille est inférieure à 3,5 nm, chargées soit positivement, soit neutres sont filtrées plus facilement. La surface des cellules endothéliales chargées négativement est recouverte de glycoprotéines (héparan sulfate) bloquant le passage de grosses protéines anioniques (chargées négativement). Il se forme ainsi l'urine glomérulaire qui a une composition analogue à celle du plasma à l'exception des grosses protéines. Le taux de filtration glomérulaire est normalement de 120 ml/min et correspond au volume du filtrat de l'ensemble des glomérules par unité de temps. Passé la barrière de filtration le filtrat glomérulaire (urine primaire ou ultra-filtrat) se trouve dans la lumière de la capsule de Bowman et chemine ensuite dans le tube contourné proximal. Environ 180 litres sont filtrés chaque jour et transportés dans les tubules. Durant son cheminement dans les diiférents segments tubulaires des mécanismes de sécrétion et de réabsorption tubulaire permettent l'élaboration de l'urine définitive. L'urine primaire est réabsorbée à 99%. La production d'urine est d'environ 1,5 litres/24 heures. 2- LES TUBULES RENAUX = SIEGE DE LA REABSOPTION TUBULAIRE 1- uretère 2- bassinet 3- grand calice 4- petit calice 5- tube collecteur 6- segment d'union 7- tube contourné distal 8- tube droit distal 9- partie ascendante du tube intermédiaire 10- partie descendante du tube intermédiaire 11- tube droit proximal 12- tube contourné proximal 13- capsule de Bowman 7 Le système tubulaire comprend plusieurs parties: • le tube proximal • le tube intermédiaire • tube distal • segment d'union • tube collecteur • conduit papillaire L'anse de Henlé est composée par 4 parties (tube droit proximal, partie descendante du tube intermédiaire, partie ascendante du tube intermédiaire, tube droit distal). Lors de son passage dans les tubules, les molécules présentes dans l'ultra filtrat peuvent être réabsorbées soit entre les cellules ou intracellulairement (à travers les cellules). Le tube contourné proximal est responsable de la réabsorption de la majeure partie de l'ultrafiltrat glomérulaire. Environ 70% de l'eau, du glucose, du sodium, du potassium et du chlore sont réabsorbés. Lors de la réabsorption active de l'ion sodium (environ 50%) et du glucose (100%) il se crée un gradient électrochimique responsable de la réabsorption de l'ion chlore et un gradient osmotique responsable de la réabsorption d'eau. Dans la partie initiale du tube contourné distal, la réabsorption de sodium se fait par cotransport Na+/Cl-, dans la deuxième partie, la réabsorption du sodium est contrôlée par l'aldostérone. L'épithélium du tube distal est imperméable à l'eau. En résumé: Certaines substances sont réabsorbées totalement au niveau du tubule, par exemple le glucose. D'autres ne sont pas du tout réabsorbées et sont ainsi complètement éliminées: elle sont dites substances sans seuil, par exemple la créatinine. Enfin certaines substances sont réabsorbées partiellement. Ce sont les substances à seuil. Leur élimination n'a lieu qu'au dessus d'un certain niveau: au dessus de ce taux elles ne sont pas réabsorbées, c'estb le cas par exemple des électrolytes. L'eau est réabsorbée à 99%.L'hormone antidiurétique (HAD = vasopressine) joue un rôle important au niveau des tubes collecteurs par modulation de la perméabilité de l'épithélium à l'eau. Lors de déshydratation, la sécrétion hypophysaire d'ADH augmente. Celle-ci rend l'épithélium des tubes collecteurs perméable à l'eau et ainsi augmente la réabsorption passive de l'eau vers l'interstitium. Un petit volume d'urine hypertonique sera produit (antidiurèse). Lors de surcharge hydrique, une inhibition de la sécrétion d'ADH est observée. L'épithélium des tubes collecteurs devient imperméable à l'eau qui sera ainsi éliminée dans l'urine. Un grand volume d'urine hypotonique sera produit (diurèse). Les cellules principales réabsorbent le sodium et l'eau et sécrètent du potassium. Les cellules intercalées sécrètent du H+ et HC03- et réabsorbent du potassium. 8 3- EXCRETION TUBULAIRE Certaines substances étrangères (médicaments, antibiotiques), en plus de leur filtration glomérulaire, peuvent aussi être excrétées par le tubule. Cette excrétion tubulaire peut aussi s'exercer sur l'ensemble des électrolytes lorqu'il est nécessaire d'intervenir sur leur équilibre: c'est le cas du potassium par exemple. 9 IV-ANATOMIE DES VOIES URINAIRES Les voies excrétrices de l'urine sont formées de plusieurs parties: • les petits et grands calices • le bassinet • les deux uretères • la vessie • l'urètre 1. 2. 3. 4. 5. 6. petit calice grand calice bassinet uretère vessie urètre 1- LES CALICES La pointe de chaque papille rénale (sommet d'une pyramide de Malpighi où se termine les néphrons) est coiffée par un conduit en forme d'entonnoir très fin appelé petit calice (environ 8 - 18 par rein). La réunion de plusieurs petits calices forme un grand calice. Il en existe normalement trois par rein. Ceux-ci se rejoignent pour former le bassinet. 2. 3. 4. 5. 6. 1. papille rénale petit calice grand calice bassinet uretère sinus rénal 10 Chaque petit calice mineur est formé de deux parties: • une partie conique coiffant la papille rénale dont les 2 feuillets délimitent l'espace péricaliciel • une tige calicielle Le feuillet interne de la partie conique adhère au parenchyme papillaire et est tapissé par un urothélium criblé de pores qui s'abouchent aux tubes collecteurs. L'urine coule depuis les tubes collecteurs dans l'espace péricaliciel. 2- LE BASSINET Le bassinet est un réservoir en forme d'entonnoir localisé à la hauteur du hile qui s'ouvre dans l'uretère. La composition histologique de sa paroi est la même que celle de l'uretère proximale. La contraction de la musculature lisse se trouvant dans la musculeuse de la paroi des calices et du bassinet propulse l'urine. A certains endroits, les faisceaux musculaires jouent aussi un rôle de sphincter ayant pour but de faciliter l'évacuation de l'urine et empêcher son reflux. En premier l'urine s'accumule dans un calice, lorsque celui-ci est plein le sphincter du calice s'ouvre et celui du fornix se contracte. L'urine s'écoule vers le bassinet. Lorsque le bassinet est rempli à un certain niveau, le sphincter pyélique se relâche, la musculature du bassinet se contracte et l'urine s'écoule dans l'uretère. 3- LES URETERES Les uretères sont des tubes étroits d'environ 25 - 30 centimètres de long et environ 4 - 7 mm de diamètre. Elles prennent naissance dans le bassinet du rein, quittent le rein par le hile et viennent s'aboucher dans la vessie. L'urine ne s'écoule pas du bassinet dans l'uretère en un flux continu, mais est propulsée par des contractions périodiques (ondes péristaltiques) toutes les 20 à 30 secondes. Ces ondes péristaltiques débutent dans le bassinet et commandent l'ouverture de l'orifice urétéral. Celui-ci reste ouvert quelques secondes pour laisser passer l'urine puis se referme jusqu'à la prochaine onde. Les deux uretères s'abouchent dans la vessie à 4 cm l'un de l'autre, traversent obliquement la paroi vésicale et se terminent dans la vessie à 2,5 cm l'une de l'autre après un trajet intramural d'environ 2 cm. Cette implantation très oblique dans la paroi vésicale et son ancrage aux plans musculaires du trigone (la musculaire se replie en genre de valve) créent un dispositif anti-reflux empêchant l'urine de remonter à contre courant vers le rein. 4- LA VESSIE La vessie est un organe musculaire creux dont la fonction est de recueillir l'urine produite par les reins et de la stocker entre les mictions. C'est un organe très extensible et élastique. Sa forme dépend de son état de réplétion. Quand elle est vide ou qu'elle contient 11 peu d'urine elle a une forme d'une pyramide. Quand l'urine commence à s'accumuler elle se dilate progressivement et prend la forme d'une poire. Sa capacité, d'environ 350 - 500 ml, est variable mais l'envie d'uriner se fait sentir lorsqu'elle contient environ 300 - 400 ml d'urine. Sa zone fonctionnelle importante, le trigône vésical, est à sa face postérieure (triangle compris entre les deux orifices terminaux des uretères et l'orifice d'entrée dans l'urètre) 5- L’URETRE L'urètre est un conduit unique qui part du col vésical et permet à l'urine d'être excrétée de l'organisme. L'urètre se termine par le méat urinaire localisé à l'extrémité du pénis chez l'homme et au milieu de la vulve chez la femme. L'urètre de la femme transporte uniquement de l'urine tandis que celui de l'homme l'urine et le sperme. Deux sphincters contrôlent l'écoulement de l'urine: • le sphincter lisse urétral interne est constitué de musculature lisse (prolongement de fibres musculaires du muscle détrusor de la vessie) • le sphincter strié du périné externe est constitué de musculature squelettique Le contrôle de ces 2 sphincters est indispensable pour la miction. Le sphincter interne lisse est contrôlé par le système nerveux végétatif (indépendant de la volonté) tandis que celui du sphincter externe strié est contrôlé par le système nerveux central (dépendant de la volonté). L'urètre féminin est beaucoup plus court que chez l'homme et mesure environ 3-4cm Chez l'homme, l'urètre mesure environ 20 cm de long et se divise en trois parties: • l'urètre prostatique qui part de la vessie et passe dans la prostate mesure environ 4 cm • l'urètre membraneux qui traverse les muscles du périné et mesure environ 1 cm • l'urètre spongieux ou pénien qui mesure environ 15 cm Dans son trajet extrapelvien, l'urètre est entouré d'un manchon de tissu érectile (corps spongieux). 1. 2. 3. 4. 5. 6. vessie urètre prostatique ductus ejaculatorius prostate urètre membraneux urètre spongieux ou pénien 12 V- ROLES DU REIN 1- EPURATION DES DECHETS Les reins sont chargés: • de l'élimination de déchets endogènes provenant des différents métabolismes essentiellement des produits azotés, urée (catabolisme des protides), créatinine, bilirubine, hormones • de la détoxification et élimination de déchets exogènes comme les toxines, les antibiotiques, les médicaments et leurs métabolites En résumé: Les reins filtrent le sang pour le débarrasser des déchets métaboliques produits par les cellules des tissus et organes. Chaque minute 600ml de sang arrivent dans chaque rein par l'artère rénale. Cela correspond à environ 20% du débit cardiaque. La formation de l'urine implique plusieurs étapes, elle consiste d'une part en une filtration glomérulaire et d'autre part en une réabsorption et une sécrétion dans les différents segments du tube urinaire. Le filtrat final, l'urine, est ensuite déversé dans les calices et parvient ainsi au bassinet. L'urine est transportée hors des reins par les uretères et amenée dans la vessie, avant d'être excrétée hors de l'organisme par l'urètre. La production d'urine est d'environ 1,5 litres/24 heures. L'urine contient principalement de l'eau, de l'urée, de l'acide urique, de l'ammoniaque, des électrolytes ainsi que des toxiques exogènes. L'urine ne contient normalement pas de protéines, ni de glucides ou de lipides. La présence de ces substances dans l'urine est l’indice d'une pathologie. La capacité de réabsortion du glucose est dépassée si la glycémie dépasse 1,8 g/litre. La présence de glucose dans les urines est la glycosurie. 2- MAINTIEN DE L'HOMEOSTASIE Le rein participe au maintien de l'homéostasie c'est à dire de la constance du milieu intérieur. Les cellules de l'organisme doivent baigner dans un liquide dont la compostion est constante. Le rein agit en maintenant: • l'équilibre hydrique (rôle de l'hormone anti-diurétique – confer ci-dessus) • l'équilibre électrolytique en contrôlant les concentrations d'électrolytes telles que sodium, calcium, potassium, chlore. • l'équilibre acido-basique. Le métabolisme cellulaire aboutit à la formation continuelle d'acide. Pour lutter contre l'acidification et maintenir un pH constant, le tubule rénal sécrète des ions H+ (acide) formés d'un proton, réabsorbe les bicarbonates (alcalins) et sécrète des ions ammoniums qui permettents l'élimination d'acides sous formes de sels d'ammonium. 3- FONCTION ENDOCRINE 13 Le rein sécrète sécréter certaines hormones (fonction endocrinienne) telles que la rénine et l'érythropoïétine. La rénine joue un rôle important dans la régulation de la pression sanguine systémique. Elle est sécrétée par les cellules granuleuses de l'appareil juxtaglomérulaire (elles sont sensible à la concentration de NaCl et jouent aussi un rôle de barorécepteur: si la concentration de NaCl diminue ou si la pression sanguine diminue, il y aura libération de rénine). Une fois secrétée par l'appareil juxtaglomérulaire, la rénine diffuse dans le courant sanguin et catalyse l'angiotensinogène sécrétée par le foie, en angiotensine I (un décapeptide). Dans les poumons une enzyme de conversion supprime deux acides aminés de l'angiotensine I pour former l'angiotensine II, un puissant vasoconstricteur. L'angiotensine II est responsable de l'augmentation de la pression sanguine via trois mécanismes dont l'ensemble constitue le système rénine-angiotensine-aldostérone: • action directe favorisant la réabsortion d'ions sodium et donc d'eau • vasoconstriction au niveau des vaisseaux périphériques • augmentation de la sécrétion d'aldostérone qui, par la réabsorption de NA+ (suivie d'eau) au niveau des segments d'unions et des tubes collecteurs, augmente le volume plasmatique donc la pression sanguine. L'érythropoïétine est une glycoprotéine jouant un rôle important dans la différenciation et la prolifération des globules rouges (érythrocytes) par la moelle osseuse. Elle est à 85% d'origine rénale et à 15% d'origine hépatique. L'érythropoïétine est produite par certaines cellules péritubulaires spécialisées (fibrobastes interstitiels) en réponse à la baisse de tension en oxygène dans le rein. 4- RÔLE METABOLIQUE Les prostaglandines rénales jouent un rôle important dans l'adaptation de la microcirculation rénale en cas d'hypovolémie et dans l'excrétion rénale du sodium. Le rein assure également la régulation hormonale du métabolisme phosphocalcique en assurant la formation de 1-25 dihydroxycholécalciférol. En effet, la transformation de la vitamine D3 inactive, en 25-OH cholécalciférol dans le foie, puis en 1-25 dihydroxycholécalciférol actif dans le rein, nécessite la présence d'une hydrolase (enzyme) présente exclusivement au niveau des cellules tubulaires proximales. Avec le foie, les reins sont les seuls organes capables de néoglucogenèse. Dans le cas d’un jeune prolongé, le rein peut assurer jusqu’à 50% de la néoglucogenèse. 14