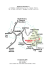Conséquences des traitements du cancer du col utérin
Transcription
Conséquences des traitements du cancer du col utérin
Conséquences des traitements du cancer du col utérin D. Dargent et S. Taieb Les signes cliniques traduisent toujours une « souffrance » de l’organe à l’exception de l’uretère dont la sténose progressive est asymptomatique. L’imagerie doit faire appel à l’IRM qui précise l’atteinte des septa vésico- et recto- vaginal et calcule le « volume cadré » de la tumeur, l’atteinte des paramètres se fait par infiltration directe. Les risques pelviens du traitement radical intéressent l’uretère (fistules urétéro-vaginales, sténose) et la vessie dont la dénervation est responsable de troubles fonctionnels. La prévention des complications et séquelles est une limitation de la radicalité ce qui peut poser des problèmes éthiques. L’association chirurgie-radiothérapie peut limiter le taux des complications en potentialisant l’efficacité du traitement. INTRODUCTION Les cancers du col qu’on affronte aujourd’hui sont en majorité asymptomatiques. Ils sont mis en évidence par les examens de dépistage. Ceux qui donnent lieu à des symptômes se traduisent le plus souvent par des pertes anormales. Il est rare qu’ils donnent lieu à des symptômes « pelviens » ou « pelvi-périnéaux » traduisant la souffrance des organes qui jouxtent l’utérus au centre du petit bassin ou des vaisseaux et des nerfs qui bordent les parois latérales de la cavité pelvienne. L’imagerie permet aujourd’hui d’étudier avec une bonne précision les rapports anatomiques entre la tumeur et les structures de voisinage. Ces structures sont évidemment mises en danger par le traitement radical qu’il soit chirurgical ou radiothérapique. Mais, les complications et les séquelles pelviennes sont aujourd’hui moins fréquentes qu’hier alors que l’efficacité des traitements, sans augmenter d’une façon spectaculaire, n’a, en tous cas, pas diminué. Ce sont ces aspects uniquement qui sont développés dans les quelques lignes qui suivent. Pour des raisons pratiques nous ne pouvons décrire ici tous les aspects de la maladie ni passer en revue tous les progrès enregistrés dans les dernières décennies. Résumons les en disant que moins de trente ans après la mise en cause des virus du groupe HPV, un vaccin préventif est d’ores et déjà à l’essai dont on peut penser que l’utilisation généralisée conduira à l’éradication de la maladie. Les quelques lignes qui suivent, sous peu, seront obsolètes ! SYMPTÔMES PELVIENS OU PELVI-PÉRINÉAUX DU CANCER DU COL UTÉRIN Le cancer du col utérin à partir du moment où son diamètre transversal et/ou antéro-postérieur dépasse 4 cm (les diamètres du col normal sont d’environ 4 cm) peut franchir le fascia qui entoure l’organe et infiltrer les paramètres et/ou le septum vésicovaginal. Le septum recto-vaginal est plus rarement atteint parce que le Douglas s’interpose entre la paroi postérieure du vagin et le rectum. Les organes de voisinage : uretère, trigone et rectum souffrent. Quand le front tumoral atteint la paroi pelvienne, les vaisseaux, la veine iliaque externe en particulier, et les nerfs, le nerf sciatique surtout souffrent à leur tour. Le ténesme et les épreintes vésicales témoignent de la souffrance de la vessie. Les besoins 336 Pelvi-périnéologie fréquents et infructueux, les fausses envies sont la conséquence de la stimulation des récepteurs proprioceptifs de l’organe dont les parois sont comprimées et ou infiltrées. La séméiologie est proche de celle liée aux contractions vésicales non inhibées, mais l’anamnèse et le toucher ne tardent pas à éclairer la situation. Il en est de même des symptômes corrélés à la compression rectale, beaucoup plus rare. La compression de l’uretère, quand elle est unilatérale, est généralement asymptomatique. Les coliques néphrétiques sont exceptionnelles dans le cadre d’une oblitération qui se fait de façon très progressive au fil des semaines et des mois. Et c’est seulement, quand l’oblitération est bilatérale et conduit à l’anurie que le syndrome de souffrance urétérale émerge. Aussi surprenant que cela soit, une telle éventualité est loin d’avoir disparu. Parmi les 150 nouveaux cas de cancer du col qui ont été pris en charge à la Clinique universitaire de l’université Claude-Bernard à Lyon pendant les deux premières années du 3e millénaire, deux ont été découverts dans ce type de circonstance (fig. 1). La trilogie « névralgie du membre inférieur, lymphœdème du même membre inférieur et compression urétérale ipsilatérale » est symptomatique de l’infiltration de la paroi pelvienne. Elle peut s’observer comme syndrome révélateur d’un cancer au stade III. Elle s’observe plus souvent aujourd’hui en tant qu’indicateur d’une récidive pelvienne latérale. Elle représente classiquement une contre-indication à toute tentative de traitement chirurgical radical. IMAGERIE DANS L’ÉVALUATION DE L’EXTENSION PELVIENNE La clinique, bien sûr, n’a perdu aucun de ses droits dans l’évaluation du volume et de l’extension du cancer du col. Le toucher et l’examen entre deux valves restent la base de la stadification. La cystoscopie est obligatoire dès que le diamètre de la lésion dépasse 4 cm (stade IB2). a b c d Fig. 1 – Cancer du col utérin révélé par les conséquences de son évolution pelvienne : femme de 61 ans porteuse depuis 20 ans d’ un DIU et n’ ayant jamais consulté depuis l’insertion de ce dernier – admission en urgence pour anurie le 20 mars 2002. a et b) les deux reins sont dilatés – des sondes de néphrostomie percutanée seront mises en place dont la production révélera que la fonction rénale est arrêtée à gauche et diminuée, mais persistante à droite ; c) la cavité utérine est distendue par un épanchement qui concerne aussi les deux trompes ; d) le col utérin et les deux paramètres sont massivement infiltrés par une prolifération tumorale qui est cliniquement fixée aux parois pelviennes. Conséquences des traitements du cancer du col utérin On rappelle par ailleurs l’importance du toucher rectal dans l’évaluation de l’état des paramètres en même temps que du septum recto-vaginal dont l’infiltration peut conduire à compléter d’inventaire en faisant une rectosigmoïdoscopie. L’imagerie a fait au cours des dernières décennies de grands progrès (1-3). L’imagerie par résonance magnétique nucléaire est la méthode la plus éclairante, tant pour ce qui concerne le calcul du volume tumoral que l’évaluation de l’extension locorégionale. Le calcul du volume tumoral tel qu’on peut le faire par l’IRM est d’une grande précision. Le contraste entre la tumeur et les tissus environnants est en général très net sur les clichés pris en mode T2. L’injection de gadolinium renforce encore ce contraste. En examinant le pelvis dans les trois plans de l’espace, on peut évaluer les trois diamètres maximum et calculer le « volume cadre ». L’atteinte du septum vésicovaginal et l’atteinte du septum recto-vaginal peuvent être prédites avec une bonne précision. Mais le toucher, la cystoscopie et le toucher sous contrôle cystoscopique sont meilleurs en ce qui concerne la vessie, et l’échographie endorectale est meilleure en ce qui concerne le rectum. L’atteinte des paramètres reste d’évaluation plus incertaine. L’atteinte des paramètres se fait rarement par infiltration directe. Il s’agit plus souvent d’un phénomène d’embolisation vasculaire discontinue et/ou de métastases développées dans les ganglions lymphatiques que contiennent les paramètres. On comprend que les atteintes de ce type puissent échapper au toucher comme aux méthodes d’imagerie les plus pointues. À l’inverse, toute inflammation péritumorale d’origine infectieuse donne lieu à une infiltration qu’on peut attribuer à tort à une extension péri-utérine et cela est encore plus fréquent que l’erreur inverse : 15 % des stades I » cliniques « sont en réalité des stades IIB et 30 à 60 % des stades IIB sont en réalité des stades I. La suprématie de l’IRM ne doit pas faire oublier les services que peuvent rendre l’échographie et la tomodensitométrie en particulier dans le domaine de la prévision des métastases ganglionnaires et des métastases à distance (tableau I). On doit compter aussi avec les promesses du PET scan qui dans les mêmes domaines est appelé à rendre grand service. 337 ÉchoTomographie densitométrie IRM Taille tumorale Paramètres Infiltration vésicale Infiltration rectale Extension ganglionnaire • pelvienne • lombo-aortique Extension hépatique Extension Pulmonnaire Accessibilité des machines ± ± ± ± – – + + ++ ++ ++ ++ ± – + – ++ + + ++ ++ + + + + – – Tableau I – Précision de l’échographie, de la tomodensitométrie et de l’ IRM dans l’évaluation du cancer du col utérin. RISQUES PELVIENS DU TRAITEMENT RADICAL Depuis que Halsted a établi qu’il fallait, pour guérir le cancer, enlever l’organe sur lequel il était développé en même temps que les ganglions lymphatiques dans lesquels il se drainait et les structures intercalées entre lui et les ganglions en question, le traitement du cancer du col se fait par l’hystérectomie élargie. Les radiothérapeutes ont calqué leurs protocoles de traitement sur le même concept et donnent, en combinant la radiothérapie externe et la curiethérapie (rebaptisée brachythérapie), une dose tumoricide sur l’ensemble du volume concerné. Ce volume inclut des structures que le bistouri du chirurgien et les radiations ionisantes mettent en danger. On a appris, au fil des décennies, à minimiser le risque y compris dans le cas où les deux méthodes sont utilisées conjointement. Les risques de la chirurgie concernent avant tout l’appareil urinaire. Les risques de la radiothérapie concernent essentiellement le rectosigmoïde et à un moindre degré l’intestin grêle. La blessure de l’uretère et/ou sa dévascularisation sont à l’origine des fistules et/ou des sténoses qu’on peut observer après hystérectomie élargie. Ce risque dont Novak disait joliment « qu’il était attaché à l’hystérectomie élargie comme le péché originel est attaché à la nature humaine », est aujourd’hui bien maîtrisé. Le taux des fistules urétéro-vaginales se situe autour de 1 %. Le taux des sténoses est plus élevé surtout quand on a opéré sur tissus irradiés. Cette notion doit être mémorisée et il ne faut jamais négliger de prescrire une urogra- 338 Pelvi-périnéologie phie intraveineuse trois à six semaines après toute hystérectomie élargie (le tuteurage précoce suffit pour guérir un certain nombre de patientes et permet, quelles que soient les suites, de sauver leur rein). La dénervation vésicale consécutive à la résection des paramètres entraîne à la fois le spasme de l’urètre proximal et l’atonie hypocontractile du detrusor. S’en suit une série de perturbations de la fonction vésico-urétrale où domine la rétention et le syndrome qu’on désigne en français du nom de « dysurie ». Il s’agit au minimum d’un allongement du temps nécessaire pour vider la vessie et au maximum d’une rétention vraie avec nécessité du recours aux sondages. Peuvent se greffer sur ce dysfonctionnement une série d’autres symptômes parmi lesquels l’incontinence est le plus invalidant. Une personne sur dix, après l’hystérectomie élargie, est plus ou moins handicapée du fait du fonctionnement de sa vessie. Les complications intestinales peuvent se voir après hystérectomie élargie. La constipation de type terminal est même relativement fréquente (10 à 25 % des opérées). Mais, c’est surtout la radiothérapie qui est source de désordres touchant les intestins. Si les cystites radiques sont devenues exceptionnelles, on observe toujours des entérites radiques qui peuvent conduire à des complications mettant en jeu le pronostic vital et/ou conduisant à des résections étendues du grêle. On continue surtout à rencontrer des sigmoïdites radiques qui, dans leur forme majeure (fistules, rectorragies douloureuses subintrantes) peuvent conduire à la colostomie (moins de 5 % des cas). PRÉVENTION DES COMPLICATIONS ET SÉQUELLES PELVIENNES DU TRAITEMENT DU CANCER DU COL Chirurgiens et radiothérapeutes possèdent chacun leurs « trucs » pour minimiser l’impact du traitement sur la qualité de vie des patientes qu’ils guérissent (85 % des malades vues au stade I, 70 % des malades vues au stade II, 30 % des malades vues au stade III et 10 % des malades vues au stade IV). Mais, c’est surtout dans l’adaptation des stratégies thérapeutiques que se trouve la réponse au problème posé. La prévention du risque urétéral de l’hystérectomie élargie est aujourd’hui bien maîtrisée par les chirurgiens qui connaissent les « trucs » assez basiques du décroisement artère utérine-uretère. Il n’en est pas de même du risque vésico-urétéral imputable à la dissection paramétriale. Des techniques respectueuses de l’innervation (Nerve sparing radical hysterectomy) ont été décrites. Elles sont relativement complexes, aléatoires… et tout simplement antinomiques de la notion même de radicalité. Ces techniques, en effet, sont imitées de celles décrites par les urologues pour la prostatectomie dite « radicale ». Or, la prostatectomie radicale s’apparente à l’hystérectomie extrafasciale et non à l’hystérectomie radicale, car l’hystérectomie radicale véritable comporte une exérèse complète des paramètres… pars nervosa incluse. Les seules hystérectomies respectueuses des innervations sont les hystérectomies radicales imparfaites, les hystérectomies du type 2 de la classification de Piver et Rutledge qui s’opposent aux hystérectomies de type 3 qui sont les seules véritables hystérectomies radicales… et qui sacrifient l’innervation vésico-urétérale. Or, l’essai prospectif et randomisé publié par Landoni en 2001 (4) a démontré que pour traiter le cancer au stade I l’hystérectomie de type 2 égalait l’hystérectomie de type 3. La conclusion est simple à tirer : n’opérer que les stades I et les opérer en utilisant l’hystérectomie radicale de type 2. La prévention du risque rectosigmoïdien de la radiothérapie est basée sur la dosimétrie, mais les simulations qui permettent de calculer la « dose vessie » avec une bonne précision et une bonne reproductibilité, sont beaucoup moins précises et beaucoup moins reproductibles pour la « dose rectum », car il n’est pas possible de contrôler parfaitement les variations des états de vacuité-réplétion. La vraie réponse, comme en chirurgie, est dans une limitation de la radicalité. La fameuse étude de Perez publiée en 1984 (5) démontre que jusqu’à 75-80 Gy le taux des contrôles locaux augmente progressivement alors que le taux des complications reste voisin de 5 %. Au-delà de 80 Gy le taux des contrôles locaux n’augmente plus et le taux des complications passe au-dessus de 10 %. La conclusion, là aussi, est facile à tirer. Conséquences des traitements du cancer du col utérin La combinaison de la chirurgie et de la radiothérapie pourrait être une façon de limiter le taux des complications et séquelles tout en augmentant l’efficacité du traitement. Pour les formes avancées (stade II et au-delà), un consensus existe pour dire qu’il faut traiter par la radiothérapie, et personne n’a jamais pu démontrer qu’on augmentait les chances de survie en opérant après la fin de la radiothérapie ou en cours de route. Pour les formes de début (stade I) la discussion reste ouverte. La combinaison radiothérapie chirurgie a force de loi en France. Elle permettrait parce que la radiothérapie est donnée à demi-dose et la chirurgie faite de façon suboptimale de minimiser les effets délétères de l’une et de l’autre méthode. Après cinquante ans de pratique on attend toujours les preuves validant ce concept franco-français. Concernant la radiothérapie adjuvante, celle donnée après la chirurgie, on sait en revanche qu’elle est plus dangereuse qu’utile : le taux des complications est multiplié par deux par rapport à une radiothérapie analogue qu’on aurait donné d’emblée (6). CONCLUSION L’avenir, dans la prise en charge des femmes atteintes de cancer du col, n’est sûrement pas dans la course à la radicalité. On n’augmente pas le taux de succès. On augmente le taux des complications pelviennes. On abaisse l’index thérapeutique. L’avenir n’est sûrement pas non plus dans l’association des thérapeutiques radicales. On doit s’efforcer de sélectionner d’emblée les malades 339 qui sont à traiter par les méthodes les plus agressives (la radiothérapie qui, entre autres, a l’inconvénient de supprimer la fonction ovarienne) et on doit réserver la chirurgie pour les malades dont on a la quasi certitude qu’elles pourront être traitées par cette seule chirurgie. La lymphadénectomie cœlioscopique est la méthode de sélection la plus performante à ce jour. La détermination du profil génomique de la tumeur la supplantera probablement demain. L’avenir, après-demain, sera tout autre. C’est la vaccination qui en est la clé. La maladie, ses symptômes pelviens et les séquelles pelviennes de son traitement sont amenés à disparaître. Références 1. Hricak H, Powell CB, Yu KK et al. (1996) Invasive cervical carcinoma: role of MR imaging in pretreatment work-up-cost minimization and diagnostic efficacy analysis. Radiology 198(2): 403-9 2. Yang WT, Lam WW, Yu MY et al. (2000) Comparison of dynamic helical CT and dynamic MR imaging in the evaluation of pelvic lymph nodes in cervical carcinoma. AJR 175: 759 3. Scheidler J, Heuck AF (2002) Imaging of cancer of the cervix. Radiol Clin North Am 40: 577 4. Landoni F, Maneo A, Cormio G et al. (2001) Class II versus Class III radical hysterectomy in stage IB-IIA cervical cancer: a prospective randomised study. Gynecol Oncol 80 :1 5. Perez CA, Breaux S, Bedwinek JM et al. (1984) Radiation therapy alone in treatment of uterine cancer. II. Analysis of complications. Cancer 54: 235 6. Landoni F, Maneo A, Colombo N et al. (1997) Randomised study of radical surgery versus radiotherapy for stage IB-IIA cervical cancer. Lancet 350: 535