La fibrillation auriculaire - Chaire de transfert de connaissances
Transcription
La fibrillation auriculaire - Chaire de transfert de connaissances
La fibrillation auriculaire
La fibrillation auriculaire (FA ) est l’arythmie la plus fréquente. Le système de conduction auriculoventriculaire (A-V) est bombardé de stimulis électriques amenant une réponse ventriculaire inconstante.
L’absence de contraction auriculaire diminue le remplissage ventriculaire de 20 à 30 % et prédispose à
la formation de thrombus intra-auriculaire.
Septembre 2013
La FA touche 3 % des patients de plus de 45 ans et 6,5 % de plus de 65 ans. Elle est associée à un risque de mortalité doublé, à une
augmentation des AVC (risque multiplié en moyenne par 4,5 fois) et à un risque d’insuffisance cardiaque de 2 à 3 fois plus élevé.
Facteurs prédisposants principaux
•
•
•
•
•
•
•
Hypertension artérielle
Diabète
Cardiomyopathie
Valvulopathie mitrale ou tricuspidienne
MPOC
Apnée du sommeil
Obésité
Une FA lente sans médication doit
faire penser à une maladie du tissu de
conduction A-V.
La FA et les AVC
Facteurs précipitants
principaux
•
•
•
•
•
•
•
•
•
• La fibrillation auriculaire est responsable de 15 à
20 % de tous les AVC;
Hyperthyroïdie
Alcool
Infarctus
Post-opératoire
Drogue (stimulant)
Digitale
Péricardite
Embolie pulmonaire
Infections/sepsis
• Les AVC ischémiques associés à la FA sont souvent
plus graves que ceux liés à d’autres causes;
• Le risque d’AVC est le même,
que la fibrillation auriculaire
soit paroxystique ou soutenue;
!
• Le risque varie selon l’âge et
les conditions associées à la
fibrillation auriculaire.
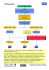
Classification et définitions
Nouveau diagnostic de FA
FA de novo
Premier épisode de FA.
FA paroxystique
FA récidivante durant moins de 7 jours, généralement < 48 heures avec retour spontané à un rythme sinusal.
FA persistante
FA non autorésolutive en 7 jours ou nécessitant une
cardioversion.
FA permanente
Échec de la cardioversion ou décision (choix) de
contrôle de la fréquence.
FA isolée « lone FA »
FA idiopathique (sur un cœur sain).
Paroxystique :
Se terminant
spontanément.
Durée < 7 jours.
Persistante :
Durée ≥ 7 jours
ou nécessitant cardioversion
Permantente Décision de
laisser le
patient en FA
Avec les années, la FA évolue fréquemment de paroxystique à persistante, puis permanente. Elle peut aussi être permanente d’emblée. Plus
la FA est présente depuis longtemps, moins elle a de chances d’avoir une conversion spontanée et plus la cardioversion est difficile en raison
d’un remodelage auriculaire.
Évaluation et investigation
Caractériser le type clinique de FA (de novo, paroxystique, persistante ou permanente) :
•
Évaluer la sévérité (y compris l’effet sur la qualité de vie);
•
Mesurer la pression artérielle et la fréquence cardiaque;
•
Déterminer l’étiologie, les causes réversibles (ex. : hyperthyroïdie) et les facteurs de risque dont le traitement
pourrait réduire les récidives de FA ou améliorer le pronostic global (HTA, apnée du sommeil, dysfonction
du venticule gauche, etc.);
•
Évaluer le risque thromboembolique et hémorragique.
L’évaluation d’une FA ne
nécessite une référence à
l’urgence que si le patient
présente une instabilité hémodynamique, une surcharge
pulmonaire ou une ischémie
myocardiaque active.
Examen physique
B1 variable avec pouls irrégulièrement irrégulier d’amplitude variable.
ECG
Absence d’onde P (onde F), espace R-R irrégulièrement irrégulier.
Laboratoire de base
Électrolytes, créatinine (estimation du DFG), TSH, FSC, coagulogramme, enzymes hépatiques.
Échographie transthoracique
Évaluation de la fraction d’éjection, taille de l’oreillette gauche et recherche de valvulopathie.
Rayons X pulmonaire
Recherche de pneumonie, de surcharge ou de signes d’embolie pulmonaire.
Examens complémentaires principaux (au cas pour cas)
Épreuve d’effort
Peut être utile pour voir si présence de maladies coronariennes et réponse ventriculaire au repos et à l’effort.
Monitoring ambulatoire (Holter)
Pour vérifier le contrôle de la fréquence ventriculaire et établir une corrélation entre les symptômes et la FA.
Échographie transoesophagienne
Indiquée si l’on désire rechercher un thrombus en vue d’une cardioversion.
1
PRÉVENTION DES AVC
ÉVALUATION DES RISQUES D’AVC ET D’HÉMORRAGIE
1
RISQUE D’ACV : SCORE CHADS2
Pour évaluer le risque d’AVC on doit utliiser le score CHADS2. Les recommandations canadiennes 2012 intègrent les éléments de valeur
ajoutée démontrés par l’outil CHA2DS2VASc en établissant des sous-catégories pour un risque CHADS2 de 0 ou 1.
Facteurs de risque
Point(s)
C
Insuffisance cardiaque Congestive
1
H
Hypertension
1
A
Âge ≥ 75 ans
1
D
Diabète
1
S2
AVC (Stroke)
Chez les patients avec score CHADS2 de 0 ou 1, on doit tenir compte de :
• Âge plus grand que 65 ans;
• Sexe féminin (risque augmenté);
• Maladie vasculaire athérosclérotique : antécédents d’infarctus, de maladie
vasculaire périphérique ou présence de plaques d’athérosclérose aortiques.
2
Max : 6
Curr Opin Cardiol 2012, 27:331 - 339
CHADS2 0
CHADS2 1
CHADS2 ≥ 2
Score CHADS2
Risque d’AVC ajusté (%/année)
(intervalle de confiance : 95 %)
0
1,9 (1,2 - 3,0)
Anticoagulants
oraux
1
2,8 (2,0 - 3,8)
2
4,0 (3,1 - 5,1)
3
5,9 (4,6 - 7,3)
* L’aspirine (75 à 325 mg) est une
alternative raisonnable chez
certains patients, en tenant
compte des risques et avantages.
4
8,5 (6,3 - 11,1)
5
12,5 (8,2 - 17,5)
6
18,2 (10,5 - 27,4)
Augmentation du risque d’AVC
Pas de
traitement antithrombotique
Aspirine
Aucun facteurs
de risque
additionnel
d’AVC
Femme
ou
maladie
vasculaire
Anticoagulants
oraux *
≥ 65 ans ou
femme avec
maladie
vasculaire
Anticoagulants
oraux *
Skanes AC, Healey JS et coll., Journal can. de cardiologie 2012 mars;28(2): 125-136
2
European Heart Journal Advance Access published September 25, 2012
RISQUE HÉMORRAGIQUE : SCORE HAS-BLED
La décision d’anticoaguler doit d’abord être prise selon le score CHADS2.
Le risque d’AVC dépasse presque toujours le risque hémorragique.
Le risque hémorragique dépend de l’agent antithrombotique utilisé et des
caractéristiques du patient. Il peut être diminué en corrigeant les facteurs modifiables,
particulièrement : la médication, l’alcool et le contrôle de l’hypertension.
Le score HAS-BLED est un excellent outil d’évaluation du risque hémorragique. À partir
de 3 points, le risque augmente de façon très importante. Malheureusement, en général,
plus le risque thrombotique (CHADS2) augmente, plus le score HAS-BLED s’accentue.
Facteurs de risque
H
Hypertension systolique > 160
Point(s)
1
Fonctions rénales ou hépatiques Anormales : (1 point chaque)
A
• Fonction rénale anormale : créatinine > 200, dyalise ou greffe
• Fonction hépatique anormale : AST > 3 fois la normale ou
bilirubine > 2 fois ou maladie hépatique chronique
1 ou 2
En présence d’un risque élevé de saignement
(score HAS-BLED ≥ 3), on devrait envisager
une consultation en spécialité pour déterminer
la meilleure option de traitement.
Risque hémorragique par ordre croissant
1. AAS : 75 à 325 mg id ou clopidogrel 75 mg id;
2. Association AAS-clopidogrel;
3. Dabigatran 110 mg bid;
4. Dabigatran 150 mg bid, rivaroxaban et antagonistes de la vitamine K. L’apixaban semble
avoir un risque de saignement moindre. Pour
les antagonistes de la vitamine K, le risque
varie selon le RIN et la qualité du suivi.
S
AVC (Stroke)
1
B
Antécédents de saignement (Bleeding)
1
Score HAS-BLED
L
INR variable (Labile) : moins de 60 % de valeur cible
1
Saignement par 100
patients/année
0
1,13
E
Âge > 65 ans (Elderly)
1
1
1,02
(Drugs) : (1 point chaque)
2
1,88
• Médicament augmentant le risque de saignement (ex. : AINS,
AAS, clopidogrel, prednisone, etc.)
• Abus d’alcool
3
3,74
4
8,70
5
12,50
D
European Heart Journal Advance Access published September 25, 2012
1 ou 2
Max : 9
2
PRÉVENTION DES AVC
TRAITEMENT ANTICOAGULANT
Les nouveaux agents anticoagulants
ne doivent pas être utilisés dans
la FA valvulaire (présence de
valvulopathie significative ou d’une
prothèse valvulaire).
Lorsqu’un traitement aux anticoagulants est indiqué, les recommandations canadiennes
2012 suggèrent que la majorité des patients reçoivent du dabigatran, du rivaroxaban ou de
l’apixaban de préférence à la warfarine. La préférence pour l’un des nouveaux anticoagulants
oraux au lieu de la warfarine est moins marquée parmi les patients qui reçoivent déjà de la
warfarine avec INR stables et aucune complication hémorragique.
Critères de remboursement
de la RAMQ :
Le dabigatran, le rivaroxaban ainsi que l'apixaban sont
remboursés à titre de médicament d’exception chez les
personnes présentant de la FA non valvulaire nécessitant
une anticoagulothérapie :
• Chez qui l’anticoagulation avec la warfarine ou le
nicoumalone n’est pas dans l’écart thérapeutique visé;
OU
• Pour qui le suivi de l’anticoagulation avec la warfarine
ou le nicoumalone n’est pas possible ou non disponible.
Code : CV155
Posologies pour l’indication liée à la FA
Dabigatran
(PradaxaMC)
Rivaroxaban
(XareltoMC)
Apixaban
(EliquisMC)
Dose standard
150 mg bid
20 mg qd
5 mg bid
Dose modifiée *
110 mg bid
15 mg qd
2,5 mg bid
* Envisager la dose modifiée si âge > 75 ans, en particulier avec le dabigatran.
Un ajustement posologique devrait être considéré si DFG entre 30 et 50 ml/min.
Aucun de ces médicaments ne doit être administré en
présence d’un DFG < 30 ml/min.
Pharmacocinétique
En raison de la demi-vie relativement courte des nouveaux agents, l’effet anticoagulant apparaît rapidement après la prise et disparaît aussi
rapidement lors de l’arrêt. Pour le passage de la warfarine aux nouveaux anticoagulants, cesser la warfarine et débuter les agents lorsque RIN < 2.
Warfarine (coumadinMC)
Dabigatran (PradaxaMC)
Rivaroxaban (XareltoMC)
Apixaban (EliquisMC)
4 à 5 jours
1 à 3 heures
2 à 4 heures
3 à 4 heures
20 à 60 heures
12 à 17 heures
5 à 13 heures
8 à 15 heures
Hépatiques (enzymes
Cytochrome P450)
Rénale (85 %)
Pic de l’effet anticoagulant
Demi-vie
Élimination
Rénale (66 %) et voie fécale (33 %)
Rénale (≈27 %) et voie fécale (≈73 %)
Interactions médicamenteuses
Les interactions avec les nouveaux agents oraux sont mal connues.
Warfarine (coumadinMC)
• Tous les nouveaux anticoagulants oraux doivent être éviter avec la rifampicine.
D’autres inducteurs de la GPP peuvent diminuer la concentration sérique de
dabigatran (rifampicine, phénytoïne, carbamazépine, phénobarbital, millepertuis);
Il y a bien sûr de nombreuses interactions avec
la warfarine. Toutefois, ces interactions peuvent
être gérées par la surveillance de l’INR et
l’ajustement de la posologie.
• Tous ces agents sont contre-indiqués avec le kétoconazole. De plus, l’apixaban
et le rivaroxaban sont contre-indiqués avec l'itraconazole, le voriconazole, le
posaconazole ou le ritonavir;
• Dabigatran : plusieurs inhibiteurs de la glycoprotéine P (GPP) peuvent augmenter
la concentration sanguine de dabigatran (clarythromicine, vérapamil, amiodarone,
etc,). Aucun ajustement de dose n’a été recommandé. La prudence est de mise.
Warfarine et nouveaux anticoagulants oraux
Il y a un risque accru d’hémorragie à l’utilisation
concommitante avec les AINS ou les antiplaquettaires, y compris l’aspirine à faible dose.
Maladie coronarienne
Lorsqu’un traitement antiplaquettaire est indiqué en association avec un traitement anticoagulant, l’opinion d’un
spécialiste est souhaitable pour s’assurer du traitement le plus adéquat possible. Les connaissances et l’expérience
clinique évoluent rapidement sur ce sujet. Les recommandations canadiennes 2012 sont les suivantes :
Maladie
coronarienne
stable
Les patients devraient recevoir • ASA seule pour la plupart des CHADS : 0
2
un traitement antithrombotique
•
Anticoagulants
oraux
pour
la
plupart
des
CHADS2 ≥ 1
selon le risque d’AVC :
Maladie
coronarienne
instable
Les patients avec syndrome coronarien aigu ou ayant eu une dilatation coronarienne devraient recevoir une thérapie antithrombotique
basée sur l’évaluation du risque d’AVC et de récurrence d’événements coronariens en tenant compte du risque d’hémorragie
associé à la combinaison de thérapies antithrombotiques. Si risque élevé d’AVC, ces traitements peuvent inclure : aspirine,
clopidogrel et anticoagulants oraux. Toutefois, il y a peu de données sur ces associations qui font actuellement l’objet d’études.
3
Insuffisance rénale chronique (IRC)
Warfarine : l’IRC ne modifie pas le dosage mais, étant donné le risque accru de saignement, l’INR doit être
particulièrement surveillée. L’efficacité de la warfarine dans l’IRC sévère (risques par rapport aux bénéfices) a été peu
étudiée. Une anticoagulation de routine n’est pas recommandée chez les patients sous dialyse avec FA, les risques
pouvant dépasser les bénéfices.
Nouveaux anticoagulants oraux : aucun ne devrait être administré si DFG < 30 ml/min. On devrait surveiller la
fonction rénale une à deux fois par année selon la condition du patient afin d’ajuster ou de cesser la thérapie, si indiqué.
Dabigatran (PradaxaMC)
Rivaroxaban (XareltoMC)
Actuellement contre-indiqué pour un DFGe < 30 ml/min.
Non recommandé si DFG < 30 ml/min.
Un ajustement posologique (dose de 110 mg po bid) devrait être considéré chez
les patients de plus de 75 ans et chez ceux présentant un risque hémorragique :
La posologie devrait être diminuée à 15 mg
1 fois/jour, si IRC modérée (30 à 49 ml/min).
• IRC modérée (DFG : 30 à 50 ml/min);*
Apixaban (EliquisMC)
• Utilisation concomitante d’un inhibiteur de la P-glycoprotéine (ex. : vérapamil);
• Antécédents de saignements ou maladies associées à risques d’hémorragie;
• Utilisation de clopidogrel, d’un AINS ou d’acide acétylsalicylique;
• Patients de faible poids corporel (< 50 kg).
* Certains organismes, dont le Programme de gestion thérapeutique des
médicaments (PGTM), recommandent une dose de 110 mg bid si DFG entre 30
et 50 ml/min, indépendamment de l’âge.
www.tfge.ca : calcul selon les formules MDRD et Cockroft-Gault (français)
www.mdrd.com : calcul selon les formules MDRD et CKD-EPI (anglais)
Non recommandé si DFG < 15 ml/min et chez
patients dialysés. Non étudié entre 15 et 24 ml/min.
Diminuer la dose à 2,5 mg po bid si présence de
deux des caractéristiques suivantes :
• Créatinine sérique ≥ 133 µmol/l;
• Âge ≥ 80 ans; • Poids corporel ≤ 60 kg.
Traitement antithrombotique périopératoire
Patients avec FA ou flutter recevant un antiplaquettaire ou un anticoagulant oral et devant subir une intervention chirurgicale ou
diagnostique : la conduite sera ajustée selon le risque de saignement lié à l’intervention et le risque d’AVC.
Risque d’AVC très
faible à modéré
CHADS2 ≤ 2
Risque d’AVC élevé
-- Valve mécanique;
-- ICT ou AVC récent;
-- Cardiopathie
rhumatismale;
-- CHADS2 ≥ 3;
-- Risque d’autres
thromboembolies.
Cesser l’agent antithrombotique avant
l’intervention. Une fois que l’hémostase
est
établie
après
l’intervention
(environ 24 heures), le traitement
antithrombotique devrait être repris.
Durée d’arrêt :
Warfarine : 5 jours, si RIN de 2 à 3;
Dabigatran, rivaroxaban ou apixaban : 2 jours.
Aspirine ou clopidogrel : 7 à 10 jours (si utilisé uniquement pour la FA).
Évaluer le risque de saignement majeur lié à l’intervention :
Risque de saignement périopératoire
acceptable (risque d’AVC plus grand
que risque de saignement).
Continuer le traitement aux anticoagulants oraux pendant la période
périopératoire ou le cesser avant l’opération et donner de l’HBPM ou
de l’HNF en périopératoire.
Risque important de saignement
majeur et potentiellement problématique (risque de saignement et d’AVC
tous deux important).
Cesser les anticoagulants oraux avant l’intervention et donner de
l’HBPM ou de l’HNF jusqu’à 12 à 24 heures avant l’intervention.
Une fois que l’hémostase est établie après l’intervention (environ 24
heures), le traitement antithrombotique devrait être repris en faisant la
transition avec de l’HBPM ou de l’HNF.
Recommandations conditionnelles, données probabantes de faible qualité.
Chirurgies
dentaires
Le risque d’hémorragie varie selon l’intervention. Une communication
avec le dentiste permettra de connaître le risque associé à la procédure.
Voir l'Apendice du protocole d'anticoagulation de l'INESS (www.inesss.qc.ca)
Chirurgie de la
cataracte
Lorsque pratiquée sous anesthésie topique sans bloc rétrobulbaire, elle
présente généralement un faible risque de saignement et ne nécessite
pas l’arrêt de l’anticoagulation.
Ponctions et
infiltrations
courantes en
cabinet
Faites par un clinicien d’expérience, le risque est faible dans la plupart
des cas, surtout si le site est compressible. Un arrêt de l’anticoagulation
n’est habituellement pas nécessaire. Pour les infiltrations nécessitant
une scopie, un arrêt de l’anticoagulation est presque toujours indiqué
(ex. : hanche, épidurale, transforaminale et facettaire).
Le fait qu’il n’existe actuellement
pas d’antidote spécifique à l’effet
anticoagulant des nouveaux agents
et que la mesure de leur effet
thérapeutique soit cliniquement difficile
constitue un désavantage certain. Des
études sont présentement en cours
pour définir l’approche thérapeutique
appropriée lors d’un saignement
majeur chez les patients recevant ces
médicaments.
4
CONTRÔLE DU RYTHME VS CONTRÔLE DE LA FRÉQUENCE
Les objectifs sont d’améliorer les symptômes associés à un rythme ventriculaire excessif et de conserver une bonne qualité de vie.
On n’a jamais démontré qu’une stratégie du contrôle du rythme diminuait la mortalité comparativement au contrôle de la fréquence. Le choix
d’une stratégie ou l’autre ne modifie pas la décision quant à l’anticoagulation. Le contrôle du rythme n’implique pas nécessairement l’élimination
de tous les épisodes de FA. On doit continuellement réévaluer la stratégie au fur et à mesure de l’évolution du patient.
En faveur de la régulation de la fréquence
•
•
•
•
•
•
•
Pour la régulation du rythme
FA persistante
FA peu symptomatique
Âge ≥ 65 ans
Hypertension
Pas d’antécédent d’ICC
Échec d’un traitement antiarythmique antérieur
Préférences du patient
1
•
•
•
•
•
•
•
•
FA paroxystique
Premier épisode de FA
FA symptomatique
Âge < 65 ans
Absence d’hypertension
Antécédent d’ICC clairement exacerbée par la FA
Pas d’échec d’un traitement antiarythmique antérieur
Préférences du patient
Un contrôle du rythme
est recommandée chez
les patients demeurant
symptomatiques avec un
contrôle de la fréquence
et chez les patients dont le
contrôle de la fréquence
a peu de chances de
contrôler les symptômes.
INDICATION DE CARDIOVERSION
Une cardioversion est nécessaire lorsque la FA ou le flutter rapide sont responsables d’une instabilité hémodynamique, de surcharge
pulmonaire ou d’ischémie myocardique active. Si le patient est stable, on doit choisir entre le contrôle du rythme ou de la fréquence.
Patient hémodynamiquement
instable avec une FA ou un
flutter de plus de 48 heures :
Nécessite une cardioversion urgente, doit être hépariné et anticoagulé pour au moins 4 semaines après
la cardioversion. Si risque d’ACV particulièrement élevé : héparine intraveineuse ou héparine à bas poids
moléculaire, si possible avant la cardioversion ou immédiatement après.
Patient avec une FA ou un
flutter d’une durée connue de
moins de 48 heures :
Peut être cardioversé, sans anticoagulation préalable. Le patient sera ensuite anticoagulé, si nécessaire,
selon le risque d’AVC et de saignement pour une période de 4 semaines ou de façon permanente selon
la condition. Si risque très élevé d’AVC (valve mécanique, maladie rhumatismale ou antécédents d’AVC
ou d’ICT), la cardioversion devrait, si possible, être retardée (anticoagulation 3 semaines avant et 4
semaines après la cardioversion).
Patient hémodynamiquement
stable avec une FA ou un
flutter de plus de 48 heures :
Il y a deux choix : il peut être cardioversé en étant guidé par une échographie transoesophagienne ou
d’abord anticoagulé (avec la warfarine, en visant un RIN entre 2 et 3, ou dabigatran) pour au moins 3
semaines avant et 4 semaines après la cardioversion.
DURÉE CONNUE < 48 HEURES
DURÉE CONNUE ≥ 48 HEURES OU INCERTAINE
et absence de risque élevé d’AVC (valve mécanique avec RIN < 2,5,
cardiopathie rhumatismale, ICT ou AVC récent)
Hémodynamiquement instable
Hémodynamiquement stable
Cardioversion
électrique urgente
Cardioversion pharmacologique ou électrique
ou patient à risque élevé d’AVC
Contrôle de la fréquence
Anticoagulation orale thérapeutique pendant 3 semaines
avant la cardioversion
Thérapie antithrombotique
Suite à une
tentative de
cardioversion :
Cardioversion guidée par
l’ETO (anticoagulation orale
initiée avec héparine)1
L’héparine doit être continuée jusqu’à un niveau
thérapeutique d’anticoagulation par voie orale.
1
Si la FA ou le flutter persiste ou récidive ou si les symptômes suggèrent que l’épisode actuel de FA ou de flutter est récurrent,
un traitement antithrombotique (anticoagulants oraux ou aspirine tel qu’approprié) devrait être débuté et continué indéfiniment.
Si le rythme sinusal est rétabli et maintenu pendant 4 semaines, la nécessité d’un traitement antithrombotique continu
devrait être évalué selon le risque d’AVC (score CHADS2) et, dans certains cas, il sera nécessaire de consulter un expert.
2
ABLATION DE LA FA PAR CATHÉTER
L'ablation par cathéter est une option pour maintenir un rythme sinusal chez certains patients symptomatiques ,
réfractaires ou intolérants à au moins un antiarythmique et en l'absence d'une cardiopathie sévère (l’atteinte peut
être minime à modérée). Dans certains cas, l'ablation peut être une intervention appropriée en 1re intervention.
L’ablation n’est pas une
solution de rechange aux
anticoagulants
oraux.
Si score CHADS2 ≥ 2,
continuer l’anticoagulant
oral après l’ablation.
• < 80 ans;
Profil typique
• FA symptomatique;
mais non exclusif
• Antiarythmiques non efficaces ou non tolérés;
pour l'ablation
• FA paroxystique ou persistante avec épisodes de courte durée;
de FA :
• Sans cardiopathie sévère (l’atteinte peut être minime à modérée, ex. : dysfonction du VG ou cardiopathie valvulaire).
5
CONTRÔLE DU RYTHME VS CONTRÔLE DE LA FRÉQUENCE
3
FONCTION SYSTOLIQUE VENTRICULAIRE
GAUCHE NORMALE SANS ANTÉCÉDENTS D’ICC
Dronédarone
Flécaïnide 2
Propafénone 2
Sotalol *
AGENTS DE CONTRÔLE DU RYTHME
ANTÉCÉDENTS D’ICC OU DE DYSFONCTION
SYSTOLIQUE VENTRICULAIRE GAUCHE
1
Fraction
d’éjection > 35 %
Fraction
d’éjection ≤ 35 %
Amiodarone
Sotalol *
Amiodarone
Ablation par
cathéter
Amiodarone
(2e choix)
Ablation par cathéter
Dronédarone : administrer avec prudence en
combinaison avec la digoxine.
2 Agents de classe 1 : éviter chez les coronariens.
Doivent être combinés avec bloquants du nœud A-V.
* Sotalol : administrer avec prudence si fraction d’éjection de 35 à 40 % et si risque de torsades de pointes (en particulier chez les femmes > 65 ans prenant des diurétiques).
1
4
INSUFFISANCE CARDIAQUE
Choix raisonnable pour le contrôle du
rythme chez des patients sélectionnés
atteints de FA. Typiquement, il s’agirait
de patients avec FA non permanente
(surtout paroxystique) et sans
cardiopathie structurelle significative.
Un contrôle des enzymes hépatiques
dans les six mois après le début du
traitement est conseillé.
Non recommandée : si la FA
est permanente, aux seules fins
de contrôle de la fréquence, ni
en présence d’ICC ou de fraction
d’éjection ≤ 40%. Utiliser avec
prudence si prise de digoxine.
AGENTS DE CONTRÔLE DE LA FRÉQUENCE
MALADIE CORONARIENNE
Bêtabloquant
Bloqueurs des canaux calciques
Association médicamenteuse
Bêtabloquant ± digoxine
Dronédarone
SANS INSUFFISANCE CARDIAQUE
OU MALADIE CORONARIENNE
Il est recommandé
de viser un rythme
cardiaque au repos
< 100 battements/
minute (bpm).
Bêtabloquant
Bloqueurs des canaux calciques
Digoxine
Association médicamenteuse
50 -150 mg PO die
Métoprolol (Lopressor )*
25 - 200 mg PO bid
Bisoprolol (MonocorMC)*
2,5 - 10 mg PO die
Nadolol (Corgard )
20 - 160 mg PO die-bid
Propanolol (InderalMC)
80 à 240 mg PO tid
MC
MC
Effets indésirables :
Aténolol (Ténormin )
MC
Bradycardie,
hypotension,
fatigue, dépression
Préférables en cas de maladie coronarienne. * Recommandés si dysfonction ventriculaire et insuffisance cardiaque.
Digoxine (digitale)
0,0625 à 0,25 mg PO die
Vérapamil
Diltiazem
120 à 480 mg PO die
120 à 240 mg PO bid
120 à 480 mg PO die
120 à 240 mg PO bid
Effets indésirables :
Bloqueurs des canaux calciques non-dihydropyridines
Bêtabloquants
Bradycardie, hypotension,
constipation
Bradycardie, hypotension,
oedème des chevilles
• Ne pas utiliser si fraction d’éjection < 40 %.
• Risque de bloc AV complet si associés à bêtabloquants. Utilisez cette
combinaison avec prudence à moins qu’un pacemaker ne soit en place.
Effets indésirables : bradycardie, nausées, vomissements, troubles visuels
• Utilisée surtout en association, en particulier si dysfonction ventriculaire gauche (thérapie de 2e ligne).
• Peut être considérée en monothérapie seulement chez les patients sédentaires.
5
TRAITEMENT ANTIARYTHMIQUE INTERMITTENT ("PILL IN POCKET")
Ce traitement peut constituer une solution de rechange au traitement antiarythmique quotidien chez les patients symptomatiques avec épisodes peu
fréquents, mais plus prolongés de FA ou de flutter. C’est une alternative à la prise quotidienne d’antiarythmique chez les patients symptomatiques
avec épisodes peu fréquents et persistants de FA ou de flutter. Le patient prend une médication uniquement lorsqu'épisode symptomatique. On peut
utiliser soit la propafénone (450 à 600 mg en une dose) ou la flécaïnide (200 à 300 mg au total en une ou plusieurs doses). Cette approche peut être
associée à un bêtabloqueur à action rapide (ex. : métoprolol 50 à 100 mg) pour diminuer le risque d’une accélération de la réponse ventriculaire.
Auteurs : Gilles Côté, M.D., omnipraticien et médecin-conseil à l'Agence de la santé et des services sociaux du Bas-Saint-Laurent.
Collaborateurs : Drs Guy Boucher et Jean-Christophe Carvalho, cardiologues, CSSS de Rimouski-Neigette.
Références :
-- Allan C. Skanes, MD, FRCPC, Jeff S. Healey, MD, MSc, FRCPC, John A. Cairns, MD, FRCPC et al, Focused 2012 update of the Canadian Cardiovascular
Society Atrial Fibrillation Guidelines. Canadian Journal of Cardiology 28 (2012) 125-136.
-- Outil clinique de l'INESS : www.inesss.qc.ca/fileadmin/doc/INESSS/Rapports/Medicaments/outil_clinique_choix_anticoaguloth%C3%A9rapie.pdf
-- Site internet de la Société canadienne de cardiologie (programmes ligne directrice) : www.ccsguidelineprograms.ca
Pour commander des copies :
www.agencesssbsl.gouv.qc.ca
ou 418 724-5231
6