Fiche technique pour la gestion des cas.
Transcription
Fiche technique pour la gestion des cas.
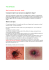
MALADIE DE LYME Maladie de Lyme fiche technique pour la gestion des FICHE cas TECHNIQUE POUR LA GESTION DES CAS 23 juin 2016 CONTEXTE Le présent document s’adresse aux professionnels de la santé et son contenu est principalement basé sur les informations présentes dans le guide d’intervention provincial sur la maladie de Lyme1 de septembre 2013. Toutefois, les données épidémiologiques présentées dans cette fiche font état de données disponibles au moment de la rédaction de la présente mise à jour. La maladie de Lyme (ML) est émergente au Québec. Le risque de contracter cette maladie pourrait augmenter dans les prochaines années si les tiques s’établissaient de façon permanente au Québec dans de plus larges secteurs géographiques. Les études en cours permettront de suivre l’évolution des populations de tiques et de la maladie de Lyme dans la province. Les professionnels de la santé sont bien placés pour être à l’affût de cette maladie et pour appliquer l’intervention appropriée suite à une piqûre de tique ou si des symptômes surviennent suite à une exposition. L’influence des médecins quant à l’adoption soutenue des mesures de protection personnelle chez la clientèle n’est pas à négliger. OBJECTIF L’objectif visé par l’élaboration de cette fiche technique est de résumer les informations cliniques relatives à cette maladie et de fournir les liens permettant un accès rapide à plusieurs outils ou sources d’information, dont : le guide d’intervention pour la maladie de Lyme du MSSS; un aide-mémoire sur la conduite lorsque la ML est suspectée; une cartographie sur les risques d’acquisition de la maladie de Lyme; une liste de conseils préventifs; une méthode de retrait d’une tique en cas de piqûre; un formulaire pour l’identification d’une tique; un questionnaire de signalement pour la déclaration de cette maladie à déclaration obligatoire (MADO). AGENT CAUSAL Une bactérie spirochète, le Borrelia burgdorferi. VECTEUR Dans le nord-est de l’Amérique du Nord, le vecteur principal est une tique, Ixodes scapularis, communément appelée tique à pattes noires (ou tique du chevreuil). Les tiques vivent en région boisée ou dans les hautes herbes et tentent de s’accrocher aux hôtes potentiels qui passent à 1 MSSS, Guide d’intervention pour la maladie de Lyme, 2013. http://msssa4.msss.gouv.qc.ca/fr/document/publication.nsf/4b1768b3f849519c852568fd0061480d/8cf 137035868999485257c0600493878?OpenDocument. Page 1 sur 8 leur portée. Le cerf de Virginie (communément appelé chevreuil) est l’hôte principal de la tique adulte. Les tiques ont trois stades de développement : larve, nymphe et adulte. À chacun des stades de développement, la tique doit prendre un repas sanguin sur un hôte, animal ou humain, afin de passer au stade suivant. Le cycle de développement de la tique I. scapularis dure habituellement deux ans. I. scapularis est un important vecteur de zoonoses dont la maladie de Lyme, l’anaplasmose et la babésiose. > Incidence saisonnière De façon générale, deux pics d’incidence des tiques I. scapularis sont observés durant l’année au Québec. Le pic le plus important est observé durant l’automne, de la mi-octobre à la midécembre. Le second pic, de moindre importance, est observé au printemps, principalement en mai et juin. À toutes fins pratiques, il faut considérer que les tiques sont actives du début du printemps à la fin de l’automne. Conséquemment, les cas d’infection précoce chez l’humain se situent autour de cette période. > Distribution géographique La maladie de Lyme est la maladie transmise par les arthropodes la plus commune aux ÉtatsUnis et en Europe. Dans le monde, elle est présente principalement en Europe centrale, en Suède, en Autriche, en République tchèque, en Allemagne et en Slovénie. Elle est aussi décrite dans plusieurs pays d’Europe de l’Est et d’Asie, entre autres en Russie, en Chine et au Japon. Aux États-Unis, plusieurs états sont endémiques pour cette maladie. En 2012, 95 % des cas provenaient des états suivants : Maine, New Hampshire, Vermont, État de New-York, Massachusetts, Connecticut, Rhode Island, New Jersey, Delaware, Pennsylvanie, Maryland, Wisconsin, Virginie et Minnesota. Au Canada, des études révèlent que des populations de tiques s’étendent partout au pays et que, par conséquent, il est possible de contracter la ML en dehors des endroits déterminés. Les données de surveillance actuelles (2014) confirment que des populations de tiques I. scapularis sont maintenant établies dans les zones suivantes : le sud du Québec; le sud et l’est de l’Ontario; le sud du Nouveau-Brunswick; certaines localités de la Nouvelle-Écosse; le sud du Manitoba; le sud de la Colombie-Britannique. Page 2 sur 8 Au Québec, les données disponibles permettent de confirmer la présence de populations de tiques I. scapularis établies et pouvant être infectées par B. burgdorferi, particulièrement dans les zones suivantes : le nord et l’ouest de l’Estrie. une grande partie de la Montérégie; le sud-ouest de la région de la Mauricie-et-Centre-du-Québec; Au Québec, la surveillance passive des tiques est effectuée au Laboratoire de santé publique du Québec (LSPQ) depuis 1990. L’espèce I. scapularis représente plus de la moitié des tiques reçues au LSPQ. Selon les données de surveillance disponibles, on estime que généralement au Québec moins de 20 % des tiques sont infectées par B. burgdorferi. Les tiques analysées ont été trouvées sur des humains ou sur leurs animaux de compagnie. Toutefois en Estrie, les données de surveillance pour les territoires de la Haute-Yamaska et de la Pommeraie indiquent que c’est près de 24 % des tiques I. scapularis qui sont positives pour le B. bugdorferi alors que cette proportion est inférieure à 10 % ailleurs en Estrie. Ces données de surveillance reposent toutefois sur un petit nombre de tiques analysées et comportent des limites, ce qui amène une part d’incertitude à savoir à quel point elles représentent bien le risque réel pour les personnes piquées. La poursuite de la surveillance passive et d’activités de surveillance active dans les milieux permettra de continuer de suivre l’évolution au cours des prochaines années. > Transmission vectorielle La tique infectée transmet le spirochète par sa salive. Un temps de contact prolongé d’I. scapularis avec la peau est nécessaire à la transmission. Généralement, la tique doit demeurer attachée à son hôte au moins 48 heures avant de transmettre la bactérie et la transmission augmente graduellement par la suite devenant plus importante après 72 heures; de là, l’importance de retirer les tiques de la peau le plus rapidement possible. > Exposition aux tiques Pour acquérir l’infection, il faut être piqué par une tique I. scapularis qui est infectée par le B. burgdorferi. On recherche une histoire d’exposition significative aux tiques dans les 30 jours précédant l’apparition des symptômes de ML précoce ou dans les trois mois pour une ML au stade disséminé précoce. Une exposition significative est définie par : une piqûre de tique objectivée ou si les deux éléments suivants sont présents : o une activité à risque (contact avec la végétation – boisé ou étendue arbustive ou herbacée), peu importe la durée et o l’activité a eu lieu dans une zone reconnue à risque. L’aide-mémoire pour l’Estrie : Conduite lorsque la maladie de Lyme est suspectée peut constituer le point de départ de votre intervention. Vous êtes invités à consulter cet outil. Par ailleurs, un outil cartographique est disponible : Pour une exposition suspectée au Québec : une carte de risque d’acquisition de la maladie de Lyme, par l’INSPQ Page 3 sur 8 . MESURES DE PROTECTION PERSONNELLE Afin d’éviter la maladie, il est important de bien se protéger lors d’activités en plein-air : Porter des vêtements qui couvrent la peau; Mettre les chaussettes par-dessus les pantalons; Porter des vêtements de couleur pâle, les tiques sont ainsi plus faciles à repérer; Éviter les piqûres en appliquant un chasse-moustiques; Demeurer sur les sentiers dégagés des boisés et des forêts. Examinez son corps et celui de nos animaux domestiques pour la présence de tique après une activité dans un endroit boisé. En cas de piqûre, il faut immédiatement retirer la tique. Plus elle est enlevée rapidement, plus les risques de transmission de la maladie sont réduits. MÉTHODE DE RETRAIT D’UNE TIQUE EN CAS DE PIQÛRE Le meilleur moyen à utiliser pour extraire une tique de la peau demeure la pince fine aux extrémités pointues comme une pince à écharde. On la place le plus près possible de la surface de la peau et, par un mouvement sûr et constant, on tire la tique de façon perpendiculaire à la peau, sans tourner. http://sante.gouv.qc.ca/problemes-de-sante/maladie-de-lyme/ TRANSPORT ET IDENTIFICATION DE LA TIQUE L’envoi de la tique pour analyse n’est pas obligatoire, mais cette analyse contribue à la surveillance passive des infections transmises par les tiques au Québec. Elle est encouragée pour les tiques et nymphes retrouvées sur des humains pour tout le territoire de l’Estrie. Le résultat de cette analyse n’a toutefois pas d’influence sur la conduite clinique individuelle à adopter suite à une exposition significative aux tiques. La tique, vivante ou morte, doit être conservée à sec, sans rien ajouter, dans un petit contenant rigide propre, à la température ambiante ou au réfrigérateur. Lorsqu’il y a lieu de l’identifier, un professionnel de la santé doit remplir une requête de laboratoire, accompagnée d’un formulaire pour cette demande d’identification. ANTIBIOPROPHYLAXIE APRÈS UNE PIQÛRE DE TIQUE Au Québec, depuis le 15 juin 2016, l’antibioprophylaxie peut être envisagée après une piqûre de tique survenue dans les territoires de la Haute-Yamaska et de la Pommeraie, car dans ces deux territoires, la prévalence de la bactérie Borrelia burgdorferi chez les populations de tiques est maintenant supérieure à 20 %, et que ceci correspond aux zones où nous documentons plusieurs cas confirmés et probables de maladie de Lyme. La surveillance se poursuit pour documenter la prévalence avec plus de certitude. Il s’agit donc d’une année de transition, et les recommandations seront revues par un comité d’experts pour l’année 2017. La prophylaxie n’est pas pour le moment recommandée si la piqûre de tique survient ailleurs au Québec, car les données disponibles indiquent que la proportion de tiques infectées est inférieure à 20 %. Elle peut être envisagée chez les patients exposés dans une zone où la maladie est endémique aux États-Unis, en Europe ou dans des zones à risque élevé ailleurs au Canada. Page 4 sur 8 Les critères à considérer pour l’antibioprophylaxie sont les suivants : la proportion de tiques infectées est ≥ 20 % dans le secteur; la tique (nymphe ou adulte) est identifiée comme Ixodes scapularis; la tique est restée attachée à la peau pendant au moins 36 heures; la prophylaxie est commencée en dedans de 72 heures de l’enlèvement de la tique; il n’y a pas de contre-indication à la doxycycline (ex. : allergie connue, femme enceinte ou enfant de < 8 ans). Posologie : dose unique de doxycycline enfant ≥ 8 ans : 4 mg / kg, maximum 200 mg). par voie orale (adulte : 200 mg; SUIVI APRÈS UNE PIQÛRE DE TIQUE Qu’elle reçoive ou non une prophylaxie, la personne ayant subi une piqûre de tique doit être informée de surveiller l’apparition de symptômes compatibles avec une ML, particulièrement pour une période de 30 jours et de consulter, s’il y a lieu. PÉRIODE D’INCUBATION Période entre la piqûre de la tique infectante et l’apparition de l’EM ou des premières manifestations cliniques de la maladie. Variable : généralement de 3 à 30 jours. Dans un bon nombre de cas, il peut être difficile de statuer sur la période d’incubation, car la piqûre d’une tique peut passer inaperçue. MANIFESTATIONS CLINIQUES DE LA MALADIE DE LYME La ML, dont l’évolution clinique est variable d’un individu à l’autre, se présente généralement en trois stades cliniques, plus ou moins juxtaposés ou entrecoupés de périodes de latence : 1. L’infection précoce localisée dont la principale manifestation est l’érythème migrant (EM). Les caractéristiques de celui-ci sont : lésion cutanée érythémateuse qui se manifeste généralement de 1 à 32 jours après la piqûre de la tique; survient chez plus des deux tiers des sujets au stade précoce de la maladie; peut prendre plusieurs formes : circulaire, ovalaire, triangulaire, annulaire ou en cible; généralement asymptomatique, mais peut être associée à une sensation de brûlure, d’inconfort, de douleur ou de prurit; débute généralement au site de la piqûre (plus fréquemment observé aux cuisses, aines, aisselles, cuir chevelu), mais peut apparaître n’importe où sur le corps; augmente de taille assez rapidement et disparaît en quelques jours à quelques semaines, même sans traitement; doit mesurer au moins 5 cm de diamètre pour être un critère diagnostique (une lésion d’apparition récente de moindre dimension, mais qui s’agrandit rapidement, pourrait être un EM en évolution). L’EM doit être distingué d’une réaction d’hypersensibilité à la piqûre qui provoque un érythème de moins de 5 cm qui apparaît et disparaît en moins de 24-48 heures après la piqûre. Page 5 sur 8 L’infection précoce peut se manifester uniquement par des symptômes et signes constitutionnels : fatigue, céphalées, anorexie, fièvre, lymphadénopathies régionales, sans EM. Ces symptômes peuvent aussi être associés avec l’EM. D’autres présentations sont possibles : myalgies et arthralgies diffuses, raideur de la nuque. 2. L’infection précoce disséminée pouvant survenir de quelques semaines à quelques mois après la piqûre de tique chez le patient non traité. À ce stade, les manifestations sont souvent multisystémiques et intermittentes. La fréquence de chacune des manifestations est difficile à chiffrer. Les atteintes les plus fréquentes étant : cutanées : érythème migrant secondaire ou multiple; musculosquelettiques : myalgies et arthralgies (brefs épisodes d’arthrite possibles). L’articulation temporomandibulaire et le genou sont souvent touchés; neurologiques : névrite crânienne, dont la paralysie faciale (de Bell), unilatérale ou bilatérale, méningite, neuropathie périphérique; cardiaques : bloc du nœud auriculoventriculaire, myocardite. Sans traitement, ces atteintes se résorbent généralement spontanément, mais des récurrences sont fréquentes. 3. L’infection tardive persistante pouvant survenir plusieurs mois à quelques années après l’infection initiale non traitée. Elle correspond parfois à la première manifestation clinique de la maladie : la forme prédominante en Amérique du Nord est l’arthrite; des atteintes neurologiques peuvent survenir. Les polynévrites, les polyradiculopathies et une forme fruste d’encéphalomyélite sont des présentations fréquentes en Amérique. Les atteintes neurologiques sont plus graves quand l’infection est acquise en Europe. DIAGNOSTIC CLINIQUE Pour établir le diagnostic, on doit tenir compte à la fois des manifestations cliniques, de la possibilité d’une exposition à la bactérie par une piqûre de tique infectée (notions d’exposition significative aux tiques) et des tests de laboratoire (analyses sérologiques principalement). Toutefois, la confirmation sérologique n’est pas nécessaire chez une personne qui a été diagnostiquée avec une lésion cutanée ≥ 5 cm ou en expansion, compatible avec érythème migrant et traitée d’emblée, tel qu’illustré dans l’aide-mémoire Précisons que l’identification de la tique et la recherche du Borrelia chez celle-ci ne servent qu’à des fins de surveillance épidémiologique et non à des fins de diagnostic et de traitement. TESTS DIAGNOSTIQUES POUR CONFIRMATION EN LABORATOIRE La sérologie est la principale épreuve de laboratoire pour confirmer un diagnostic de ML. Le réseau des laboratoires de santé publique du Canada (RLSPC) recommande une approche à deux niveaux. Le 1er niveau consiste en un essai immunoenzymatique (EIA) de sensibilité élevée pour le dépistage des IgM et des IgG dirigés contre Borrelia burgdorferi. Les échantillons trouvés positifs ou équivoques à cet essai sont ensuite confirmés par des épreuves spécifiques de type Western Blot (WB). Au Québec, un test de dépistage EIA est effectué par les laboratoires de biologie médicale du réseau de la santé. Lorsque ce test est positif ou indéterminé, l’échantillon sanguin est envoyé au LSPQ, puis il est réacheminé au laboratoire national de microbiologie (LNM) pour identifier Page 6 sur 8 les échantillons qui seront soumis à un test de confirmation WB. Les échantillons positifs ou équivoques à l’épreuve EIA-C6 sont testés par WB. Seuls les résultats positifs aux épreuves WB peuvent confirmer une infection à Borrelia burgdorferi. L’utilisation des épreuves EIA ou WB de façon indépendante n’est pas recommandée par le RLSPC. La dérogation à l’approche des deux niveaux peut conduire à des résultats faussement positifs ou négatifs. L’approche à deux niveaux est caractérisée par une sensibilité et une spécificité supérieures à celles des tests sérologiques pris individuellement. Dans les municipalités à risque inconnu, possible ou faible, l’observation d’une rougeur cutanée n’est pas suffisante pour poser un diagnostic probable de ML. Dans ce cas, la confirmation sérologique est nécessaire, en plus d’un suivi clinique. Lorsque des analyses sérologiques sont indiquées, la première sérologie doit être prélevée après l’apparition des symptômes. Il est possible qu’une sérologie effectuée au début de la maladie soit négative. Cela s’explique par le fait qu’à ce stade, le taux d’anticorps peut ne pas être assez élevé. Si un doute persiste, il est recommandé de faire une seconde sérologie, de deux à quatre semaines après la première. Toutefois, une deuxième sérologie n’est pas nécessaire si la première a été effectuée plus de 6 semaines après l’apparition des symptômes. INTERPRÉTATION DES RÉSULTATS DES ÉPREUVES SÉROLOGIQUES Avant de procéder aux tests sérologiques, il faut définir une population chez laquelle il est justifié de faire un dosage d’anticorps. Consulter l’aide-mémoire. L’interprétation de la sérologie est importante. Les résultats peuvent être faussement négatifs dans les quatre premières semaines des manifestations cliniques (période fenêtre) ou si un traitement a été effectué précocement, freinant le développement des anticorps. Par contre, certaines situations ou maladies peuvent donner des résultats faussement positifs, par exemple : IgG persistants même après un traitement adéquat et efficace (épisode antérieur de ML), syphilis ou maladies auto-immunes. On s’attend à ce que les anticorps soient détectables chez la majorité des cas d’infection précoce disséminée ou tardive persistante. La sérologie n’est pas indiquée pour suivre l’évolution de la maladie. TRAITEMENT DE LA MALADIE DE LYME Le traitement approprié varie selon les stades de l’infection et les atteintes cliniques. En présence d’un EM, d’une paralysie faciale infranucléaire sans anomalie du liquide céphalorachidien ou d’une atteinte cardiaque mineure (bloc cardiaque de premier degré), un traitement oral avec la doxycycline, l’amoxicilline ou le céfuroxime axétil est généralement indiqué (voir le tableau 1). Les atteintes autres que celles qui sont mentionnées ci-dessus peuvent nécessiter un traitement plus long ou plus complexe. Les macrolides sont réservés aux patients allergiques ou intolérants aux antibiotiques mentionnés dans le tableau1. Leur efficacité est moindre. En général, la ML répond au traitement antibiotique. Au stade précoce de la maladie, le traitement réduit la durée des manifestations cutanées ainsi que l’incidence de la progression vers des manifestations ou des séquelles tardives de l’infection. Il est opportun de consulter un médecin microbiologiste-infectiologue dans les cas de maladie disséminée ou à un stade plus avancé ou si des symptômes persistent malgré un traitement adéquat. Page 7 sur 8 Tableau 1 Antibiotiques indiqués et posologies par voie orale pour une maladie de Lyme en phase précoce Nom Posologie adulte Durée du traitement Posologie pédiatrique Doxycycline* 100 mg deux fois par jour 10 à 21 jours Enfants de 8 ans et plus : 4 mg/kg par jour, divisés en deux doses égales (maximum de 100 mg/dose) Amoxicilline 500 mg trois fois par jour 14 à 21 jours 50 mg/kg par jour, divisés en trois doses égales (maximum de 500 mg/dose) Céfuroxime axétil 500 mg deux fois par jour 14 à 21 jours 30 mg/kg par jour, divisés en deux doses égales (maximum de 500 mg/dose) * La doxycycline est contre-indiquée pour les femmes enceintes ou qui allaitent et pour les enfants de moins de 8 ans. DÉCLARATION DE LA MALADIE DE LYME ET ENQUÊTE DE SANTÉ PUBLIQUE La maladie de Lyme est une maladie à déclaration obligatoire (MADO) depuis novembre 2003 au Québec. Les médecins devraient déclarer les cas suspectés présentant des manifestations cliniques compatibles avec la maladie à la suite d’une exposition significative aux tiques (voir aide– mémoire). Le formulaire de signalement devrait être utilisé pour faciliter la transmission des informations et permettre aux intervenants de santé publique de débuter rapidement une enquête épidémiologique auprès des cas déclarés. INFORMATIONS GÉNÉRALES SUR LA MALADIE DE LYME http://www.santeestrie.qc.ca/mado (pour les professionnels) http://www.santeestrie.qc.ca/conseils-sante/infection-maladies-transmissible/maladie-lyme/ (pour la population) http://www.msss.gouv.qc.ca/sujets/santepub/maladie-lyme.php. http://www.phac-aspc.gc.ca/phn-asp/2013/lyme-0730-fra.php http://sante.gouv.qc.ca/problemes-de-sante/maladie-de-lyme/. http://www.inspq.qc.ca/zoonoses/maladie-de-lyme Rédaction et mise à jour par la Direction de santé publique du CIUSSS de l’Estrie-CHUS 2016-06-23 Page 8 sur 8
![(Microsoft PowerPoint - La Tique.pps [Mode de compatibilit\351]) (Microsoft PowerPoint - La Tique.pps [Mode de compatibilit\351])](http://s1.doczz.fr/store/data/000692477_1-70335da3615239e9541fc1c82bf4ae37-70x70.png)