Pathologie des tendons du pied et de la cheville
Transcription
Pathologie des tendons du pied et de la cheville
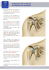
M ise au point Pied Pathologie des tendons du pied et de la cheville Les tendons fibulaires Guillaume Rougereau Paris Heckman DS, Gluck GS, Parekh SG Tendon disorders of the foot and ankle, Part 1. Peroneal tendon disorders. Am J Sports Med 2009 ; 37 : 614-25. sion de la cheville. Typiquement, le traitement non opératoire associant kinésithérapie, anti-inflammatoires non stéroïdiens et immobilisation est efficace. En l’absence de traitement, ces lésions des tendons fibulaires peuvent aboutir à une douleur persistante latérale de la cheville et des problèmes fonctionnels. Les pathologies des tendons fibulaires sont une source inhabituelle et sous-évaluée des douleurs latérales de l’arrière-pied et le dysfonctionnement des fibulaires peut être délicate à distinguer des suites post-traumatiques des ligaments latéraux de la cheville. Quand elles ne sont pas traitées, les lésions des tendons fibulaires peuvent entraîner une douleur persistante, latérale de la cheville et des problèmes fonctionnels importants. Les recommandations de traitement pour ces pathologies sont trop souvent fondées sur des séries courtes et ne reflètent que l’avis d’un expert. Les objectifs de cette revue sont de développer l’anatomie, le diagnostic et l’évaluation morphologique des tendons fibulaires et de présenter les options de traitement actuel ainsi que les techniques chirurgicales sélectionnées par les auteurs, pour ce qui concerne la prise en charge opératoire des lésions des tendons fibulaires. Anatomie Les muscles long et court fibulaires appartiennent au compartiment latéral de la jambe et sont innervés par le nerf fibulaire superficiel. Les deux tendons ont une gaine synoviale commune, située à environ 4 cm en proximal de la pointe de la malléole latérale. Ils passent en arrière de la malléole latérale dans un tunnel fibreux et osseux, la longue portion se situant en postéro-latéral par rapport à la courte. Cette gouttière ostéofibreuse est formée en postérolatéral par le rétinaculum fibulaire supérieur, la fibula en avant, et en dedans les ligaments talofibulaires postérieurs, calcanéofibulaire et le ligament tibiofibulaire postéro-inférieur. Le sulcus est recouvert de fibrocartilage et sa profondeur ainsi que sa forme sont variables. Le rétinaculum fibulaire supérieur est constitué d’une bande de tissu fibreux large de 1 à 2 cm dont la lésion entraîne une subluxation des tendons fibulaires de la cheville (cf. figure 1). Plus en distal, la gaine tendineuse se divise en deux au niveau du tubercule des fibulaires à la face latérale du calcanéus. Les tendons passent ensuite sous le rétinaculum fibulaire inférieur, 2 à 3 cm sous la pointe de la malléole. Le tendon du court fibulaire continue directement vers son insertion sur la tubérosité du cinquième métatarsien. Le tendon du long fibulaire tourne en interne entre la gouttière du cuboïde et le long ligament Présentation générale Il y a trois catégories de lésion des tendons fibulaires : (1) ténopathies et ténosynovites, (2) subluxations et luxations, (3) fissures et ruptures tendineuses. Ces lésions sont peu fréquentes, sous-estimées dans les sources de douleur latérale et de dysfonctionnements de l’arrière-pied, et il peut être difficile de les distinguer des lésions du plan capsulaire latéral. Dans l’étude de M.F. Dombek et al. (1), seulement 60 %, 24/40 lésions des tendons fibulaires, ont été diagnostiquées lors de la première évaluation clinique. Ces lésions des tendons fibulaires sont fréquemment rencontrées chez des patients porteurs d’une instabilité chronique latérale de cheville ou d’un pied creux varus. Habituellement, elles résultent d’activités sportives prolongées et répétitives avec des traumatismes en inver- 24 A B TLF Fibula Tendon long fibulaire RFS Tendon court fibulaire Bourrelet fibreux TLF TCF RFS Rétinaculum fibulaire supérieur TCF Figure 1 – Face latérale (A) et coupe horizontale (B) de la face latérale de la cheville et de la gouttière rétro-malléolaire. plantaire, s’insérant à la face plantaire de la base du premier métatarsien et sur la face latérale du cunéiforme médial. L’os peroneum se trouve dans le tendon du long fibulaire à hauteur de l’articulation calcanéocuboïdienne. Cet os peroneum est ossifié dans environ 20 % de la population bien qu’il ne soit pas nécessairement reconnu sur les radiographies standard. Les tendons fibulaires reçoivent leur vascularisation à partir de vincula provenant de l’artère fibulaire postérieure et de l’artère tarsienne médiale. Certaines études ont proposé l’hypothèse de zones avasculaires pouvant expliquer les tendinopathies. W. Petersen et al. (2) ont décrit trois zones avasculaires : une dans le tendon du court fibulaire en arrière de la malléole latérale et deux au niveau du tendon du long fibulaire. La première zone est au niveau du passage à l’aplomb de la pointe de la malléole latérale, la seconde dans la gouttière du cuboïde. Ces zones avasculaires correspondent aux localisations les plus fréquentes des tendinopathies fibulaires (2). Mais cette hypothèse de zones de fragilité vasculaire a été réfutée par de nombreux auteurs (3), la microvascularisation des tendons fibulaires restant toujours un sujet de controverses. De nombreuses variations anatomiques vont aussi prédisposer à ces pathologies. Une gouttière rétro-malléolaire trop étroite ou trop plate pourra affecter la stabilité des tendons fibulaires, pouvant entraîner une subluxation tendineuse. Un corps musculaire trop distal du court fibulaire ou la présence d’un quatrième fibulaire, muscle accessoire, peuvent entraîner une sténose de la gouttière rétro-malléolaire avec une distension du rétinaculum supérieur et un risque supérieur de lésions tendineuses. L’hypertrophie du tubercule des fibulaires augmente les contraintes mécaniques sur les tendons, pouvant entraîner une ténopathie et une réduction du glissement normal des tendons dans leur gaine. Un arrière-pied en varus augmente aussi le stress mécanique sur les tendons fibulaires au niveau de la malléole latérale, du tubercule calcanéen, de la gouttière cuboïdienne, ainsi que le risque de traumatismes sur ses tendons. Ténopathies des tendons fibulaires et syndrome de l’os peroneum douloureux Les tendinopathies et les ténosynovites fibulaires sont des lésions inflammatoires du tendon ou de la gaine. Elles sont souvent entraînées par l’activité prolongée et répétitive, particulièrement après une période de relative inactivité. Ces lésions sont fréquemment rencontrées chez les coureurs, les danseurs de ballet et chez les patients avec une instabilité chronique latérale de la cheville. Les autres causes sont des entorses sévères de la cheville, des fractures de la cheville ou du calcanéus, ou une hypertrophie du tubercule des fibulaires. 25 M ise au point Le traitement des ténopathies fibulaires et du syndrome de l’os peroneum douloureux doit être initialement non opératoire. Dans les cas réfractaires, le traitement opératoire associe le débridement des tendons et une ténosynovectomie. Il est impératif de corriger les lésions anatomiques ou biomécaniques associées. Le traitement chirurgical du syndrome de l’os peroneum douloureux est l’excision de ce dernier et la résection du tubercule hypertrophique s’il existe, avec une réparation primaire tendineuse ou une ténodèse du tendon du long fibulaire. Malheureusement, les recommandations thérapeutiques sont fondées sur des cas cliniques et sur des avis personnels. Le syndrome de l’os peroneum douloureux (SOPD) a été décrit par M. Sobel et al. (4) pour décrire un ensemble de conditions post-traumatiques au niveau des tendons fibulaires. Le syndrome regroupe une des situations suivantes : (1) fracture de l’os peroneum ou bien un diastasis d’un os peroneum multipartite, (2) une fracture chronique de l’os peroneum associée à une ténosynovite sténosante du long fibulaire, (3) une rupture partielle ou complète du tendon du long fibulaire proche de l’os peroneum ou, (4) un blocage des tendons du long fibulaire et de l’os peroneum par un tubercule hypertrophié. Les patients porteurs d’une ténopathie fibulaire ont une douleur en arrière et en dessous de la malléole latérale le long des tendons avec une exacerbation de la douleur en inversion passive de l’arrière-pied, cheville en flexion plantaire, ou bien en éversion active contre résistance, cheville en flexion dorsale. L’examen révèle une douleur et la palpation peut retrouver un épaississement des tendons. Il s’agit d’une ténopathie inflammatoire en cas de gonflement et de chaleur en regard des tendons fibulaires. Les axes de l’arrière- et de l’avant-pied vont être examinés car, comme nous l’avons noté plus haut, un pied creux varus a plus de risque d’entraîner une pathologie au niveau des fibulaires. Le test de Coleman est utile pour déterminer le mal alignement primaire de ce pied creux varus. Si les déformations de l’arrière-pied se corrigent avec le test de Coleman, la déformation est causée par un dysfonctionnement de l’avant-pied, typiquement un premier rayon en flexion plantaire. Si l’arrière-pied ne se corrige pas lors du test, il faudra alors le corriger à son niveau. Les radiographies en charge de la cheville et du pied pourront révéler des lésions osseuses qui peuvent être associées aux ténopathies fibulaires, ou bien des diagnostics différentiels pouvant expliquer des douleurs latérales de la cheville du pied comme la fracture du calcanéus, de la malléole latérale, ou la présence d’un os peroneum. L’hypertrophie du tubercule des fibulaires ou bien une anomalie de la surface osseuse de la gouttière rétromalléolaire sont identifiées sur des incidences de Harris. L’imagerie de l’arrière-pied est utile pour mesurer le varus, facteur prédisposant aux ténopathies, ainsi que pour le traitement du varus lui-même. L’IRM est la méthode standard pour évaluer les pathologies tendineuses. Les images en IRM peuvent montrer un épanchement dans la gaine des fibulaires ou un épaississement des tendons. L’échographie des tendons fibulaires est de plus en plus utilisée : son coût est peu élevé, elle est non invasive et n’entraîne pas d’exposition des patients aux radiations ionisantes, mais elle est opérateur-dépendant. La présence de liquide dans la gaine et les lésions des tendons sont facilement évaluées par l’échographie. Préférence des auteurs pour la ténopathie fibulaire Les patients présentant une ténopathie des fibulaires sont traités initialement de manière conservatrice. Cela inclut les AINS, la mise en place d’attelles, la kinésithérapie et une possible mise au repos par immobilisation. La rééducation doit associer des étirements et des exercices de renforcement musculaire, un travail proprioceptif ainsi que des massages, des ultrasons, des stimulations électriques et, éventuellement, des ionophorèses. Lors des poussées douloureuses, une immobilisation plus ou moins stricte dans une botte en appui permet de contrôler l’inflammation. Quand la douleur régresse, la rééducation reprend. Après trois à six mois de traitement conservateur, en l’absence d’amélioration clinique, les auteurs proposent une ténosynovectomie. Le patient est installé sur la table d’opération à plat, un coussin sous la hanche ipsilatérale pour dégager la partie postéro-latérale de la cheville. Le garrot est placé à la cuisse. L’incision est curviligne de la base du cinquième métatarsien à la pointe de la malléole latérale, avec une extension proximale à la face postérieure de la fibula si nécessaire. Le nerf sural est recherché à la partie distale de l’incision et protégé. La gaine des tendons est incisée, les deux tendons sont explorés. Les zones de sténose de la gaine doivent être excisées. Les parties dégénératives des tendons ou les fissures sont excisées et réparées (utilisant une technique de tubularisation). La gaine n’est pas refermée pour éviter des phénomènes de sténoses cicatricielles. Le rétinaculum doit être méticuleusement réparé pour éviter une subluxation de tendons. Les tissus sous-cutanés sont fermés à l’aide de sutures résorbables, la peau avec des agrafes. La cheville est fixée dans une attelle en légère éversion pour contrôler l’œdème. En postopératoire, les patients n’ont pas l’appui. Au bout de deux semaines, les agrafes sont retirées, l’appui est repris avec une botte de marche. La mobilisation de la cheville et des étirements sont commencés deux à quatre semaines après l’intervention. 26 souvent associé à un traumatisme ou à une fragilisation du rétinaculum. Le mécanisme le plus fréquent est celui d’une contraction soudaine, réflexe des muscles fibulaires au cours d’un mécanisme d’inversion de la cheville en flexion dorsale, ou bien d’une dorsiflexion forcée pied en éversion. La subluxation des tendons fibulaires se rencontre au cours de sports avec des changements de direction, comme le football ou le ski. Les patients porteurs d’une subluxation du tendon fibulaire décrivent une douleur en arrière de la fibula, audessus de l’interligne articulaire et peuvent avoir occasionnellement une sensation douloureuse de subluxation à la partie latérale de la cheville. L’examen clinique peut se faire sur un patient allongé sur le ventre, le genou plié à 90°. La dorsiflexion active ainsi que l’éversion, comme les mouvements de circumduction, entraînent une instabilité douloureuse. L’instabilité tendineuse peut se retrouver au cours de ces manœuvres. On peut aussi retrouver un gonflement, une tension et une ecchymose en arrière de la malléole latérale dans les cas post-traumatiques vus précocement. La force des tendons fibulaires est habituellement normale. Un tiroir antérieur ou un ballottement talien peuvent indiquer une instabilité latérale associée. Les radiographies de la cheville peuvent montrer une petite fracture par avulsion de la malléole latérale. Cela indique une lésion de grade III du rétinaculum. L’arrachement osseux est pathognomonique d’une luxation aiguë des tendons fibulaires. L’IRM offre une très bonne visualisation des traumatismes du rétinaculum des fibulaires, ainsi que de la morphologie de la gouttière rétro-malléolaire. Les tendons en position de luxation peuvent être vus sur l’IRM, cheville en dorsiflexion. L’échographie dynamique en haute résolution donne une imagerie en temps réel et permet le diagnostic d’une subluxation épisodique, qui aurait pu être manquée par l’IRM. Le traitement conservateur peut être essayé pour les luxations aiguës, mais il est associé à une fréquente récidive en particulier chez les athlètes sujets à de fortes contraintes sur ces tendons fibulaires. Il s’agit alors d’immobiliser dans une botte le pied en position neutre ou en très légère inversion, pour permettre la cicatrisation du rétinaculum à la partie postéro-latérale de la fibula. Le traitement chirurgical est plus souvent indiqué chez les patients actifs ou porteurs d’une subluxation chronique. Plusieurs techniques opératoires ont été utilisées pour traiter les luxations et subluxations. La suture anatomique du rétinaculum peut se faire par des tunnels transosseux ou bien par des ancres. Ces techniques ont pour but de réparer les structures qui stabilisent les tendons. Les butées osseuses se font par une ostéotomie sagittale de la Préférence des auteurs pour le syndrome de l’os peroneum douloureux Le traitement initial est conservateur. Il associe les AINS, la mise en place d’attelles, la kinésithérapie et une mise au repos par immobilisation. La rééducation doit associer des étirements et des exercices de renforcement musculaire, un travail proprioceptif ainsi que des massages, des ultrasons, des stimulations électriques et des ionophorèses. Lors des poussées douloureuses, une immobilisation dans une botte en appui permet de contrôler l’inflammation. Quand la douleur régresse, la rééducation est reprise. En cas d’échec du traitement médical conduit pendant trois à six mois, il est proposé aux patients d’exciser l’os peroneum. Le patient est installé sur la table d’opération à plat, un coussin sous la hanche ipsilatérale pour dégager la partie postéro-latérale de la cheville. Le garrot est placé à la cuisse. L’incision est curviligne, de la base du cinquième métatarsien à la pointe de la malléole latérale, avec une extension proximale à la face postérieure de la fibula, si nécessaire. Le nerf sural est recherché à la partie distale de l’incision et protégé. La gaine du long fibulaire est identifiée et ouverte. Le tendon est suivi en distal jusqu’à la gouttière sous-cuboïdienne. L’os peroneum est identifié et celui-ci est retiré avec précaution du tendon long fibulaire. Si le tendon est intact, il peut être renforcé à l’aide de points de suture 2/0 non résorbables. Si le tendon est fragilisé, il doit être réparé. On peut utiliser la technique modifiée de Bunnell, Krackow ou une tubularisation. Si plus de 50 % du tendon manque, une ténodèse du long fibulaire sur le court peut être pratiquée. Le segment proximal du long fibulaire est ténodésé sur le court fibulaire utilisant des sutures non résorbables. La gaine n’est pas refermée pour éviter des phénomènes de sténoses cicatricielles. Les tissus sous-cutanés sont fermés à l’aide de sutures résorbables, la peau avec des agrafes. La cheville est fixée dans une attelle en légère éversion pour contrôler l’œdème. En postopératoire, les patients n’ont pas l’appui. Au bout de deux semaines, les agrafes sont retirées, l’appui est repris avec une botte de marche. La mobilisation de la cheville est commencée deux à quatre semaines après l’intervention. Le renforcement musculaire est commencé entre six et huit semaines après l’intervention et des activités sportives sont reprises après la fin de la rééducation. Luxation et subluxation des tendons fibulaires La subluxation des tendons fibulaires survient quand un ou les deux tendons sortent de la gouttière rétro-malléolaire, au cours d’une contraction musculaire. Cet état est 27 M ise au point En cas de lésion des tendons, ils seront réparés comme cela est détaillé ci-après. En cas de fragilité du rétinaculum, ce dernier sera réparé comme spécifié plus haut, ou bien réinséré dans la fibula par deux ou trois mini-ancres. Puis vient la fermeture sous-cutanée et cutanée. Il est mis en place une attelle en légère inversion afin de maintenir les tendons dans cette gouttière nouvellement creusée. En postopératoire, les patients n’ont pas d’appui. Les sutures cutanées sont retirées à 15 jours et les patients sont placés dans une botte de marche. La mobilisation commence entre quatre et six semaines après l’intervention. Le renforcement musculaire est débuté entre six à huit semaines postopératoires. L’activité sportive peut être reprise à la fin de la rééducation. fibula avec un déplacement postérieur du fragment latéral pour empêcher, mécaniquement, le déplacement du tendon. Néanmoins, il peut y avoir des pseudarthroses, des conflits avec les tendons ou des adhérences. Les transferts locaux utilisant les tendons d’Achille, du plantaris, du court fibulaire, ou bien un lambeau de périoste provenant de la fibula ont été utilisés pour renforcer un rétinaculum insuffisant ou abîmé. Les techniques de reroutage des tendons ont été décrites dans lesquelles le ligament calcanéo-fibulaire ou les tendons fibulaires sont divisés et transposés sous ce ligament calcanéo-fibulaire pour éviter une subluxation. Les techniques visant à approfondir la gouttière rétro-malléolaire ont été utilisées pour traiter une subluxation ou la luxation. Cependant, si la profondeur de la gouttière est insuffisante, le patient sera exposé à un risque de subluxation. Malgré les nombreuses techniques proposées dans la littérature, aucune n’a encore fait la preuve de son efficacité. Lésion des tendons fibulaires La plupart des lésions isolées des tendons fibulaires ou des ruptures résultent de traumatismes aigus de la cheville en inversion. Les lésions mécaniques d’usure des tendons fibulaires peuvent survenir dans des conditions mécaniques telles que l’instabilité latérale de la cheville ou les subluxations des tendons, le varus de l’arrière-pied, ou certaines variations anatomiques qui sténosent la gouttière rétro-malléolaire. Les lésions du court fibulaire se situent habituellement au niveau du sulcus rétro-malléolaire, indiquant l’origine probablement mécanique de ces lésions. Les lésions du tendon du long fibulaire surviennent dans les régions où les contraintes en cisaillement sont importantes comme le tunnel sous-cuboïdien, l’os peroneum, le tubercule des fibulaires, ou à la pointe de la malléole. Les lésions du long fibulaire peuvent être associées à un syndrome de l’os peroneum douloureux. Cliniquement, les lésions des tendons sont typiquement associées à une douleur sévère postéro-latérale de la cheville avec un gonflement de la gaine des tendons. La douleur peut se retrouver au niveau de la gouttière souscuboïdienne de même qu’à la plante du pied, dans les lésions du long fibulaire. À l’examen, il existe un gonflement douloureux au niveau de la gaine des tendons, et leur force se trouve diminuée. Une perte ou une limitation de la flexion plantaire du premier rayon peut aussi indiquer une lésion du long fibulaire. Les lésions du court fibulaire peuvent être testées de la manière suivante : pression manuelle le long de la gaine au niveau de la gouttière rétro-malléolaire, genou fléchi à 90° et pied en flexion plantaire, c’est le test de compression du tunnel fibulaire. Les radiographies du pied peuvent visualiser une migration proximale ou une fracture de l’os peroneum, signant la rupture du tendon du long fibulaire. Les fractures de la base du cinquième métatarsien peuvent indiquer une avulsion Préférence des auteurs pour la subluxation/luxation des tendons fibulaires Pour les sportifs, l’intervention est recommandée pour optimiser les résultats. En cas de lésion unique du rétinaculum, celui-ci peut être réparé directement. Le patient est installé comme précédemment avec un garrot. L’incision est faite 1 cm en arrière de la fibula, remontant de 5 cm en proximal et dépassant la pointe de la malléole d’environ 2 cm. Une attention toute particulière doit être apportée au respect du nerf sural, souvent retrouvé à la partie distale de l’incision. Le rétinaculum des fibulaires est identifié et incisé longitudinalement 1 cm en arrière de l’os. Celui-ci est avivé, trois ou quatre trous de mèche sont réalisés et de latéral en médial, dirigés vers l’arrière. Le rétinaculum est réinséré en transosseux, éventuellement plicaturé à l’aide de fil non résorbable. Les tissus sous-cutanés ainsi que la peau sont fermés. Il est mis en place une attelle rembourrée en légère éversion. Si la gouttière rétro-malléolaire est trop plate, il conviendra de la recreuser. La même installation est utilisée. L’incision, de direction identique à celle vue précédemment, va de part et d’autre de la pointe de la malléole, 3 cm en proximal et 1 cm en distal. Le nerf sural est respecté à la partie distale de l’incision. Le rétinaculum est identifié et incisé. S’il est lésé, il sera réparé en fin d’intervention. Les tendons sont identifiés et examinés à la recherche de fissures, de toute autre anomalie, notamment musculaire. Le tendon du court fibulaire est suivi au-delà de la pointe de la malléole et écarté. La pointe de la malléole est vissée, sous contrôle scopique et radiographique. Le méchage se fait sur 5 cm. La gouttière est alors creusée à l’aide d’un chasse-greffon. 28 entraîné les lésions des tendons fibulaires, soient corrigées avec les tendons eux-mêmes. du tendon du court fibulaire. L’anatomie des tendons fibulaires ainsi que les lésions seront visualisées par l’IRM. Un tendon aplati peut signifier une fissure, en particulier s’il s’y associe du liquide sur les images en T2. Une fissure du court fibulaire peut apparaître sous forme d’une image en C, d’un tendon séparé en deux parties, ou bien d’un hyper-signal en T2. Une lésion du long fibulaire se manifestera comme une ligne ou une zone arrondie en augmentation de signal intratendineux, associée à une gaine remplie de liquide, un œdème intra-osseux de la face latérale du calcanéus, ou bien une hypertrophie du tubercule des fibulaires. Les petites fissures peuvent ne pas être visualisées sur l’IRM. Dans ces cas, l’examen clinique précis emportera la décision diagnostique. Dans des mains entraînées, l’échographie est capable de détecter des fissures de petite taille qui n’ont pas été visualisées sur l’IRM. Le traitement conservateur des fissures des tendons fibulaires associe les AINS, la mise en place d’attelles, la kinésithérapie et une mise au repos par immobilisation. Mais, les symptômes persistent fréquemment, en particulier s’il existe une laxité chronique de la cheville, une subluxation ancienne des tendons ou une déformation en varus de l’arrière-pied. Le traitement opératoire des lésions des tendons fibulaires dépend de la sévérité de la lésion. J.O. Krause et J.W. Brodsky (5) proposent que les lésions représentant moins de 50 % de la surface du tendon soient traitées par une excision de la fissure suivie d’une tubularisation, et celles supérieures à 50 % par ténodèse. D. Redfern et M. Myerson (6) ont développé un algorithme du traitement chirurgical des lésions des tendons fibulaires fondé sur les découvertes peropératoires. Si les tendons sont globalement intacts (type I), la fissure longitudinale est excisée et le tendon tubularisé. Si un des tendons est irréparable et que le deuxième est fonctionnel (type II), une ténodèse est réalisée entre les deux tendons à la partie proximale de la rupture. Si les deux tendons sont non fonctionnels (type III), alors une reconstruction est indiquée. Si la course tendineuse est suffisante et que la partie proximale musculo-tendineuse n’est pas trop abîmée, la réparation se fait en un temps avec une greffe tendineuse. Pour les lésions anciennes avec un lit tendineux cicatriciel, un premier temps de reconstruction utilisant des tiges de Hunter est nécessaire. En cas d’excursion tendineuse minime, une greffe du tendon a peu de chances d’être efficace : il faudra alors réaliser un transfert tendineux. Le long fléchisseur des orteils est utilisé car sa course et sa force sont similaires à celles du court fibulaire. Des techniques utilisant le long fléchisseur de l’hallux ou le tendon plantaris ont aussi été décrites. Là encore, il est impératif que toutes les autres modifications pathologiques, qui ont Préférence des auteurs pour les lésions des tendons fibulaires Les patients porteurs de lésions des tendons fibulaires peuvent être traités médicalement au début. On associe les AINS, les attelles, la rééducation et une possible période d’immobilisation en cas de douleur, gonflement et œdème. La kinésithérapie doit comprendre des étirements, du renforcement musculaire, du travail proprioceptif, ainsi que des massages, des ultrasons, de l’électrostimulation. S’il est nécessaire d’immobiliser le patient cela se fera dans une botte de marche, amovible ou non, pour contrôler l’inflammation. Une fois que la douleur disparaît, la rééducation peut être commencée. Après une période de traitement conservateur de trois à six mois sans amélioration, il est proposé un traitement chirurgical. Le patient est installé sur la table d’opération à plat, un coussin sous la hanche ipsilatérale pour dégager la partie postéro-latérale de la cheville. Le garrot est placé au niveau de la cuisse. L’incision est curviligne, de la base du cinquième métatarsien à la pointe de la malléole latérale, avec une extension proximale à la face postérieure de la fibula, si nécessaire. Le nerf sural, recherché à la partie distale de l’incision, est protégé. Le rétinaculum est incisé 5 mm en arrière de la fibula. Les tendons fibulaires sont examinés en particulier sur leur face profonde. Si le corps musculaire descend très bas ou s’il existe un quatrième fibulaire, ses muscles sont excisés ainsi que la réaction synoviale associée. Une fissure périphérique peut être réséquée. Une rupture inférieure à 50 % des tendons peut être traitée par un débridement et tubularisation. La réparation est faite par une suture de 2/0 non résorbable. Si la rupture est plus importante, une ténodèse est pratiquée entre la partie proximale et la partie distale de court et du long fibulaire. Le tendon est suturé à l’aide de 2/0 non résorbable. Il est important de choisir le site de l’anastomose afin d’éviter une sténose ou un impingement. Si le tendon est aplati, la tubularisation au 2/0 non résorbable va rétablir son anatomie circulaire. Le rétinaculum doit ensuite être méticuleusement réparé pour éviter une subluxation des tendons. Après une fermeture sous-cutanée et cutanée, il est mis en place une attelle en légère inversion pour lutter contre l’œdème. En postopératoire, les patients sont en non-mise en charge. Les fils cutanés sont retirés à 15 jours, une nouvelle botte est réalisée pour de nouvelles semelles sans appui. La mobilisation de la cheville et les étirements sont commencés quatre semaines après l’opération. Le sport peut être repris à la fin de la rééducation. 29 M ise au point rétro-malléolaire plate, un creusement est indiqué. Les fissures des tendons fibulaires < 50 % peuvent être réparées par un simple débridement alors que les lésions > 50 % seront traitées par ténodèse entre les deux tendons fibulaires. Pour les lésions irréparables des deux tendons, une reconstruction est indiquée. Il est très important que toutes les anomalies anatomiques ou biomécaniques qui ont prédisposé aux lésions de ces tendons soient réparées au cours du même acte opératoire. Les techniques proposées dans cet article pour traiter les lésions des tendons fibulaires sont fondées sur de courtes séries et des opinions personnelles. Des études plus complètes sont donc nécessaires pour établir les preuves scientifiques des traitements proposés de pathologies, sources de douleurs latérales de la cheville chez les athlètes. Conclusion Les pathologies des tendons fibulaires sont une source sous-estimée de douleur latérale de la cheville des sportifs. La plupart des athlètes qui en sont atteints peuvent être traités de façon conservatrice, avec des AINS, de la rééducation, des attelles de stabilisation, éventuellement une immobilisation. Le traitement chirurgical est réservé à ceux chez qui le traitement conservateur a échoué après une période de trois à six mois. Les ténopathies fibulaires peuvent être traitées par ténosynovectomie, les syndromes de l’os peroneum douloureux par excision de l’os sésamoïde, suivie par une réparation primaire ou une ténodèse du long fibulaire, si nécessaire. La subluxation des tendons fibulaires chez les sportifs doit être opérée avec une réparation du rétinaculum. En cas de gouttière C’est un article très didactique et d’ailleurs un peu long, mais utile lors d’une recherche pour un cas rencontré dans sa pratique quotidienne. Il s’agit de cas isolés et les séries longues font actuellement défaut. Le traitement est finalement assez simple et donne de bons résultats. Il faut surtout reconnaître ces pathologies et ne pas hésiter à les opérer. L’IRM n’est pas, à mon avis, le meilleur examen. C’est, bien sûr, celui que le chirurgien a le plus de facilité à relire. L’échographie est plus performante. Notamment, elle permet un examen dynamique qui manque aux autres imageries. Le scanner n’a pas été évoqué dans cet article bien qu’il soit l’examen de choix pour les lésions osseuses (évaluation de la gouttière rétro-malléolaire et des tubercules des fibulaires). Quelques points techniques : il est intéressant en effet de faire la différence entre la gaine synoviale et le rétinaculum. La gaine excisée ne doit pas être réparée pour éviter les sténoses cicatricielles, mais le rétinaculum doit être soigneusement préparé pour éviter les subluxations. La ténoscopie des fibulaires à l’aide de deux voies ne peut être utilement réalisée pour l’examen des tendons, pour la ténosynovectomie et le débridement d’une sténose qui est souvent sousévaluée notamment par l’IRM. Enfin, la fermeture par des points résorbables cutanés est moins invasive que les agrafes qui sont plus profondes… Références 4. Sobel M, Pavlov H, Geppert MJ, Thomson FM et al. – Painful os peroneum syndrome : a spectrum of conditions responsible for plantar lateral foot pain. Foot Ankle Int 1994 ; 15 : 112-24. 1. Dombek MF, Lamm BM, Saltrick K, Mendicino RW et al. – Peroneal tendon tears : a retrospective review. J Foot Ankle Surg 2003 ; 42 : 250-8. 2. Petersen W, Bobka T, Stein V, Tillmann B – Blood supply of the peroneal tendons : injection and immunohistochemical studies of cadaver tendons. Acta Orthop Scand 2000 ; 71 : 168-74. 5. Krause JO, Brodsky JW – Peroneus brevis tendon tears : pathophysiology, surgical reconstruction, and clinical results. Foot Ankle Int 1998 ; 19 : 271-9. 3. Sobel M, Geppert MJ, Hannafin JA, Bohne WH et al. – Microvascular anatomy of the peroneal tendons. Foot Ankle 1992 ; 13 : 469-72. 6. Redfern D, Myerson M – The management of concomitant tears of the peroneus longus and brevis tendons. Foot Ankle Int 2004 ; 25 : 695-707. 30