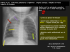
LES PLEURESIES Epanchements liquidiens de la plèvre
Transcription
LES PLEURESIES Epanchements liquidiens de la plèvre
Mai 2008 ; N° Spécial LES PLEURESIES Epanchements liquidiens de la plèvre Remerciements au Pr. B. MELLONI, Pneumologie, CHU Limoges, pour la relecture de ce dossier. Editeur / GERI-Communication 4 voie romaine - 33610 Canéjan [email protected] Retrouvez ce dossier et ses développements à l’adresse suivante : http://www.respir.com/doc/public/pathologie/pleuresie.asp Rappels Douleur thoracique Cœur, plèvre, paroi thoracique, oesophage, douleurs rapportées. Pleuropathie Toujours secondaire. Pleurésie - Inflammation de la plèvre : douleur thoracique localisée synchrone de la respiration. - Ponction ; une pleurésie nécessite une ponction sauf si elle est minime ou liée à une insuffisance cardiaque gauche. 1/ Examen clinique TREPIED PLEURÉTIQUE. 2/ Imagerie OPACITE. 3/ Gaz du sang Fonction de l’importance de l’épanchement et de l’état du poumon sous-jacent. 4/ Exploration de la plèvre Ponction pleurale et autres examens en fonction des indications. Au total, 3 questions - Faut-il ponctionner ? En général oui. - S’agit-il d’un exsudat ou d’un transsudat ? - La pathologie pleurale étant secondaire, quelle est son étiologie ? 10 à 20 % des pleurésies restent sans étiologie. 1 Signes d’appel Imagerie 1/ Présents Radiographie thoracique (F + P) DIRECTS Fonctionnels - Douleur Le plus souvent d’apparition progressive. De pesanteur à point de coté, fonction de la localisation de l’épanchement. Hoquet douloureux (pleurésies diaphragmatiques). Augmentée à l’inspiration profonde ou à la toux. - Toux Sèche, au changement de position. - Dyspnée Fonction de l’importance de l’épanchement et de la qualité du poumon sous-jacent. Avant ponction : OPACITE - Dense, homogène, limite supérieure nette (courbe de Damoiseau), masquant le cul de sac, non systématisée - Grande cavité Libre : minime : cul de sac (visible si environ 200mL) ; moyenne ; grande abondance : repousse les autres structures (médiastin, clarté colique/gastrique). Localisée : phrénique ; axillaire ; cloisonnée. - Interlobaire Difficile à identifier de face ; profil fusiforme. Permet de visualiser des épanchements liquidiens libres de plus de 200mL. INDIRECTS Généraux (fonction de l’étiologie) - Fièvre. - État général. - Signes abdominaux. Après ponction : on examine - Parenchyme : sous-jacent et contro-latéral. - Médiastin. - Plèvre. 2/ Absents : découverte systématique Diagnostic différentiel - Atélectasie (mais association possible). - Epaississements pleuraux (pachypleurite). - Mésothéliome. Découverte radiologique systématique). Bilan général. (radiographie thoracique Examen clinique EXAMEN PHYSIQUE THORACIQUE : TREPIED PLEURÉTIQUE - Matité «de bois» (pleurésie de la grande cavité). - Baisse des vibrations vocales. - Baisse du murmure vésiculaire. Si pleurésie enkystée : les signes sont fonction de la localisation. Frottement pleural au début du processus. Diagnostic différentiel : Matité parenchymateuse (pneumonie). Échographie Bonne méthode pour guider une ponction ou la pose d’un drain. Tomodensitométrie thoracique (± coupes sous-diaphragmatiques) : examen de seconde intention qui permet d’analyser l’épanchement (localisation, structure), de distinguer un processus expansif pleuro-pariétal, un empyème d’un abcès pulmonaire, d’analyser les autres structures thoraciques. Avant la ponction si doute sur - l’existence d’un épanchement de petit volume, - la nature de l’opacité pleurale : épaississement pleural (pachypleurite), tumeur pleurale. Après la ponction dans tous les autres cas pour avoir une bonne vision de l’anatomie du thorax. Résonance magnétique nucléaire Rarement utile. 2 TEP-scan Cytologie Les pleurésies parapneumoniques sont dominées par les polynucléaires ; sinon, penser à un autre diagnostic. Le diagnostic est confirmé par la ponction pleurale (cf exploration de la plèvre) qui permet aussi de : vider, observer (quantité, aspect) et prélever. C’est le point de départ habituel de l’enquête étiologique. Étiologie Pneumopathies, suppurations pulmonaires, bronchopathie ; infection générale. Quelquefois utile dans des bilans de cancer (métastase pleurale, mésothéliome). 2 informations sont immédiatement essentielles 1/ l’aspect du liquide 2/ si le liquide est clair : exsudat ou transsudat d’où l’importance de ce premier examen qui doit être réalisé dans les meilleures conditions techniques, toutes les informations pouvant être modifiées par des ponctions répétées. Malgré un bilan attentif, environ 20 % des pleurésies restent sans étiologie. On doit alors discuter une exploration chirurgicale de la plèvre. Pleurésies à liquide clair 2 grands cadres - Exsudats protidopleurie > 50 % protidémie 2 causes principales : infections / cancer Diagnostic différentiel Epanchement para-embolique compliquant un infarctus pulmonaire ; maladie auto-immune (Lupus) ; pancréatite aiguë ; maladie pulmonaire iatrogène. Virales et apparentées (légionelles, mycoplasmes, rickettsies, chlamydiae) Satellites d’une atteinte parenchymateuse ; abondance faible à modérée. - Virale : asymptomatique, disparaissant en 2 semaines - Légionelle : disparition en 4 semaines. - Mycoplasme : disparition en 2 à 3 semaines. - Chlamydia : disparition en 6 à 9 semaines ; épaississement pleural cicatriciel dans 4 à 20 % des cas après 12 semaines Parasitaires - Amibe (droite, très douloureuse, passé tropical) : sérodiagnostic. - Douve : éosinophilie dans le liquide pleural. 2/ Cancers - Transsudats protidopleurie < 50 % protidémie 1 cause principale : insuffisance cardiaque gauche Pleurésie + cancer n’est pas synonyme de pleurésie cancéreuse ; si les autres examens le permettent, ces malades peuvent être opérés et guéris. Cf. infra : pleurésie cancéreuses hémorragiques. 1/ Infections non tuberculeuses 3/ Tuberculose Bactériennes Pleurésie exsudative associée à une infection pulmonaire homolatérale (PLEURESIE PARAPNEUMONIQUE) - non compliquée : non infectée ; abondance faible à modérée ; disparaît en 2 à 4 semaines ; ne nécessite pas de drainage - compliquée : invasion pleurale des agents infectieux ; nécessite un drainage - purulente : liquide épais et purulent ; nécessite un drainage - La pleurésie peut s’observer à tous les stades. - Dans les pays développés la pleurésie tuberculeuse est plus une forme de réactivation de la tuberculose qu’une manifestation de primo-infection. Elle touche donc des sujets plus âgés et les diagnostics différentiels sont différents (cancer). - Foyer initial pulmonaire le plus souvent. Clinique - Début : brutal, aigu ; lentement progressif. - Etat : baisse de l’état général ; tableau infectieux. Imagerie (RT ± TDM thorax) Stigmates de tuberculose apicaux). pulmonaire 3 (nodules Diagnostic : il est obtenu par la découverte de : - BK dans les crachats (positif dans 30-50 % des cas), dans les prélèvements fibroscopiques ou dans la plèvre, - granulome caséeux à l’examen de la biopsie pleurale. Au total, essayer de vider le plus possible de liquide pleural, initier le traitement antituberculeux, et débuter une kinésithérapie. Guérison sans séquelles Ponction pleurale - liquide clair, citrin, poisseux, quelquefois purulent (pus épais) contenant de très nombreux BK plèvre viscérale quelquefois calcifiée (os de seiche), le plus souvent chez des patients ayant eu un pneumothorax thérapeutique peut nécessiter plusieurs ponctions, voire une pneumonectomie extra-pleurale - cytologie : prédominance lymphocytaire (80-90 %) - chimie : exsudat - bactériologie : direct : négatif ; culture : liquide (faible rendement). Insuffisance ventriculaire gauche Biopsie pleurale Histologie + culture qui est quelquefois positive même lorsqu’il n’y a pas de granulome. Ana-path + culture : granulome + BK (rendement diagnostique 80 %) Au total, la sensibilité de : - culture du liquide pleural = 10 à 30 % - biopsie pleurale = 60 à 80 % - culture de la biopsie = 40 à 70 % - PCR sur liquide pleural = 70 % (spécificité : 100 %) Recherche des autres critères de tuberculose : - IDR : positive le plus souvent mais pas toujours ; un test cutané tuberculinique négatif n’exclut pas une pleurésie tuberculeuse. - BK ailleurs : expectoration, tubage, fibroscopie. Traitement - anti-bacillaires : le traitement est celui de la tuberculose pulmonaire, - cortisone : les corticostéroïdes, en traitement adjuvant des chimiothérapie modernes, ne semblent pas modifier l’évolution des pleurésies tuberculeuses (Galarza, 1995), - kinésithérapie : de rééducation ; à la fin de la période exsudative. - les pleurésies tuberculeuses peuvent régresser spontanément. 4/ Cardio-vasculaires Syndrome post-agression cardiaque Survient des jours à des mois après diverses lésions myocardiques ou péricardiques : chirurgie cardiaque (syndrome post-péricardotomie), infarctus du myocarde (Syndrome de Dressler), traumatisme thoracique, pose d’un pacemaker, angioplastie. Disparition 1 à 5 semaines après début d’un traitement par anti-inflammatoires non stéroïdiens ou corticoïde. Embolie Infarctus pulmonaire, souvent modeste ; histoire clinique de thrombose périphérique. Séro-hématique ; unilatéral ; pas de progression après 2 à 3 jours ; disparition en 1 semaine. radiographie : infarctus sous-jacent. Pontage coronarien Fréquent (40-90 %) ; faible abondance ; gauche ; disparition en 8 semaines. 5/ Divers Sous-diaphragmatiques - Suppurations sous-diaphragmatiques - Pancréas : Pancréatite chronique : pleurésie gauche, abondante, «jus de café» ; amylopleurie très élevée ; récidivante. Pancréatite aiguë : faible abondance, gauche, amylopleurie 5 à 10 fois > amylasémie ; disparition en 2 semaines. - Ovaire : Demons-Meiggs : tumeur bénigne de l’ovaire + ascite + pleurésie (droite) - Foie : Cirrhose - Rein : Syndrome néphrotique Amiante - De totalement asymptomatique avec résolution totale ou opacité résiduelle d’un cul de sac pleural, à pleurésie inflammatoire habituelle voire pleurésie hémorragique. Peut être unilatérale ou bilatérale, ou apparaître d’un coté puis récidiver de l’autre. Peut être aiguë ou chronique. - Exsudat ; les corps asbestosiques ne sont que rarement présents. 4 - La biopsie pleurale est nécessaire pour distinguer de : mésothéliome ; extension pleurale d’un cancer pulmonaire. - Le diagnostic ne peut être porté qu’en l’absence d’autre hypothèse et après une période d’observation de 2 à 3 ans. - Habituellement l’épanchement disparaît lentement et progressivement sur une période de plusieurs mois. - Il n’a pas de valeur pronostic pour les autres lésions asbestosiques. - Infection de voisinage : sous-diaphragmatique, fistule trachéale, perforation d’œsophage. - Traumatisme : plaie pénétrante. - Iatrogène : ponctions, drainages, chirurgie. - Idiopathique. Connectivites Lupus, Polyarthrite rhumatoïde, PAN. - Syndrome pleural. - Syndrome infectieux : brutal : douleur, fièvre ; subaigu. - Examen : cavité buccale ; ORL ; autres causes : extrapulmonaire, extra-thoracique. Pleurésies hémorragiques 3 diagnostics possibles : Cancer (idem pleurésies néoplasiques à liquide clair) Clinique : liée au cancer et à son extension ; pleurésie douloureuse, récidivante. Exploration de la plèvre : - Ponction pleurale : pleurésie séro-hématique ; recherche de cellules cancéreuses dans le liquide pleural. - Biopsie pleurale : en aveugle, à l’aiguille ou par thoracoscopie ; recherche de tissu cancéreux dans le tissu pleural. Conditions favorisantes : mauvais état général ; tabagisme, éthylisme ; cancer de voisinage ; comorbidités : 60-80 % des cas. Clinique Imagerie Radiographie thoracique (F + P) - émoussement d’un cul de sac - enkystement postérieur fréquent - niveau hydro-aérique ? (fistule pleuro-pulmonaire) TDM - visualiser les épanchements, les cloisonnements. - distinguer plèvre et poumon. Ponction pleurale Liquide - trouble, louche - épais, crémeux (aiguille) jaune verdâtre Embolie Biochimie Liquide séro-hématique de faible abondance, le plus - pH < 7,2 souvent lié à un infarctus pulmonaire et régressif avec - LDH > 1000 U/l le traitement de l’embolie pulmonaire. - glycopleurie < 0,4g/l (intérêt incertain) Traumatisme (hémothorax) Cytologie - polynucléaires ± altérés Pleurésies purulentes Bactériologie - aérobies - anaérobies - (pneumo, strepto, gram -) Le contexte évoque le diagnostic Fréquence en baisse grâce à l’antibiothérapie. Étiologie - Foyer septique pulmonaire : pneumonie, abcès, DDB suppurée... Recherche FOYER PRIMITIF (fibroscopie) Évolution pas de tendance spontanée à la guérison. 3 stades : - diffus, exsudatif : pleurésie fluide - collecté : pus épais, dépôts fibrineux - enkysté : pyothorax chronique 5 Cette évolution peut varier selon le germe Cf. Infra : tableau 1. Traitement symptomatique Méthodes Étiologie/bactériologie - staphylocoque : adulte, pneumopathie bactérienne ; enfant, ORL - pneumocoque - Gram - (klebsielles, pyocyanique) - anaérobies : odeur putride ou fétide du liquide pleural à la première ponction - tuberculose :exceptionnel ; abcès froid pleural «bouton de chemise» ; fonte purulente d’un os de seiche. Traitement Antibiothérapie - d’abord probabiliste, selon les probabilités de germes et les recommandations, par voie parentérale, - puis adaptée en fonction de l’évolution, - sur au moins 2 semaines. Lavage - ponctions - drainage ; la taille du drain doit être fonction de l’épaisseur du liquide. Habituel : gros drain, déclive ; ne prévient pas le cloisonnement ; tendance à l’exclusion. Sinon : petit drain placé sous contrôle radiologique, rincé au sérum physiologique 2-3 fois/j pour maintenir la perméabilité - on peut irriguer l’espace pleural avec une solution saline. Kinésithérapie Repos Vidange de la plèvre - Aiguille Avant de répéter les ponctions il est nécessaire de s’assurer que le retrait du liquide améliore la dyspnée. Chez les patients en fin de vie, des ponctions périodiques sont souvent préférables à une hospitalisation pour drainage ou symphyse pleurale. - Pleuro-cathéter - Drain Lavage pleural Thoracoscopie : Pleuro-talcage - méthode la plus efficace pour contrôler les épanchements récidivants, - taux de succès > 90%, - réaction fébrile habituelle dans les 12 heures qui suivent, pouvant durer jusqu’à 3 jours, - envisagée si les récidives sont rapides et aggravent la dyspnée, - inutile si le poumon a peu de chance de faire sa réexpansion (obstruction bronchique proximale ou gangue cancéreuse pleurale). Indications Le choix du traitement dépend - du fait qu’il s’agit d’un premier épanchement ou d’une récidive - de l’importance de l’épanchement - de l’état du poumon sous-jacent Fibrinolytiques - les fibrinolytiques (urokinase) sont utilisés lorsque les antibiotiques agissent mal ou que l’épanchement est Faible abondance : abstention, aiguille. enkysté. - augmentent les quantités drainées et le taux de Sinon : pleuro-cathéter, drainage. guérison. - peu dilué ; plusieurs fois/jour ; plusieurs jours. Récidive : Pleuro-talcage. Chirurgie - vidéothoracoscopie : évacuation des débris purulents, décloisonnement des poches, nettoyage complet de la cavité. Germe - décortication, thoracoplastie. Streptococcus pneumoniae Staphylococcus aureus Gram Anaérobies Tableau 1 - épanchement (%) 50 40 50 35 dont purulents (%) 5 20 90 90 6
Documents pareils
Fiche informative : LA PLEURESIE
 - infection virale, bactérienne ou tuberculeuse,
- insuffisance cardiaque (absence de douleur le plus
souvent),
- cancer.
- infection virale, bactérienne ou tuberculeuse,
- insuffisance cardiaque (absence de douleur le plus
souvent),
- cancer.
Orientation diagnostique face à un épanchement pleural
 Cliniquement aspécifique : début en général progressif,
fièvre modérée, amaigrissement, IDR positive, mais une
Cliniquement aspécifique : début en général progressif,
fièvre modérée, amaigrissement, IDR positive, mais une
Épanchement pleural
 les opacités pleurales sont plus volontiers cloisonnées, se traduisant
par des opacités enkystées, suspendues, siégeant dans la gouttière
costo-vertébrale. Ce type d’opacités peut se traduire, de f...
les opacités pleurales sont plus volontiers cloisonnées, se traduisant
par des opacités enkystées, suspendues, siégeant dans la gouttière
costo-vertébrale. Ce type d’opacités peut se traduire, de f...
PRISE EN CHARGE D`UNE PLEURESIE METASTATIQUE
 À domicile, branchement trois fois par semaine par une infirmière pour évacuation de la pleurésie
(quantité évacuée selon tolérance et symptômes)
Suivi en consultation externe toutes les 6 à 8 sema...
À domicile, branchement trois fois par semaine par une infirmière pour évacuation de la pleurésie
(quantité évacuée selon tolérance et symptômes)
Suivi en consultation externe toutes les 6 à 8 sema...


 “mini”
valve de
Heimlich
“mini”
valve de
Heimlich